Профилактика заболеваний сосудов
Лучше заранее позаботится о профилактике, и сконцентрироваться на устранение факторов, которые способствуют прогрессированию болезней сосудов:
- Диета (уменьшить долю животных жиров, увеличить долю растительных жиров и рыбьего жира, сократить употребление соли, уменьшить калорийность пищи, сократить количество потребляемой жидкости до 1,5 литров, употреблять больше овощей и фруктов).
- Избегать застоя крови – больше двигаться.
- Избегать резкого повышения температуры – приема горячих ванн, парных бань, длительного пребывания на солнце.
- Не затруднять венозную циркуляцию – не носить тесно облегающую одежду и обувь.
- Во время сна и отдыха держать ноги в слегка приподнятом состоянии, принимать контрастный душ.
- Контролировать свой вес, избегать подъема тяжестей.
- Избегать занятий спортом, связанных с нагрузкой на стопу (варикозное расширение вен встречается у спортсменов достаточно часто – например, у тяжелоатлетов).
- Носить обувь с мягкой ортопедической стелькой и высотой каблука не более 3-4 см (доказано, что одна из причин варикозного расширения вен нижних конечностей у женщин – высокие каблуки).
- Отказаться от курения.
- Избегать стрессов на нервной почве.
Симптомы и признаки сердечно-сосудистых заболеваний
Очень кратко коснувшись основных видов патологии сердечно-сосудистой системы, стоит уделить немного внимания симптомам этих недугов. Среди жалоб преобладают:
- Боли в области сердца;
- Дискомфортные ощущения в груди, учащенное сердцебиение, замирание сердца;
- Головокружение и головная боль;
- Одышка;
- Отеки.
Боль – основной симптом большинства сердечных заболеваний. Она сопровождает стенокардию, инфаркт, аритмии, гипертонические кризы. Даже небольшой дискомфорт в груди либо кратковременная не интенсивная боль должны стать поводом для беспокойства, а при острой, «кинжальной» боли нужно срочно обращаться за квалифицированной помощью.
При ишемической болезни сердца боль связана с кислородным голоданием миокарда вследствие атеросклеротического поражения сердечны сосудов. Стабильная стенокардия протекает с болями в ответ на нагрузку либо стресс, пациент принимает нитроглицерин, который устраняет болевой приступ. Нестабильная стенокардия проявляется болью в покое, лекарства при этом помогают далеко не всегда, а риск инфаркта или тяжелой аритмии возрастает, поэтому боль, возникшая сама по себе у больного с ишемией сердца служит основанием к обращению за помощью специалистов.
Острая, сильнейшая боль в груди, отдающая в левую руку, под лопатку, в плечо может говорить об инфаркте миокарда. Прием нитроглицерина не устраняет ее, а среди симптомов появляются одышка, нарушения ритма, чувство страха смерти, сильное беспокойство.
Большинство пациентов с патологией сердца и сосудов испытывают слабость и быстро устают. Это связано с недостаточным обеспечением тканей кислородом. При нарастании хронической сердечной недостаточности резко снижается устойчивость к физическим нагрузкам, больному сложно пройти пешком даже небольшое расстояние или подняться на пару этажей.
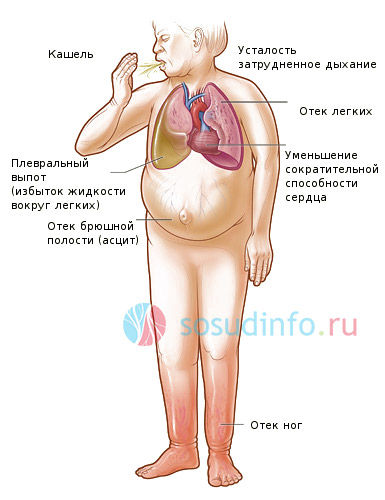
симптомы развитой сердечной недостаточности
Почти все пациенты кардиологического профиля испытывают одышку. Особенно характерна она для сердечной недостаточности с поражением клапанов сердца. Пороки, как врожденные, так и приобретенные могут сопровождаться застоем крови в малом круге кровообращения, результатом чего становится затрудненное дыхание. Опасным осложнением такого поражения сердца может стать отек легких, требующие незамедлительной медицинской помощи.
Отеки сопутствуют застойной недостаточности сердца. Сначала они появляются к вечеру на нижних конечностях, затем больной отмечает распространение их вверх, отекать начинают руки, ткани брюшной стенки, лицо. При тяжелой сердечной недостаточности жидкость скапливается в полостях – живот увеличивается в объеме, усиливается одышка и чувство тяжести в груди.
Аритмии могут проявляться чувством сильного сердцебиения или замирания. Брадикардия, когда замедляется пульс, способствует обморокам, головным болям, головокружению. Изменения ритма больше выражены при физических нагрузках, переживаниях, после обильной еды и приема алкоголя.
Цереброваскулярные заболевания с поражением сосудов мозга, проявляются головными болями, головокружением, изменением памяти, внимания, интеллектуальной работоспособности. На фоне гипертонических кризов помимо головной боли беспокоит сердцебиение, мелькание «мушек» перед глазами, шум в голове.
Острое нарушение кровообращения в мозге – инсульт- проявляется не только болью в голове, но и разнообразной неврологической симптоматикой. Пациент может потерять сознание, развиваются парезы и параличи, нарушается чувствительность и т. д.
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
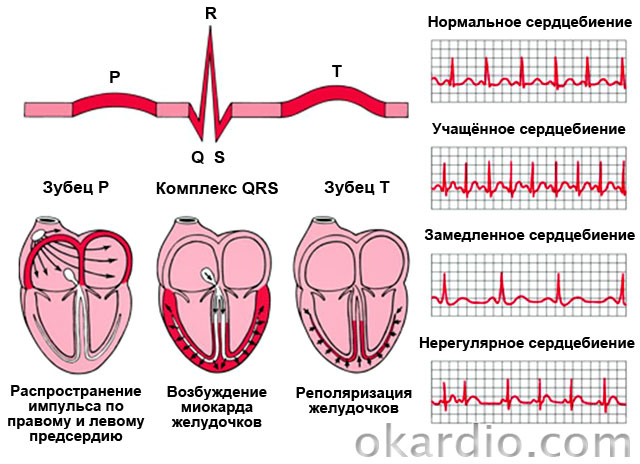
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |
Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.
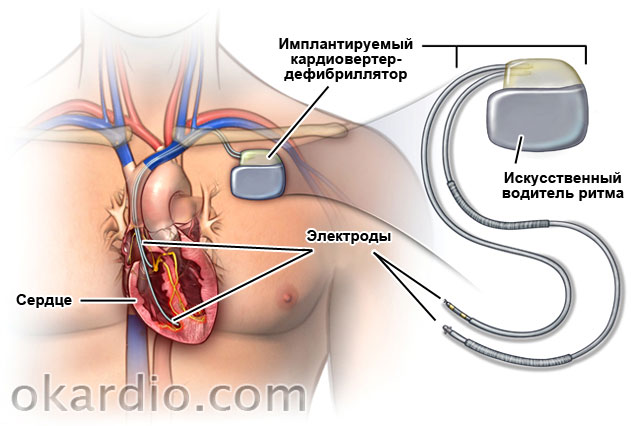
Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Болезни сердца
Условно, с учетом причин возникновения такие заболевания можно разделить на группы:
1.Ревматические болезни сердца (их причина вирусная или бактериальная инфекция или их комбинация). Следствием таких воспалительных процессов могут быть: эндокардит, перикардит, миокардит.
2.Сифилитические (сифилис поражает стенку дуги аорты и аортальный клапан, и как следствие этого — сердечная мышца не справляется с нагрузкой).
3.Болезни гипертонические и атеросклеротические (гипертоническая болезнь создает дополнительную нагрузку для сердца, атеросклероз приводит к сужению артерий, и как следствие этого плохое кровоснабжение органов, в том числе и самой сердечной мышцы) самая распространенная среди болезней этой группы – ишимическая болезнь сердца — это болезнь, объединяющая стенокардию, инфаркт миокарда и атеросклеротический кардиосклероз. Инфаркт миокарда принято считать одной из основных болезней сердца, от которых умирают. При инфаркте происходит омертвение того или иного участка мышцы сердца, что становится причиной серьезного нарушения функционирования всей сердечно-сосудистой системы.
4.Врождённые болезни сердца. В последнее время встречаются довольно часто. Иногда никак не проявляются и диагностируются лишь при профилактических осмотрах. Но существует и такие врождённые заболевания сердца, которые имеют очень явные симптомы и могут требовать срочного хирургического вмешательства. Например, врожденный стеноз аорты (слишком узкий просвет аорты), врожденные пороки — наличие каких-либо отверстий в перегородках, разделяющих сердце на камеры, не заращение овального окна (отверстие в перегородке между предсердиями, являющееся нормой у плода), открытая Боталлова протока (сосуд, соединяющий легочную артерию с аортой во внутриутробном периоде). При таких пороках артериальная и венозная кровь смешиваются, а это значит, что по организму разносится недостаточно обогащенная кислородом кровь. К сожалению, с каждым годом увеличивается количество детей, рождающихся с врожденными патологиями сердца. Среди детских болезней одно из первых мест занимают заболевания, связанные с сердечно-сосудистой системой. Они опасны, могут быть неизлечимы и могут привести не только к инвалидности ребенка, но и быть смертельными.
5.Функциональные болезни сердца – (например, нарушения сердечного ритма) это различные нарушения сердечной деятельности, связанные с сильным возбуждением или депрессией, отравлением организма или расстройством пищеварения, злоупотреблением алкоголя, табака, чая, кофе.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
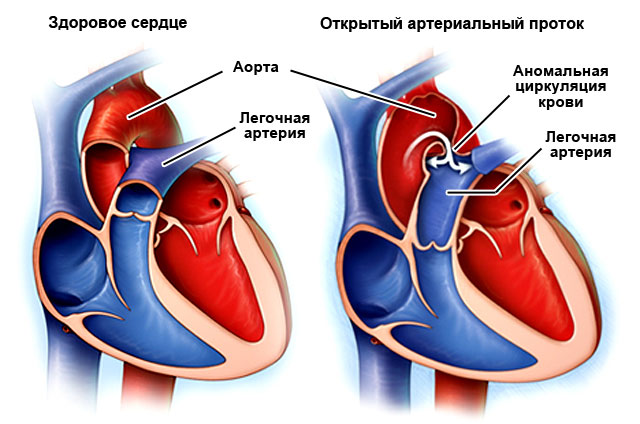
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.
Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Диагностика
Диагноз патологии сердца или сосудов устанавливается на основании результатов клинического осмотра, опроса пациента, ряда инструментальных и лабораторных исследований. Основные инструментальные методы, применяющиеся в диагностике ССЗ:
- Электрокардиография (ЭКГ) – электрофизиологический метод, используется в диагностике аритмий, инфаркта миокарда. Разновидность – холтеровское мониторирование, позволяющее снимать показания в течение суток с помощью портативного прибора.
- Эхокардиография (ЭхоКГ) – ультразвуковой метод исследования сердца, выявляет как функциональные расстройства, так и структурные нарушения (опухоли, вегетации, пороки, воспаления). Назначается и при подозрении на ТЭЛА.
- МРТ, КТ (магнитно-резонансная, компьютерная томография) головного мозга – применяется в диагностике инсультов.
- УЗДС и УЗДГ (ультразвуковое дуплексное сканирование и допплерография) сосудов – используется в диагностике хронического нарушения мозгового кровообращения, болезней периферических сосудов.
Лабораторные анализы включают:
- В диагностике воспалительных заболеваний сердца – биохимическое исследование белкового спектра, общий анализ крови, бактериальный посев крови.
- В диагностике атеросклероза – биохимический тест уровня холестерина, ЛПНП, триглицеридов.
- При подозрении на любое ССЗ – коагулограмма.
Современное оборудование позволяет провести диагностику без инвазивных процедур.
Симптомы сердечно-сосудистых заболеваний
Болезни сердца и сосудов на начальных стадиях зачастую протекают бессимптомно и могут манифестировать остро – проявлениями инфаркта или инсульта. Дебюту (или обострению хронической патологии) часто предшествует нервное потрясение, переутомление, физические нагрузки, переедание. Большинство сердечных патологий сопровождается сердечной недостаточностью.
Симптомы заболеваний сердца:
-
Острая сердечная недостаточность – холодный пот, резкий упадок сил, выраженное удушье, кашель с выделением пены (признак отёка лёгких), синюшность кожных покровов (цианоз)
-
Хроническая сердечная недостаточность — быстрая утомляемость, плохая переносимость физических нагрузок, одышка, удушье, сухой кашель (иногда кровохарканье), , скудное мочеиспускание, отёки, асцит.
-
Инфаркт миокарда – острая боль в груди, отдающая в левое плечо, верхнюю часть спины, шею, подбородок (иногда интенсивная боль в животе); одышка, сильная слабость, холодный пот; ощущение беспокойства, страха смерти.
-
Ревмокардит – повышенная потливость, лихорадка, признаки сердечной недостаточности.
-
Сердечная аритмия – сердцебиение, ощущение «замирания» сердца, головокружение, обморок, проявления сердечной недостаточности.
Признаки сосудистых патологий:
-
Артериальная гипертония – тяжесть, боль, пульсация в области затылка; вялость, головокружение, шум в ушах, тошнота; ощущение «мушек» перед глазами.
-
Инсульт — может начинаться постепенно, с ослабления мышечного тонуса, онемения отдельных зон лица, конечностей. Затем вялость и потеря чувствительности усиливаются до пареза, области поражения расширяются. Могут развиваться нарушения слуха, зрения, речи, координации движений. Общемозговые симптомы – тошнота, рвота, спутанность сознания, кома.
-
Хроническое нарушение мозгового кровообращения – приступы (транзиторные ишемические атаки) сопровождаются более выраженными признаками артериальной гипертензии, преходящими нарушениями речи, слуха, зрения, памяти, шаткостью походки, обмороками. Симптоматика исчезает в течение суток.
-
Патологии периферических артерий, сопровождающиеся ишемией (тромбоэмболия, облитерирующий тромбангиит и атеросклероз) – острая, нестерпимая боль, преходящая хромота, сухость кожи, изменение её оттенка (сначала бледный, по мере прогрессирования — багровый), появление плохо заживающих язв.
-
Тромбоз глубоких вен – ощущение распирающей боли в пораженной конечности, отёк, синюшность кожи, видимая сосудистая сетка.
-
ТЭЛА – может сочетать признаки сердечной недостаточности, инсульта. Другие симптомы – повышение температуры, боль в правом подреберье, кожные высыпания.
ССЗ в острой форме требуют экстренной медицинской помощи, интенсивной терапии. При подозрении на эти патологии следует немедленно вызвать скорую помощь.
Особенности лечения ССЗ
Лечением этих патологий занимаются такие врачи, как терапевт, сосудистый хирург и врач-кардиолог. При необходимости врач может назначить стационарное лечение. В сложных ситуациях может потребоваться оперативное хирургическое вмешательство.
Принципы проведения терапии ССС заболеваний следующие:
- Первым делом следует нормализовать режим, исключить сильные физические нагрузки и эмоциональные потрясения.
- Для коррекции липидного обмена назначается специальная диета. При застойной сердечной недостаточности врач может ограничить приём жидкости, а при гипертонии рекомендуется отказаться от соли.
- Следует полностью отказаться от вредных привычек и чрезмерной двигательной активности. Сердце должно получать необходимую нагрузку, но она не должна быть больше нормы.
Проведение медикаментозной терапии
Этот вариант лечения заключается в приёме препаратов, назначаемых в зависимости от типа патологии и состояния пациента.
Зачастую применяются следующие медикаменты:
- мочегонный препарат — Фуросемид;
- антагонисты кальция — Дилтиазем;
- бета-адреноблокаторы — Метопролол;
- сердечные гликозиды — назначаются при хронической сердечной недостаточности;
- ингибиторы АПФ — Лизиноприл;
- периферические вазодилататоры — Сермион.
Многие пациенты, которые имеют тяжёлую форму патологии сердца, могут принимать сразу несколько типов препаратов. Для профилактики тромболитических осложнений им назначаются препараты, являющиеся производными аспирина. Профилактический приём таких средств назначается пожизненно. Схема приёма лекарственных препаратов составляется индивидуально, в зависимости от заболевания, его тяжести и общего состояния пациента.
Варианты оперативного вмешательства
Операция проводится только в том случае, если медикаментозная терапия не принесла никакого эффекта. К распространённым кардиологическим манипуляциям можно отнести такие:
- Стентирование. Такая процедура заключается в том, что в сосуд вводится специальная трубка, расширяющая просвет.
- Аортокоронарное шунтирование. Зачастую такое оперативное вмешательство проводится при тяжёлых формах ишемического заболевания сердца. Процедура направлена на создание дополнительного пространства для поступления крови в сердечные сосуды.
- Радиочастотная абляция. По-другому такая операция может называться как пересечение путей проведения сердечных импульсов.
- Протезирование клапанов. Эта процедура проводится при пороках или атеросклеротическом поражении клапанов.
- Пересадка сердца. Такое сложное оперативное вмешательство проводится при тяжёлых пороках, миокардиодистрофии и кардиомиопатии.
Как итог, следует отметить, что своевременная диагностика и лечение патологий сердца и сосудов может спасти не только здоровье человека, но и жизнь. Люди, которые имеют хронические заболевания сердца или сосудов нуждаются в пожизненной терапии и постоянном наблюдении
Важно проводить профилактику таких заболеваний и периодически проходить осмотр у кардиолога
Выводы
Сердечные заболевания на сегодняшний день являются довольно актуальной проблемой во всём мире. Единственным методом, направленным на предотвращение смертности и инвалидности, является профилактика.
Она должна быть направлена на:
- уменьшение стресса;
- нормализацию сна и питания;
- повышение физической активности;
- отказ от вредных привычек;
- важным аспектом является работа с психологом (поскольку психологический фактор имеет влияние на возникновение многих заболеваний).
Коррекция подобных факторов может улучшить раннее выявление болезни на основе тщательного анализа полученных данных при диагностике. В результате формируется комплекс лечебных мероприятий, согласно данным клинических протоколов, который замедлит прогрессирование патологии. При необходимости терапия проводится в кардиологическом стационаре.






























