Лечение аллергического ринита
У федеральных клинических рекомендаций по аллергологии, вышедших в 2014 году, констатируется, что главной целью борьбы с аллергическим ринитом является полный контроль над симптомами болезни – вовсе ликвидировать признаки аллергии или значительно их ослабить, как в периоды обострения, так и для пациентов, страдающих круглогодичной формой этого расстройства.
Антигистаминные препараты, применяемые в комплексном лечении, включают множество разных форм высвобождения (спреи, капли для носа). Один из таких препаратов – Аллервэй – обладает противоаллергическим действием за счет наличия в его составе вещества, называемого левоцетиризином. Обладая способностью блокировать периферические гистаминовые рецепторы Н1, этот препарат устраняет возможность развития аллергической реакции, случающейся вследствие воздействия на слизистые оболочки организма аллергенов.
Аллервей, содержащий левоцетиризин, эффективен в предотвращении и облегчении проявлений аллергических реакций. Этот препарат обладает противозудными и противоотечными свойствами, и не вызывает седативного эффекта при терапевтическом использовании.
Использование Аллервэя с противоотечным действием в лечении аллергического ринита позволяет уменьшить проявления этого заболевания. Среди симптомов аллергического ринита, на которые оказывается положительный эффект, в первую очередь следует отметить редукцию выделения слизи из полости носа и уменьшение отека слизистой носа и затруднения дыхания.
Также имейте в виду, что Аллервэй не требует частых приемов в течение дня, можно принимать один раз в сутки, без учета приема пищи. Кроме того, препарат не вызывает снижения работоспособности и других изменений привычного режима дня.
Распространенные заблуждения
Одним из распространенных заблуждений на тему аллергического ринита поллиноза является мнение, что это просто простуда или насморк, который пройдет сам по себе. В действительности поллиноз — это аллергическое заболевание, вызванное реакцией организма на пыльцу растений, и требует специального лечения.
Другим заблуждением является уверенность, что аллергический ринит поллиноз не требует серьезного внимания и может быть легко игнорирован. Однако не леченный поллиноз может привести к развитию более серьезных осложнений, таких как астма или синусит.
Также нередко люди считают, что аллергический ринит поллиноз вызван только одним типом растений и проявляется только в определенное время года. На самом деле аллергические реакции могут быть вызваны различными растениями и продолжаться на протяжении разных времен года.
Наконец, существует мнение, что самостоятельное лечение аллергического ринита поллиноза без консультации врача и использование народных средств является достаточно эффективным. Однако только опытный специалист может назначить правильное лечение, которое будет наиболее эффективным и безопасным для пациента.
Диагностика поллиноза
Методы диагностики:
- пробы на аллерген
- анализ крови
В группе риска беременные, дети, садоводы и работники сельского хозяйства.
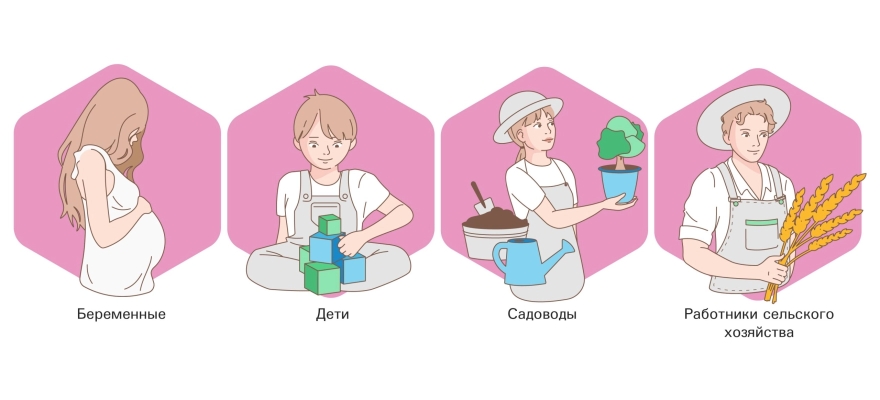 Группы риска при поллинозе
Группы риска при поллинозе
Для установления диагноза врач в первую очередь задаст общие вопросы, выявляя таким образом вероятные аллергены или другие причины плохого самочувствия.
Если аллергия является наиболее вероятной причиной, то могут назначаться следующие тесты:
Кожный прик-тест, в ходе которого на кожу наносят экстракты аллергенов и сквозь них проводят поверхностный прокол кожи. Через 20 минут оценивают кожную реакцию. В тех местах, где появился волдырь с покраснением, проба считается положительной.
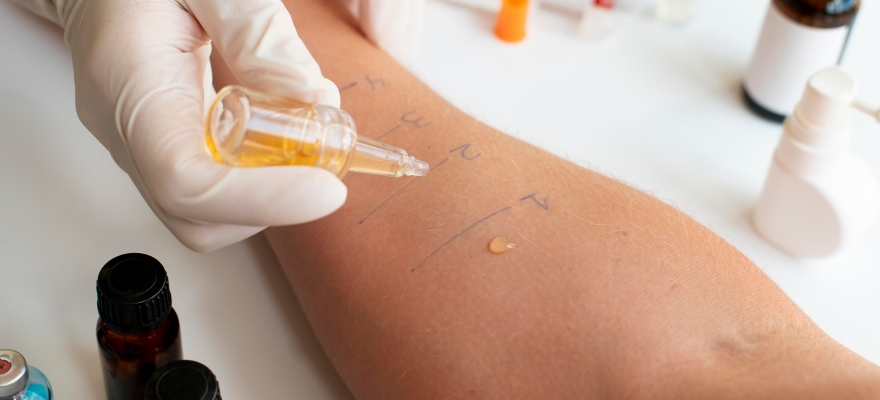 Кожный прик-тест
Кожный прик-тест
Но у данного теста есть ограничения — он не проводится в период обострения аллергии, а также на фоне приёма антигистаминных препаратов и некоторых других лекарств, подавляющих аллергическую реакцию.
Анализ крови на выявление специфических для конкретного аллергена иммуноглобулинов класса Е. Данное обследование может проводиться в любое время вне зависимости от наличия или отсутствия обострения, а также на него не влияет приём обычных противоаллергических препаратов4.
Причины аллергического ринита у детей
Аллергический ринит у детей и у взрослых происходит по схожим принципам, вызванным реакцией организма на определенный аллерген, который обычно не вызывает такой реакции. Это приводит к воспалению слизистой оболочки носовой полости. Существует множество факторов, способных спровоцировать аллергию.

Однако существует известное количество аллергических реакций, наиболее популярной из которых является поллиноз или сенная лихорадка, вызванная пыльцой цветущих растений в определенное время года. Тем не менее, Встречаются иные виды аллергий:
- Аллергенами могут быть эпителий животных, таких как кошки, собаки, лошади и прочие, причем в большинстве случаев аллергия вызвана именно на клетки животных, а не на шерсть, как многие думают;
- Также существуют аллергены грибкового происхождения, в частности, плесень, что обуславливает необходимость предотвращения ее появления в домашних помещениях;
- Продукты жизнедеятельности насекомых и других домашних вредителей, а также библиотечная пыль также могут вызывать аллергические реакции.
В обычном состоянии все вышеперечисленные вещества безопасны, тем не менее, при наличии аллергии на них происходит патологическая реакция организма. Это проявляется в повышении проницаемости сосудов, возникновении отека ткани, сокращении гладкой мускулатуры, усилении выделения слизистых желез, раздражении периферических нервных окончаний. В результате этого возникают симптомы, такие как зуд, чихание и, конечно же, насморк. 1, 2, 3
Профилактика аллергии на растения
Профилактические меры, предупреждающие появление аллергии и ее рецидивы, прежде всего заключаются в ограничении любых контактов с провоцирующим фактором. Элиминация – это единственный надежный способ, если не избежать полностью реакции, то хотя бы снизить остроту симптоматики. Простыми и эффективными способами, которые включает в себя профилактика аллергии на растения, являются влажная уборка, проветривание комнаты в период, когда на улице нет ветра и регулярные водные процедуры после каждого выхода из дома.
Кроме того следует ограничить время пребывания на прогулках, особенно в период цветения растений и деревьев. Гулять можно вечером, когда влажность воздуха повышается естественным образом и риск вступить в контакт с пыльцой минимизируется. Также полезны прогулки после дождя, в безветренную погоду. Сухой, горячий воздух, солнце и ветер – это «табу» для аллергиков, именно в такие дни повышается частота обострений поллиноза. Если человек, склонен к аллергии, собой у него всегда должна быть мини-аптечка с необходимыми противоаллергическими препаратами. Иногда для купирования приступа достаточно простых действий, но если лекарство недоступно, может быть беда. Антигистаминные препараты лучше приобретать в растворимой, легкоусвояемой форме – назальный спрей, ингалятор, реже — инъекционная форма. Кроме того, профилактика аллергии на растения – это информированность. Следует знать какие деревья, травы, растения, кустарники произрастают в той местности, где вы проживаете, не лишним будет и познакомиться с календарем палинации, где обозначены сроки опыления. Если же человеку уже пришлось «познакомиться» с аллергией, надежным способом предупредить следующие приступы является метод АСИТ – аллергоспецифическая иммунотерапия. Эта методика считается одной из самых эффективных и современных, лечение проводится до старта цветения, как правило, начиная с конца осени и весь зимний период.
Аллергия на растения – это болезнь цивилизации, по крайней мере, так считают и врачи, и биологи, изучающие аллергию как массовое заболевание. Еще полтора века назад о такой патологии мало кто знал, если и были проявления аллергической реакции, то они были скорее клиническим исключением, редкостью. Очевидно, что с благами современного мира, приобретениями научно-технического прогресса, человек одновременно теряет нормальную адаптивную и защитную функцию иммунной системы, которая перестала полноценно выполнять свою работу. В этой связи, укрепление иммунной системы, соблюдение норм и правил здорового образа жизни становятся еще более актуальными, так как эти действия не просто способны предупредить аллергические реакции и прочие недуги, но и повысить качество жизни человека в целом.
Лечение
В первую очередь лечение инфекционной аллергии должно быть направленно на уничтожение возбудителей-провокаторов патологии.
Если установлено, что такие осложнения дала вирусная инфекция, то назначают противовирусные препараты.
При выявлении бактерий-аллергенов необходима антибактериальная терапия. Медикаменты подбирают и исходя из вида инфекции.
Облегчить острое протекание инфекционной аллергии могут антигистаминные препараты, к примеру, Цетрин. Но необходимо помнить, что аллергия будет каждый раз обостряться, если не будет проведена полная терапия патологии.
Различные типы аллергического ринита
При диагностике аллергического ринита врачи руководствуются рекомендациями Международного консенсуса по диагностике и лечению этого заболевания. 6 В этом документе указываются две основные формы аллергического ринита:
Существует два типа аллергического ринита: сезонный и круглогодичный. При сезонном рините насморк проявляется из-за воздействия аллергенов, которые активны только в определенный сезон. Это может быть пыльца растений, простейшие и грибы. Сезонный ринит может возникать в разное время года, зависит от климатических условий, периода цветения растений и их аллергенности. Круглогодичный ринит связан с воздействием бытовых и эпидермальных аллергенов, грибком. Он может беспокоить в любой сезон.
Выделяют несколько степеней тяжести аллергического ринита: легкий, когда симптомы слабо выражены и не нарушают сон ребенка и его дневную активность.
Если степень аллергического ринита у ребенка средняя, то симптомы начинают мешать его нормальному сну, учебе, занятиям спортом и играм.
Если степень аллергического ринита у ребенка тяжелая, то его качество жизни значительно ухудшается. Без лечения он не может учиться нормально, заниматься спортом, его ночной сон сильно нарушен. 1
Что такое аллергический ринит?
Аллергический ринит (насморк)аллергеновбронхиальная астма, синусит

аллергииполлинозиммунитетаинфекциямисинуситовотитов
Профессиональный аллергический ринит
Профессиональный аллергический ринит встречается у работников следующих профессий:
- фармацевты;
- врачи и медсестры;
- химики;
- работники текстильной промышленности;
- сотрудники пищевого производства;
- сельскохозяйственные работники;
- работники мебельной промышленности;
- работники целлюлозно-бумажной промышленности;
- парикмахеры и некоторые другие.
Можно ли делать прививки при аллергическом рините?
вакциныв том числе аллергического ринитапрививкииммунотерапияАСИТ
Диагностика аллергии на растения
Диагностику, помогающую определить провоцирующий фактор, должен проводить специалист, врач-аллерголог. Как правило, первый этап, который предполагает диагностика аллергии на растения, включает в себя довольно продолжительную беседу. Сбор анамнеза, в том числе наследственного – важный этап, помогающий уточнить направление дальнейших действий врача. Затем нужны лабораторные методы, которые конкретизируют этиологию аллергической реакции и помогают выявить точный аллерген.
Современная аллергология обладает множеством технологий выявления провоцирующих агентов, но наиболее распространенным считается метод кожных и провокационных проб, они проводятся различными способами – скарификационным, аппликационным, назальным и другими. На выбранный участок кожных покровов (чаще всего на предплечье) может быть нанесен предполагаемый аллерген, реакция организма на него является показателем сенсибилизации к данному виду антигена. При назальном способе антиген вводят на слизистую оболочку носа и также оценивают реакцию иммунной системы. Единственный недостаток этих методов заключается в том, что в период обострения они не проводятся. Если острый период купируется антигистаминными препаратами, результаты таких проб и тестов также могут быть некорректными, поэтому подобная диагностика показана только спустя несколько недель после обострения аллергической реакции или в период ремиссии. Во время проявления острой симптоматики может быть использован метод определения IgE, специфических иммуноглобулинов в крови пациента
В целом, диагностика аллергии на растения включает в себя такие этапы:
- Сбор аллергологического анамнеза, в том числе наследственного.
- Вне периода обострения проводятся кожные тесты, провокационные пробы.
- Определяется иммунологический статус путем лабораторный анализов сыворотки крови.
Рассмотрим более подробно каждый этап.
Анамнез. Опрос пациента проводится по стандартной схеме, когда выясняется состояние здоровья ближайших родственников, состояние здоровья самого пациента
Важно уточнить наличие или отсутствие сопутствующих патологий, реакции на определенные виды медикаментов или прививки. Также актуальной считается информация самого аллергика, который наверняка отмечает некоторую закономерность в проявлении аллергии и часто может указать на конкретный провоцирующий источник.
Если аллергия проявляется начальными симптомами и в клиническом смысле не угрожает обострением, проводятся кожные пробы с применением вариантов пыльцевых антигенов
Кожные тесты могут быть скарификационными, внутрикожными или аппликационными. Врач определяет необходимость того или иного способа, исходя из состояния аллергика и его возраста. Чаще всего аппликационные пробы показаны для больных с проявлениями кожных реакций, особенно при аллергии на комнатные растения и полевые цветы. Одновременно могут проводиться пробы на 10-15 аллергенов. Внутрикожный способ может быть использован лишь в случае неясных результатов, полученных скарификационными или аппликационными тестами. Назальные или конъюнктивальные тесты проводят только в период ремиссии, вне периода цветения растений и деревьев.
Анализ сыворотки крови на выявление уровня сенсибилизации организма можно проводить в любой период, как во время обострения, так и в ремиссии. В отличие от кожных и провокационных тестов, он является безопасным, позволяет определить агрессивный ответ иммунной системы на аллерген в начальной стадии развития процесса. Выявленные антитела в зависимости от их класса помогают врачу диагностировать форму аллергии, выбрать правильную диагностическую и терапевтическую стратегию.
Клиническая картина заболевания
Поллиноз у детей – довольно частое явление, ведь впервые данная аллергическая реакция проявляется у детей и лиц молодого возраста. Ввиду лабильности нервной системы у детей, помимо основной симптоматики на первый план могут выходить такие проявления заболевания, как:
- повышенная раздражительность и капризность;
- нарушение режима сна и бодрствования.
А вот поллиноз у беременных женщин может возникнуть впервые во время вынашивание малыша. Это связано с гормональной перестройкой организма.
Наиболее подвержены развитию данного заболевания женщины, первый триместр беременности которых приходится на летний период, когда цветение растений в разгаре. После родов данный тип аллергической реакции может исчезнуть насовсем.
Ввиду того, что мелкая, порой невидимая глазу растительная пыльца оседает на кожных покровах и слизистых оболочках носа, симптомы можно условно разделить на 2 большие группы:
I.Респираторные и глазные проявления:
- ринит, для которого характерен сильный отёк слизистой оболочки носовой полости и, как следствие, сильный насморк в сочетании с заложенностью носа;
- анафилактический шок;
- нарушение обоняния;
- кашель;
- приступы удушья;
- чихание;
- конъюнктивит, сопровождающийся зудом век, слезотечением, дискомфортом глаз (ощущение песка в глазах), покраснением конъюнктивы и век. Поражение глаз всегда двустороннее;
- светобоязнь.
II.Кожные проявления:
- зуд кожных покровов;
- высыпания по типу крапивницы (см. фото выше);
- экзема (мокнущий лишай);
- отёчность мягких тканей и подкожной жировой клетчатки (отёк Квинке).
Тяжёлое течение заболевания может провоцировать появление и обострение бронхиальной астмыс аллергическим компонентом.
В этом случае пациенты отмечают не только учащённые приступы удушья и надрывный кашель, а появление одышки не только при физической активности, но и в покое, а также тахикардию, приносящую значительный дискомфорт.
Стадии сенной лихорадки
Клиническую картину развития такого явления, как сенная лихорадка можно условно разделить на 2 стадии:
- I стадия – симптомы этой стадии нетяжёлые и, как правило, проходящие. Для неё характерно: зуд в носоглотке, першение в горле, зудящие ощущения в проекции трахеи, конъюнктивит со светобоязнью, ринит с обильным слизистым выделяемым, заложенность ушей.
- II стадия – начинается спустя 8 часов после первой и связана с прогрессированием воспалительного процесса, а также ответной иммунной реакцией. Выделяемое из носа и глаз приобретает гнойный характер, характерны приступы удушья, нередко развивается отёк Квинке, сыпь на теле становится обильной, нередко носит сливной характер. Может появиться контактный или атопический дерматит. Возможно повышение температуры тела. Поллиноз у взрослых и детей в этой стадии может провоцировать развитие осложнений со стороны других органов и систем. Так, нередки случаи осложнений со стороны: нервной системы – мигрень, раздражительность и нервозность, бессонница, повышенная утомляемость, плаксивость, потливость;
- пищеварительной системы – диспепсия, боли в животе, тошнота и рвота, снижение аппетита;
- мочевыделительной системы – цистит, нефрит, воспаление и появление отёчности наружных половых органов.
Симптомы аллергического ринита у детей
Дифференциальная диагностика аллергического ринита и насморка инфекционной этиологии является актуальной проблемой до сих пор. Эти патологические состояния, которые имеют абсолютно разную природу, часто проявляются схожими симптомами. 3

Тем не менее, существуют признаки, которые характерны в большей степени для аллергического ринита.
- Водянистые выделения из носа, называемые ринореей.
- Заложенность носа — у самых маленьких детей можно определить этот симптом по характерному дыханию ртом, появлению сопению и изменению голоса (гнусавость).
- Аллергический насморк часто сопровождается чиханием.
- Люди, страдающие от аллергического ринита, могут испытывать зуд и жжение в носу, что зачастую приводит к расчесам и царапинам на носу у детей.
- Один из поздних симптомов аллергического ринита у детей — снижение обоняния на поздних стадиях развития болезни.
Возможны и другие проявления болезни, включая отек носа, постоянное выделение секрета, частые сморкания, кровотечения из носа, боль в горле, кашель в случае соединения с аллергическим фарингитом и другие симптомы. 1
Причины развития
Пыльца растений является главным этиологическим фактором, вызывающим поллиноз. Существует более 250 000 видов растений, способных производить пыльцу, но только около 150 пыльцевых аллергенов деревьев, злаков и сорных трав действительно вызывают симптомы поллиноза.
Большинство ученых склоняются к мнению, что сенная лихорадка имеет наследственную природу. Исследования показывают, что наследственная предрасположенность выявляется у 60% пациентов с диагностированным поллинозом. Однако наследуется не само заболевание, а склонность к атопии — избыточному иммунному ответу на обычные раздражители.
Поллиноз может начаться в дошкольном или школьном возрасте, хотя заболевание может проявиться и у детей раннего возраста, а также у людей старшего возраста.
У горожан регистрируется заболеваемость поллинозом в 4-6 раз чаще, чем у жителей сельской местности. Это может быть связано с дополнительным воздействием аэрополлютантов, таких как выхлопные газы, оксид азота, диоксид серы и табачный дым. Атмосферные загрязняющие вещества могут усиливать аллергенные свойства пыльцы, нарушать барьерные функции слизистых оболочек дыхательных путей человека и ухудшать симптомы поллиноза.
Пыльца в большинстве случаев попадает в организм через верхние дыхательные пути, вызывая активацию иммунной системы. Воспаление первым проявляется в носоглотке, где пыльца взаимодействует с макрофагами, которые пытаются ее нейтрализовать. Затем происходит активация клеток иммунной защиты и синтез специфических IgE-антител.
Аллергическая реакция развивается при повторном контакте с антигеном. Обычно на процесс повторного проникновения аллергена, его оседание на тканях и развитие воспаления затрачивается 10-20 минут при условии, что концентрация пыльцы на момент контакта достаточно высока. В результате образуется комплекс антиген-антитело, тучные клетки активируются и выделяют в кровь медиаторы анафилаксии, главным из которых является гистамин. Медиаторы вызывают отек слизистых оболочек, повышение продукции слизи и спазм гладкой мускулатуры.
В средней полосе России выделяются три периода поллиноза. Первый пик заболеваемости приходится на весну, когда начинают «пылить» деревья — с середины апреля до конца мая. Среди деревьев с высокой аллергенной активностью можно выделить березу, орешник, ольху, дуб, клен, ясень, платан, вяз, тополь и иву. Реже причиной поллиноза становится пыльца хвойных деревьев, таких как сосны и ели, которые пылят с середины мая до середины июля.v
Второй подъем заболеваемости наступает летом и связан с цветением злаков, которое продолжается с начала июня до конца июля. Среди злаков наиболее аллергенной активностью обладают дикорастущие виды, такие как тимофеевка, овсяница луговая, пырей, мятлик луговой, лисохвост и райграс. Культивируемые злаки, такие как рожь, пшеница, кукуруза, овес и ячмень, обладают меньшей аллергенной активностью.
Третий пик заболеваемости наступает летне-осенью, примерно с июля по сентябрь, и связан с цветением полыни, лебеды, амброзии, крапивы и подсолнечника.
Указанные периоды цветения могут сдвигаться на 10-14 дней в зависимости от погодных условий. Выраженность симптомов поллиноза зависит не только от количества пыльцы в воздухе, но также и от индивидуальной реактивности организма пациента.
Диагностика
Сенная лихорадка диагностируется, когда симптомы подтверждены проведенными тестами на аллергию. Для того чтобы сенная лихорадка была правильно диагностирована, необходимо проведение многократных кожных тестов с выявлением предположительного аллергена. Положительные тесты подтверждают предварительный диагноз, отрицательное тестирование на аллергию позволяет установить диагноз ринита воспалительной этиологии. Тестирование может быть выполнено с помощью кожных проб или крови (методика RAST). Кожная проба является предпочтительным методом исследования, поскольку позволяет получить более точные результаты.
Симптомы поллиноза
Развитие поллиноза, как правило, протекает в два этапа.
- Этап №1 – первые проявления заболевания, которые имеют проходящий характер. Человек будет жаловаться на сильный зуд в горле, в ушах и каналах носа. Нередко появляется воспаление глаз. Конъюнктивит, ко всему прочему, сопровождается боязнью яркого света, чувством песка в глазах и слезотечением. Через 5-8 часов с момента контакта с веществом-раздражителем начинается вторая фаза.
- Этап №2 – происходит усиление всех аллергических реакций. Не исключено появление высокой температуры. Глазные отделения становятся гнойными. В некоторых индивидуальных случаях может сильно затрудняться дыхательный процесс. Аллергия на пыльцу растений нередко проявляется как крапивница. А также существует высокая вероятность развития отека Квинке, воспалительных реакций наружных органов, развития цистита, аллергического или контактного дерматита.
Еще одним проявлением поллиноза может стать «пыльцевая интоксикация»: частые приступы мигрени сменяются депрессивным состоянием, сильно повышается раздражительность и снижается аппетит. В том случае, если человек проглотил пыльцу с медом, он может почувствовать тошноту и резкую боль в области живота1.
Профилактика поллиноза
Не существует мер профилактики появления сезонной аллергии. Если она уже появилась, то наилучший вариант избежать изнуряющих симптомов – минимизировать контакт с аллергенами.
Иногда полностью избежать контактов с пыльцой цветущих растений невозможно, но некоторые меры помогут уменьшить симптомы:
- держать окна и двери закрытыми в течение сезона пыления растений
- не развешивать белье после стирки сушиться на улице, так как на него будет оседать пыльца
- использовать кондиционеры дома и в автомобиле
Не развешивать бельеЗакрывать окнаВключать кондиционер
- применять фильтры для очистки воздуха в помещении и регулярно их менять
- избегать пребывания на улице в ранние утренние часы, когда концентрация пыльцы особенно высокая
- в сухие и ветреные дни на улицу лучше вовсе не выходить
- установить дома очистители воздуха с HEPA-фильтрами (особенно в спальне)
- избегать любых работ, предполагающих контакт с растениями (кошение травы, подстригание деревьев)
- для работ в саду или прогулок на улице использовать лицевую маску (респиратор) и солнечные очки, чтобы минимизировать контакт слизистых носа и глаз с аллергеном2
Использовать респиратор и очкиИзбегать контакта с растениямиУстановить воздухоочиститель
Про поллиноз смотрите в коротком видео:
Из видео вы узнаете, что представляет из себя поллиноз, как проявляется заболевание и какими способами можно уменьшить неприятные симптомы.
Автор статьи
Борисова Татьяна Вадимовна
Принципы лечения
Лечение поллиноза может проходить как в острый период, так и в период ремиссии.
Лечение в острый период включает в себя:
- исключение контакта ребенка с аллергенами;
- диетотерапия;
- медикаментозная терапия.

Исключение контакта ребенка с аллергеном сводится к постоянному или временному (весенне-летний период) переезду в другую местность, исключение его пребывания в местах с высокой концентрацией пыльцы растений (огороды, цветущие луга, сады и т.д.). А также утром и днем на улице в сухую и ветреную погоду необходимо обеспечивать ежедневную влажную уборку помещений, проветривать комнаты исключительно в вечернее время.
Диетотерапия рекомендована детям в период обострения заболевания, так как нельзя исключить перекрестную реакцию с пищевыми аллергенами. Каждое из цветущих растений имеет перекрестную аллергическую реакцию с конкретными продуктами питания. Таким образом, по результатам диагностических проб врач-аллерголог легко сможет определить набор продуктов, потребление которых ребенку крайне не рекомендуется в период цветения.
Медикаментозная терапия подразумевает под собой применение антигистаминных препаратов и симптоматическое лечение.
Для лечения поллиноза у детей (как правило, начиная с 3-летнего возраста) рекомендуется применять антигистаминные препараты 3 и 4 поколения – являются блокаторами специфических Н1 гистаминовых рецепторов (не имеют побочные явления в виде сонливости, токсического действия на печень и сердце, привыкания). Данные препараты оказывают выраженный и продолжительный эффект с первых дней приёма. Лекарства выпускаются для удобства применения в виде различных форм (в виде капель, сиропов и т.д.)
К антигистаминным препаратам 3 и 4 поколения относятся — Телфаст (30 мг. 1 р/д внутрь), Левоцетиризин (по 2,5-5 мг 1 р/д внутрь), Лордестин (по 2,5-5 мг 1р/д внутрь).
Также для лечения поллинозов у детей применяются кромоны – стабилизаторы тучных клеток (при явлениях ринита, конъюктивита, трахеита). Оказывают выраженное противовоспалительное и противоаллергическое действие. Выпускаются данные препараты в виде капель, спреев и аэрозолей. Как правильно назначаются за 3-4 недели до периода цветения на весь весенне-летний сезон. К ним относятся препараты Интал, Кромогексал, Тайлед.
Топические и системные глюкокортикостероиды назначаются при неэффективности вышеуказанных препаратов и в наиболее сложных клинических ситуациях.
В качестве средств симптоматической терапии используются сосудосуживающие препараты для снятия отека слизистых. Не рекомендуется прием препаратов более 3 дней во избежание повреждения слизистых. К ним относятся Нафтизин (по 2 капли 0,05 % р-ра 2 р/д в каждый носовой ход), Назол (по одному впрыскиванию в каждый носовой ход 2 р/д).
В период ремиссии методом лечения поллинозов у детей выбора является специфическая иммунотерапия (АСИТ). Терапия должна проводиться в осенне-зимний период.
Принцип лечения заключается во введении специфического аллергена в организм ребенка в строго определенной концентрации по определенной схеме (при каждой инъекции концентрация вещества нарастает). Таким образом, сенсибилизированный организм ребенка «привыкает» к данному виду аллергена и впоследствии не отвечает на него аллергической реакцией.
Эффект от лечения наблюдается как правильно в течение нескольких лет.






























