Как объяснить близким, что происходит?
В обществе до сих пор сохраняется негативное отношение к расстройствам психики, поэтому человеку с психиатрическим диагнозом сложно рассказать об этом даже близким людям. При этом, поддержка семьи и друзей играет очень важную роль в психологическом благополучии и дает силы справляться стрессовыми ситуациями.
Рассказывая об особенностях и симптомах БАР, вы всегда сможете воспользоваться описанием его симптомов, приведенных в начале этой статьи.
Почему важно информировать близких о своем состоянии:
- Родные и друзья смогут заметить опасные изменения в поведении, предшествующие эпизодам, и посоветовать сходить на внеплановый прием к врачу. У врача будет возможность вовремя скорректировать фармакотерапию, что позволит сократить длительность и интенсивность эпизода.
- Близкие не будут принимать поведение во время эпизода на свой счет и будут легче переносить вспыльчивость, обидчивость, агрессию. Снизится количество конфликтов и дополнительного стресса для вас. Если вы расскажете значимым людям о диагнозе, это поможет сделать общение с ними более экологичным, позитивным, менее травматичным.
Если вы не хотите в подробностях объяснять свое состояние, по крайней мере, не изолируйте себя от близких людей. Не создавайте для себя нового стресса в виде конфликтов и разрыва отношений с родными и друзьями. Можно просто сократить количество общения. Если во время эпизода вы будете меньше или реже общаться с близкими, это не обязательно вызовет подозрения. У всех бывают периоды высокой загруженности и занятости. И только вам решать — рассказывать кому-то о своем диагнозе или нет.
Поддержку можно найти в психотерапевтических группах и группах поддержки для пациентов с биполярным аффективным расстройством. Это специальные группы с определенными правилами, в которых вы можете познакомиться с людьми с таким же диагнозом, обсуждать волнующие вас вопросы о БАР, получить понимание и поддержку.
Многодетность опасна для здоровья
Даже одна-единственная беременность – это огромный стресс для женского организма. Изменение гормонального статуса и иммунной системы, увеличение массы тела и объема кровотока, появление дополнительных затрат на постройку и питание нового организма – все это может серьезно сказаться на здоровье женщины. Если же таких беременностей несколько, опасность для женского организма возрастает многократно – и, к сожалению, даже не пропорционально количеству беременностей, а в прогрессии.
После беременности организм женщины восстанавливается не менее двух лет. Каждая последующая беременность требует более длительного периода восстановления, а также наносит новый ущерб женскому организму. Если никаких осложнений и последствий во время первой беременности не случилось – можно считать, что женщине очень повезло. Но совершенно не факт, что ей точно так же повезет и при последующих беременностях. Хотя, конечно, очень многое зависит от наследственности, общего статуса здоровья женщины и ее физической формы.
О вреде, который беременность может нанести организму женщины, не принято говорить. Более того, в масс-медиа все шире распространяется миф о том, что беременность и роды омолаживают и оздоравливают женский организм, являясь настоящим эликсиром молодости (http://health-medicine.info/beremennost-omolazhivaet-organ…/). Давайте посмотрим, почему это утверждение очень далеко от истины.
Источники
- Pereira SP., Tavares LC., Duarte AI., Baldeiras I., Cunha-Oliveira T., Martins JD., Santos MS., Maloyan A., Moreno AJ., Cox LA., Li C., Nathanielsz PW., Nijland MJ., Oliveira PJ. Sex dependent Vulnerability of Fetal Nonhuman Primate Cardiac Mitochondria to Moderate Maternal Nutrient Reduction. // Clin Sci (Lond) — 2021 — Vol — NNULL — p.; PMID:33899910
- Ben Abdelaziz A., Bchir A., Ben Salah A., Ben Salem K., Mansour N., Hsairi M., Ennigrou S., Nacef T., Dhidah L., Bellaj R., Mehdi F. Professor Mohamed Soussi Soltani: Leader, Innovator and Researcher in Public Health. // Tunis Med — 2021 — Vol99 — N1 — p.5-11; PMID:33899170
- Saavedra LPJ., Prates KV., Gonçalves GD., Piovan S., Matafome P., Mathias PCF. COVID-19 During Development: A Matter of Concern. // Front Cell Dev Biol — 2021 — Vol9 — NNULL — p.659032; PMID:33898461
- Alexanderson-Rosas E., Antonio-Villa NE., Sanchez-Favela M., Carvajal-Juarez I., Oregel-Camacho D., Gopar-Nieto R., Flores-Garcia AN., Keirns C., Hernandez-Sandoval S., Espinola-Zavaleta N. Assessment of Atypical Cardiovascular Risk Factors Using Single Photon Emission Computed Tomography in Mexican Women. // Arch Med Res — 2021 — Vol — NNULL — p.; PMID:33896676
- Bhasin D., Arora GK., Isser HS. Young woman with recurrent pregnancy loss. // Heart — 2021 — Vol107 — N10 — p.821-854; PMID:33893215
- Lee K., Laviolette SR., Hardy DB. Exposure to Δ9-tetrahydrocannabinol during rat pregnancy leads to impaired cardiac dysfunction in postnatal life. // Pediatr Res — 2021 — Vol — NNULL — p.; PMID:33879850
- Richards C., Sesperez K., Chhor M., Ghorbanpour S., Rennie C., Ming CLC., Evenhuis C., Nikolic V., Orlic NK., Mikovic Z., Stefanovic M., Cakic Z., McGrath K., Gentile C., Bubb K., McClements L. Characterisation of cardiac health in the reduced uterine perfusion pressure model and a 3D cardiac spheroid model, of preeclampsia. // Biol Sex Differ — 2021 — Vol12 — N1 — p.31; PMID:33879252
- Song Y., Xu J., Li H., Gao J., Wu L., He G., Liu W., Hu Y., Peng Y., Yang F., Jiang X., Wang J. Application of Copy Number Variation Detection to Fetal Diagnosis of Echogenic Intracardiac Focus During Pregnancy. // Front Genet — 2021 — Vol12 — NNULL — p.626044; PMID:33868367
- Khanna R., Chandra D., Yadav S., Sahu A., Singh N., Kumar S., Garg N., Tewari S., Kapoor A., Pradhan M., Goel PK. Maternal and fetal outcomes in pregnant females with rheumatic heart disease. // Indian Heart J — 2021 — Vol73 — N2 — p.185-189; PMID:33865516
- Kirby A., Curtis E., Hlohovsky S., Brown A., O’Donnell C. Pregnancy Outcomes and Risk Evaluation in a Contemporary Adult Congenital Heart Disease Cohort. // Heart Lung Circ — 2021 — Vol — NNULL — p.; PMID:33863666
Классификация
Врачи акушеры-гинекологи выделяют следующие виды артериальной гипертензии у беременных:
- Хроническая, при которой артериальное давление было высоким до беременности или повысилось на сроке до 20 недель. По статистике, эта форма встречается у 1—5% беременных. Может сохраняться в течение шести и более недель после родов.
- Гестационная, вызванная беременностью. Развивается на сроке от 20 недель, но чаще всего — после 37 недели. Встречается среди 5—10% беременностей, чаще всего — многоплодных. В большинстве случаев самостоятельно проходит после родов в течение шести и более недель. Может быть незначительная протеинурия (выделение белка с мочой) — до 0,3 г/л.
- Преэклампсия (ПЭ) — повышение артериального давления в сочетании с протеинурией свыше 0,3 г/л или другими признаками повреждения внутренних органов и мозга. В 25% случаев сопровождает гестационную форму, если она развивается ранее 34 недели. Может возникать на фоне хронической формы АГ, чаще у женщин до 20 или старше 40 лет, при ожирении (ИМТ более 35 кг/м2 до беременности), наличии болезней почек и случаев ПЭ в течение предыдущих беременностей На возникновение преэклампсии могут влиять многоплодие, наследственность.
- Эклампсия — однократные или серийные приступы судорог. В большинстве клинических случаев осложняет тяжелую форму ПЭ. Реже встречается бессудорожная форма эклампсии, при которой есть риск кровоизлияния в мозг. Может возникать во время беременности, родов, в послеродовом периоде.
По степени выделяют умеренную и тяжелую формы АГ. Первой характерны значения до 140—159/90—109 мм рт. ст. При тяжелой — от 160/110 мм. рт. ст.
Причины ВСД
В основе заболевания — нарушение нейрогуморальной регуляции вегетативной нервной системы, отвечающей за стабильность и слаженность деятельности всех внутренних органов и организма в целом. Это отдел нервной системы, не подчиняющийся сознанию и управлению волей человека.
Причин заболевания много. Среди первых выступают гормональные нарушения, в том числе преходящие — в период полового созревания, менопаузы, беременности. Существенную роль играют инфекционные болезни (в том числе и физическая детренированность после инфекции), очаги хронической инфекции (кариес, синусит, тонзиллит), аллергия. Предрасполагают к расстройству психоэмоциональное перенапряжение ,черепно-мозговые травмы, малоподвижный образ жизни, вредные привычки — курение, алкоголь, неправильное питание
Важное значение имеет наследственная предрасположенность
Повышение давления
Артериальная гипертензия (АГ) отмечается у 7-30% беременных. И это не просто повышенное давление, это вероятность смерти матери или ребёнка, а то и обеих. Почему? Высокое давление в непростых условиях созревания плода приводит к замедлению внутриутробного роста плода, что называют фетоплацентарной недостаточностью. При артериальном давлении (АД) выше 160/110 мм рт.ст. возможна отслойка плаценты, пронизанной сосудами. Кровотечение, как правило, возникает при неправильном расположении плаценты — рядом с шейкой матки. При высоком давлении кровотечение возможно при нормально расположенной в полости матки плаценте. А также возможны характерные для всех гипертоников острая сердечная и почечная недостаточность, инсульт, и возникают только при беременности — «сцеплены» с ней, преэклампсия и эклампсия.
Серьёзное системное заболевание после 20 недели беременности — преэклампсия (ПЭ) характеризуется повышением АД и появлением в моче белка более 300 мг за сутки. Предполагают, что опасный для жизни синдром вызывают дефекты сосудов плаценты, приводящие к дисфункции сосудистых оболочек во всех органах. Помогают развитию ПЭ избыточный вес, возраст после 40 и моложе 18 лет, сахарный диабет и болезни почек. Преэклампсия возможна всегда: и при первой беременности, и при повторных, и при вынашивании близнецов.
Лёгкой преэклампсии не бывает, только две формы: умеренная и тяжёлая. При умеренной преэклампсии женщину госпитализируют до самых родов, а при тяжёлой сразу же родоразрешают, как только удаётся привести женщину в стабильное состояние. Логическое патологическое продолжение преэклампсии — эклампсия или судорожный синдром беременной. Для возникновения судорог у беременной, в отличие от всех остальных людей, не требуется органической патологии головного мозга.
Частая причина смерти при эклампсии — почечная недостаточность и инсульт от разрыва аневризмы сосуда головного мозга. Чаще возникает при многоплодной беременности, а вероятность повторения судорог при следующей беременности не более 1,5%. К слову, наличие только отёков у здоровой беременной, при отсутствии повышенного АД, уже не считают признаком артериальной гипертензии, как думали в прошлом веке. Отёки возможны у шести из десяти совершенно здоровых женщин.
Повышенное давление при беременности, обусловленное непосредственно самой беременностью, но только после 20 недель, называется гестационной артериальной гипертонией. Гипертония первой половины беременности считается не связанной с беременностью, а обычной, но не выявленной вовремя. Как уже сказано, в первом триместре артериальное давление снижается, и при не выявленной до беременности, но существующей артериальной гипертонии, давление вполне может быть нормальным вплоть до третьего триместра.
Гестационная гипертензия должна исчезнуть не позже 12 недель после родов, когда в организме всё вернётся к норме обычной женской физиологии. Если давление через 4 месяца после родов не нормализуется, то это своевременно не обнаруженная обычная АГ, не гестационная. Но гестационная АГ может «наложиться» на существовавшую до беременности гипертонию, об этом говорят, когда при давней гипертонии на фоне беременности давление ещё растёт и после 20 недели появляется белок в моче.
Гестационная АГ отмечается у шести беременных из сотни, и когда к высокому давлению присоединяется и белок в моче (протеинурия), уже не сомневаются в преэклампсии.
Гестационную гипертонию и преэклампсию лечат в стационаре. Беременная с гестационной АГ может рассчитывать на домашнее долечивание при нормализации АД, но за 2-3 недели до родов обязательна госпитализация. Само по себе высокое давление не является абсолютным показанием для кесарева сечения, поэтому при отсутствии непременных акушерских показаний, к примеру, нормальном головном положении плода, рожать лучше естественным способом.
Генетическое тестирование на генетические дефекты
Генетическое тестирование можно провести на ранних сроках беременности. При обнаружении каких-либо отклонений в генетическом материале плода ранняя диагностика позволит будущим родителям лучше подготовиться к рождению ребенка, требующего особого ухода, если женщина решит родить его.
Если пренатальные тесты указывают на высокую вероятность тяжелого и необратимого поражения плода или неизлечимого заболевания, угрожающего плоду, беременность может быть прервана по закону до тех пор, пока плод не сможет жить самостоятельно. В некоторых случаях подтверждение наличия генетического дефекта у плода позволяет начать лечение сразу после рождения или еще в утробе матери.
 Генетическое тестирование на генетические дефекты
Генетическое тестирование на генетические дефекты
Исследование ДНК ребенка возможно, например, благодаря тесту Harmony — новому методу неинвазивного пренатального обследования, заключающемуся в лабораторном анализе ДНК плода, полученного из крови матери. Этот метод определяет риск возникновения у плода с точностью более 99%:
- Синдром Дауна, синдром Эдвардса и синдром Патау,
- Аномалии числа половых хромосом — синдром Клайнфельтера, синдром Тернера, синдром XXX, синдром XYY, синдром XXYY.
Этот тест также позволяет определить пол ребенка.
Тесты Harmony, NIFTY Pro и SANCO являются только скрининговыми тестами, и в случае отклонения от нормы диагноз должен быть подтвержден инвазивными тестами, для которых необходимо собрать биологический образец у плода. Но это может быть связано с такими осложнениями, как повреждение плода, выкидыш или инфекция.
Инвазивные тесты включают амниоцентез, биопсию ворсин хориона, кордоцентез и фетоскопию. Тест на кариотип (цитогенетический или молекулярный) или, например, тест NOVA также можно проводить после рождения ребенка. Но тест NOVA не определяет наличие хромосомных аберраций, но позволяет проверить первичный иммунологический дефицит или врожденные метаболические заболевания, которые очень опасны для здоровья ребенка.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Как планировать беременность при пороках сердца
Современная медицина обладает достаточно эффективными методиками, позволяющими вычислить степень риска, связанного с беременностью и родами у женщин с пороками сердца. С их помощью врачи помогают женщине определить оптимальное время для зачатия или решить судьбу незапланированной беременности.
Важнейшим из методов оценки состояния сердечно-сосудистой системы при пороке сердца является УЗИ сердца — эхокардиография. Она безвредна и помогает объективно оценить состояние полостей, клапанов и отверстий сердца. Вспомогательную роль в диагностике пороков сердца играют электрокардиография (ЭКГ — графическая регистрация электрической активности сердца), фонокардиография (ФКГ — графическая регистрация звуковых явлений сердца) и допплерография (УЗИ, позволяющее оценить кровоток).
У беременных пороки сердца составляют от 0,5 до 10% всех заболеваний сердца. Чаще всего у них обнаруживается дефект межпредсердной или межжелудочковой перегородки, незаращение артериального протока. Женщины с вышеназванными пороками обычно (при соответствующем лечении, компенсирующем порок) хорошо переносят беременность и роды.
В настоящее время возможность родить появилась и у многих женщин, перенесших операцию на сердце. Восстановительный период после такой операции занимает, как правило, 1 год. Поэтому именно через год можно планировать беременность — конечно, при отсутствии противопоказаний (неблагоприятный результат операции, развитие заболеваний, осложняющих послеоперационную реабилитацию и снижающих эффект от операции).
Излишне напоминать о том, что вопрос о возможности беременности и допустимости родов должен решаться индивидуально до беременности в зависимости от общего состояния женщины, характера заболевания, тяжести операции и т.п. После комплексного обследования пациентки врач может дать вполне определенное заключение.
Однако и при стабилизации состояния женщины после хирургического (или терапевтического) лечения беременность на фоне растущей нагрузки на сердце увеличивает риск рецидива основного заболевания (ранее компенсированный порок может стать декомпенсированным) — это еще один аргумент в пользу необходимости консультаций с врачом и медицинского наблюдения до и во время беременности, даже если самой женщине кажется, что она здорова и полна сил.
Существуют тяжелые пороки сердца со значительными нарушениями кровообращения (стеноз устья легочной артерии, тетрада Фалло, коарктация аорты и др.), при наличии которых могут развиваться столь драматические нарушения работы сердечно-сосудистой системы, что в 40-70% случаев они приводят к гибели беременной, поэтому при этих пороках беременность противопоказана.
Такие пороки могут передаваться по наследству, причем вероятность передачи заболевания ребенку определяется в каждом конкретном случае. (Например, если порок сердца имеется у двух или более членов семьи, то вероятность его наследования увеличивается.)
Вообще прогноз для будущей матери и ребенка тем хуже, чем более выражено нарушение кровообращения и активность ревматического процесса. При тяжелой сердечной недостаточности и высокой степени активности ревматического процесса беременность противопоказана. Однако вопрос о сохранении беременности решается пациенткой и врачом в каждом конкретном случае.
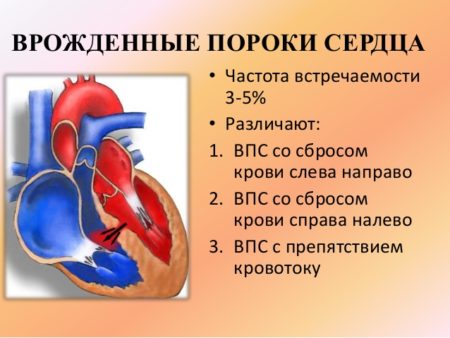
Врождённые пороки сердца
Сейчас порок сердца выявляют ещё на этапе внутриутробного развития, и лечат в младенчестве, поэтому через 15-20 лет, возможно, обсуждение беременности на фоне врождённого порока сердца будет неактуальным. Но нынешние совершеннолетние девушки имеют не диагностированные пороки сердца. Все беременные с пороками подразделяются на четыре степени риска, определяющие динамику кардиологического наблюдения. Самая опасная IV степень риска осложнений, по уму не позволяет беременности вообще, и вопрос о прерывании её ставится очень серьёзно. Но и прерывание не совсем безопасно.
При тяжёлом пороке сердца материнская смертность высокая, от 8% до 35%, а у трети женщин развиваются очень тяжёлые сердечно-сосудистые осложнения. Половина женщин не способна выносить беременность — выкидыши, вторая половина тоже не донашивает ребёночка до срока. Из-за хронической фетоплацентарной недостаточности новорожденные здоровыми не бывают, и малый вес при рождении — только «цветочки». Если уж женщине очень хочется рожать, несмотря на возможное раннее сиротство будущего потомства, то она должна заблаговременно подготовиться с кардиологом к беременности — пройти хирургическое лечение, скорректировать имеющиеся осложнения.
Рожают женщины и с искусственными клапанами, но на фоне постоянной терапии, разжижающей кровь. Высокий уровень прогестерона приводит к избыточному сгущению крови во время беременности, это так эволюция «придумала», чтобы женщины не погибали от кровотечения в родах. Клапан сам может инициировать тромбообразование. В общем, причины для несчастий есть и они суммируются.
Причины порока сердца у плода
Если ультразвуковое исследование показало, что развивается порок сердца у плода, появляются вопросы: от чего это произошло? Разрешено ли рожать такого ребенка и что делать? Существуют причины такой сердечной патологии у детей, которые возникают по вине будущей матери, есть и прочие факторы.
 Врожденные пороки
Врожденные пороки
Наследственность
Нередко большую роль играет фактор наследственности. Если в роду есть родственники с пороками сердца, это увеличивает вероятность появления такого заболевания у ребенка. В случае, когда у беременной отмечается такое заболевание, риск того, что негативные гены перейдут ее малышу, в восемь раз выше, по сравнению с пороком сердца у отца. Таки образом, сердечный порок – это риск и для матери, и для плода.
Хронические болезни
Особенно опасным заболеванием при беременности считается сахарный диабет. Из-за него увеличивается риск возникновения пороков сердца у ребенка. Нередко врачи ставят под большое сомнение вопрос возможности беременности и родов при этом заболевании. Однако в большинстве случаев пациенткам разрешают зачатие, только родоразрешение проходит оперативным путем, иногда беременность заканчивается раньше срока.
Внешние причины
Среди них называют контакт с химическими элементами, рентгеновское излучение, загрязнение окружающей среды. Даже когда женщина приняла все меры по прекращению влияния описанных факторов, присутствует риск развития порока сердца у плода при беременности. Если хотя бы один раз сделать рентген, особенно раньше восьмой недели вынашивания ребенка, риск возрастает.
Прием лекарств
Во время беременности категорически нельзя принимать транквилизаторы, противовирусные препараты и антибиотики. Наиболее опасно их действие во время первого триместра.
После лечения бесплодия и ЭКО
Отдельной категорией рассматриваются женщины, лечившиеся долгое время от бесплодия и решившиеся на беременность методом ЭКО. Таким роженицам приходится принимать много гормонов и противовирусных медикаментов, что может негативно сказаться на здоровье плода, даже после прекращения приема лекарств.
Амбулаторные и стационарные vs универсальные врачи
В России некоторые врачи принимают амбулаторно, то есть либо выезжают на дом, либо ведут прием в поликлинике. Другая часть докторов работает в стационаре, то есть лечит пациентов исключительно в больнице, пока те не выздоровеют. Это не всегда удобно, потому что амбулаторные врачи почти не общаются со стационарными» и не могут обмениваться информацией о пациенте.
На практике это выглядит так. Предположим, пациент Иван Иванович страдает от повышенного давления и раз в полгода навещает доктора Андрея Алексеевича в поликлинике, чтобы скорректировать лечение. Андрей Алексеевич хорошо знает своего пациента, и у него под рукой всегда медицинская карта с его анализами. Но если Ивану Ивановичу станет плохо с сердцем, скорая отвезет его в больницу к доктору Дмитрию Дмитриевичу. Больничный доктор ничего о пациенте не знает и связаться с Андреем Алексеевичем не может, поэтому назначит то лечение, которое считает нужным. Часть информации о пациенте неизбежно пропадает.
В США большинство врачей работают и амбулаторно, и в стационаре. Скажем, с 6 утра до 12 дня врач контролирует лечение пациентов, которые лежат в больнице — в это время он стационарный врач. А с 12 утра до 8 вечера он принимает пациентов, которые в госпитализации не нуждаются — теперь он амбулаторный врач.
На практике это выглядит так: пациент мистер Джонс страдает гипертонией и время от времени наблюдается у доктора Смита. Если мистеру Джонсу становится плохо, неотложная помощь отвозит его в госпиталь. Там дежурный врач связывается с доктором Смитом, расспрашивает его о пациенте, и либо согласовывает с ним лечение, либо вызывает его в госпиталь. Если мистер Джонс выздоравливает и выписывается, он продолжает наблюдаться у доктора Смита. В результате связь с доктором и информация о пациенте не теряется.






























