Диагностика: методы обследования
Для остеоартроза коленного сустава, как и других сочленений, патогномических лабораторных признаков не существует. У большинства пациентов анализы крови и мочи показывают нормальные результаты. Поэтому лабораторные методы исследования клинической ценности не представляют. Общепринятым способом для выявления гонартроза в настоящее время является рентгенография коленных суставов. Рентген обязательно изначально делается на двух суставах с целью анатомо-физиологического сравнения двух однотипных костных соединений. Выделяют 3 главных рентгенографических признака, по которым можно утверждать о наличии данного диагноза, – это:
- остеофиты по периферии суставных поверхностей;
- сужение суставной щели (в норме ее ширина составляет 6-8 мм, параметры зависят от многих факторов, в числе которых рост, возраст, пол, др.);
- субхондральный остеосклероз.
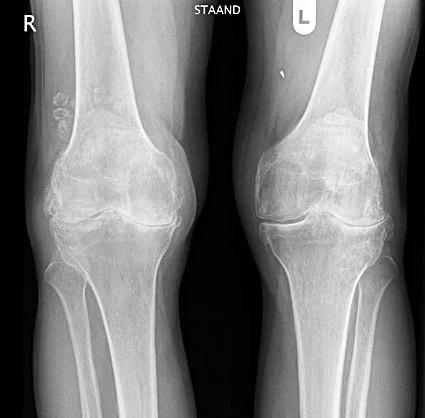
Двухстороннее отсутствие суставных щелей.
Однако указанные признаки в самый-самый начальный период развития остеоартроза на рентгене еще могут отсутствовать
Если врач не видит по данным рентгена отклонений, при этом пациент пришел с жалобами на периодическую боль или, к примеру, на рецидивирующую отечность по непонятным причинам, важно провести дообследование. Дообследование также целесообразно включать в диагностический процесс и при установленном диагнозе рентгенологически с целью получения развернутой информации о состоянии коленных структур, в частности мягких тканей и внутрисуставной жидкости
Лучшими вспомогательными методами в отношении ОА на любой из стадий, а также для дифференцирования данной патологии от других, признаны магниторезонансная томография (МРТ) и артроскопия. Что касается компьютерной томографии: она уступает возможностям этих двух процедур, так как недостаточно четко визуализирует мягкие ткани. Ультрасонография (УЗИ) из всех способов является самым слабым диагностическим инструментом.
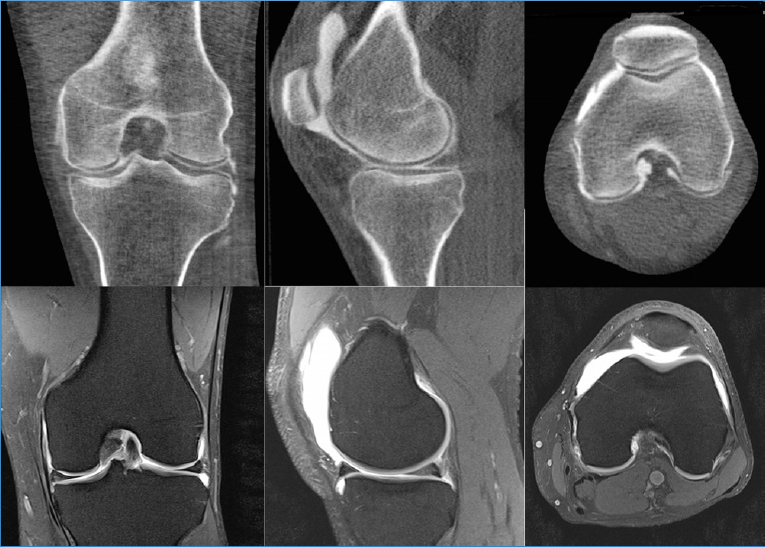
МРТ.
МРТ показывает даже мельчайшие поверхностные поражения хряща на суставных концах, а ведь именно с этой хрящевой стуктуры начинают возникать первые дистрофические изменения. Кроме того, по данным МРТ можно дать объективную оценку состоянию синовиальной оболочки, капсулы, окружающих мышц, сухожилий, связок, нервно-сосудистых образований, продуцируемой синовии. Магниторезонансные томографы обнаруживают кисты и другие новообразования, в том числе костные дефекты.
Не худшими возможностями обладает артроскопическая диагностика, однако она предполагает малоинвазивное вмешательство с введением внутрь коленного сустава визуализирующей оптической системы. С помощью артроскопии, кроме высококачественного исследования изнутри всех структурных элементов сочленения, параллельно еще можно сделать пункцию внутрисуставного выпота, очистить полость от так называемого артрозного «мусора».
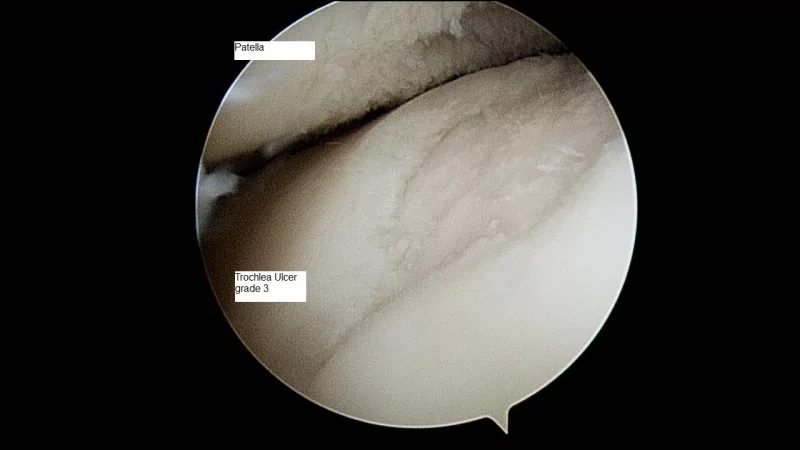
Вид через артроскоп.
Помимо инструментальных методов, в структуру диагностики обязательно входит проведение в ходе первичного осмотра специальных тестов. Доктором выполняется пальпация места поражения, оценка объема движений в различных положениях обследуемого участка конечности, определение нарушения чувствительности. После установления диагноза аналогичного плана тест-осмотр и рентгенография будут периодически проводиться для наблюдения за состоянием коленного отдела и оценки эффективности проводимой терапии.
Причины артроза коленного сустава
Артроз коленного сустава, или гонартроз, представляет собой заболевание, при котором происходит разрушение хряща сустава. Это может привести к болям, скованности и снижению подвижности в колене.
Причины гонартроза многообразны:
- Возрастные изменения. С возрастом хрящ теряет свою эластичность и способность восстанавливаться.
- Избыточный вес. Лишние килограммы создают дополнительную нагрузку на суставы, что может привести к их постепенному разрушению.
- Травмы и перенапряжение сустава. Повреждение хряща может возникнуть из-за травмы или чрезмерной нагрузки на сустав.
- Генетическая предрасположенность.
Для сохранения здоровья суставов рекомендуется соблюдать правильный режим питания, регулярно заниматься физической активностью и контролировать свой вес
Важно также своевременно обращаться к врачу при появлении первых симптомов заболевания
Факторы риска
Развитие артроза коленного сустава может быть связано с рядом причин. Основные факторы риска: возрастные изменения, избыточный вес, перенесенные травмы и наследственная предрасположенность
Избегание нежелательных нагрузок на колени, контроль массы тела и внимание к своему здоровью помогут минимизировать вероятность заболевания
Цели и задачи
Чтобы облегчить симптомы патологии следует придерживаться рекомендаций врача. На различных стадиях артроза лечебная гимнастика преследует различные цели. Нельзя выполнять гимнастику в периоды обострения. После 3—4 дней покоя следует выполнять упражнения, которые преследуют следующие цели:
- ликвидация спазма в мышцах,
- улучшение притока крови,
- возобновление функциональных особенностей стопы.
Когда приступы боли отступают, к задачам ЛФК относят:
- восстановление устойчивости сустава,
- возобновление подвижности соединения,
- повышение выносливости организма,
- улучшение самочувствия пациента.
- ликвидация спазма в мышцах;
- улучшение притока крови;
- возобновление функциональных особенностей стопы.
Виды
В зависимости от причины заболевания различают первичный и вторичный артроз. В первом случае патология возникает самостоятельно на фоне комплексного воздействия предрасполагающих факторов. Вторичная форма является следствием других заболеваний и делится на следующие группы:
- поражение суставов, возникшее вследствие нарушений обмена веществ или эндокринных заболеваний (подагра, сахарный диабет, акромегалия, гиперпаратиреоз);
- разрушение, связанное с врожденными патологиями (болезнь Педжета, врожденный вывих бедра, сколиоз, гемофилия и т.п.);
- посттравматический артроз, возникший на фоне переломов, трещин, некротических процессов или хирургических операций, а также возникший вследствие особенностей профессии.
Наиболее востребована классификация остеоартроза в зависимости от локализации патологического процесса:
- гонартроз: поражение колена, одним из разновидностей которого является паллетофеморальный артроз — разрушение сустава между бедренной костью и надколенником);
- артроз голеностопного сустава: возникает на фоне большой нагрузки и частых травм;
- артроз суставов стопы: наиболее часто страдает большой палец в месте соединения со стопой; поражение развивается на фоне подагры или вальгусной деформации;
- плечевой артроз характеризуется поражением плеча и часто встречается в молодом возрасте на фоне повышенной физической нагрузки (грузчики, спортсмены, строители);
- коксартроз: поражение тазобедренного соединения; может быть, как односторонним, так и двусторонним и является одной из частых причин инвалидности у людей старше 50 лет;
- вертебральный артроз: разрушение хрящевых дисков между позвонками, наиболее часто затрагивает шейный и поясничный отдел позвоночника;
- артроз суставов кисти: чаще всего поражаются суставы пальцев рук, патологии особенно подвержены женщины в менопаузе;
- артроз височно-нижнечелюстного сустава: встречается довольно редко, чаще всего на фоне хронического воспаления из-за нарушений прикуса или неправильного протезирования;
- артроз локтевого сустава: редкая форма заболевания, наиболее часто связанная с травмами этой области.
Профилактика остеоартроза
- Первичная профилактика имеет целью не допустить развитие болезни, свести к минимуму провоцирующие факторы.
Идиопатический ДОА бывает сложно предотвратить в связи с не до конца изученными причинами его возникновения. Известно, что артроз чаще поражает людей старше 65 лет и имеет генетическую предрасположенность
Поэтому люди пожилого и старческого возраста, а также имеющие родственников, болеющих остеартрозом, должны уделять тщательное внимание своему здоровью и избегать провоцирующих факторов:
- Воздерживаться от занятий, вызывающих повышенную нагрузку на суставы.
- Не допускать развития ожирения.
- Предупреждать травмы, в противном случае – адекватно их лечить.
- Носить удобную обувь.
- Проводить своевременное лечение заболеваний позвоночника, остеохондроза, формировать правильную осанку.
- Осуществлять коррекцию плоскостопия.
- Вести здоровый образ жизни с достаточной физической нагрузкой.

- Соблюдать гигиену труда:
- при долгом однообразном положении тела периодически выполнять разминку;
- в положении стоя стараться держать спину прямо;
- удерживая в руках груз, равномерно распределять его, не поворачивать корпус.
Эти же правила работают в отношении вторичного артроза, развивающегося на фоне других болезней суставов, при нарушении метаболизма, гормональном дисбалансе, воспалительных процессах либо вследствие травмы.
- Вторичная профилактика проводится при уже выявленном артрозе и направлена на предотвращение осложнений, прогрессирования болезни.
- Своевременная и адекватная терапия, соблюдение всех назначений и рекомендаций врача.
- Борьба с причиной патологии, лечение основного заболевания.
- Контроль веса, при ожирении – его снижение.
- Отказ от вредных привычек (табакокурения).
- Правильное питание.
- исключение острой, жирной, жареной, соленой пищи, маринадов, копченостей, алкогольных напитков;
- включение в рацион свежих фруктов и овощей, наваристых бульонов, холодца и желе, еды, богатой кальцием, магнием и фосфором (молочные продукты, мясо, морепродукты);
- достаточное употребление очищенной воды.
- Физическая активность, соответствующая возрасту, состоянию здоровья.
- При артрозах суставов ног использовать трость, носить ортопедическую обувь, препятствующую деформации, при спондилоартрозах – ношение корсетов, разгрузка сочленений, предотвращение их смещения при помощи ортезов и бандажей.
- Проведение массажей.
- Выполнение физиопроцедур.
- Лечебная физкультура.
Упражнения при остеоартрозе – важнейшее условие максимально долгого сохранения подвижности суставов и предупреждения атрофии мышц.
Упражнения при остеоартрозе коленного сустава
Начиная проводить ЛФК, следует помнить, что только регулярные занятия принесут желаемый результат. Если выполнять упражнения от случая к случаю, ждать оздоровления не имеет смысла.
Следующий примерный комплекс упражнений поможет больному суставу колена, а также восстановит силу мышц:
- Больной садится на стол (на его столешницу). Спина выпрямлена, ноги свисают вниз. Надо поболтать ими с небольшой амплитудой движений. Такое упражнение следует выполнять почаще. Оно не доставит особой сложности, а эффект окажет хороший.
- Второе упражнение выполняется из той же позиции, что и первое (на столе). Пациент вытягивает вперед одну ногу. Она должна быть параллельна полу, а ее стопа держится в положении под углом 90°. В такой позе задержаться на 3 секунды. Затем то же самое проделать второй ногой. Выполнение этого упражнения способно напрячь бедренные и голеностопные мышцы.
- Пациенту следует встать на пол спиной к столу, а ягодицами опереться о столешницу. В коленях ноги слегка согнуть и развести их на небольшое расстояние. Носки смотрят в стороны. Несколько раз наклониться вперед, не сгибая спины, и вернуться в первоначальную позицию.
- Четвертое упражнение имеет название «малый велосипед». Исходное положение – встать на пол, ноги немного согнуть в коленях. Одну ногу подтянуть к животу и упереть в него колено. Медленно опустить конечность, предварительно ее выпрямив. Проделать то же второй ногой. Следить за тем, чтобы стопа находилась под прямым углом.
- Человек ложится на спину и вытягивает ноги. Одну из них сгибает в колене, немного приподнимая при этом стопу над полом. Полежать так не менее 5 секунд. Медленно опустить ногу и повторить упражнение второй ногой.
- Упражнение называется «большой велосипед». Следует лечь на пол и выполнять ногами движения, похожие на те, что делает велосипедист при езде. Вначале ноги «крутят педали» медленно. Но постепенно темп увеличивается. Больной может почувствовать, как напрягаются мышцы.
- Лечь на пол на правый бок. Подложить под щеку небольшую подушку, под нее просунуть правую руку. При этом левая рука будет служить опорой. Слегка согнуть правую ногу. А согнутую в колене левую подтянуть к животу и тут же отвести назад на такое расстояние, которое возможно. Все движения выполняются в медленном темпе.
Регулярное выполнение упражнений при остеоартрозе коленного сустава поможет сделать болевые проявления не такими сильными, а движения при этом улучшатся.
Лечение
Терапия артроза, как правило, комплексная и, помимо приема лекарств, включает соблюдение режима питания и занятия лечебной физкультурой.
Медикаментозное лечение
Лечение артроза часто предполагает использование целого комплекса препаратов. У каждой группы лекарств – свои цели применения (табл. 1).
| Таблица 1. Медикаментозное лечение при артрозе | |
| Группа препаратов | Цель терапии |
| Нестероидные противовоспалительные средства (НПВС) | Уменьшение болевого синдрома и снятие воспаления |
| Хондропротекторы (препараты на основе глюкозамина и хондроитина) | Предупреждение дальнейшего разрушения хряща |
| Инъекции гиалуроновой кислоты | Предотвращение трения в суставе, снятие болевого синдрома, активизация естественной выработки смазочного материала. Используется после устранения воспаления |
| Кортикостероиды | Применяют при тяжелом течении болезни, если НПВС не справляются с воспалением и болью |
Местное лечение
Препараты для местного применения эффективны в комплексном лечении обострения артроза. Чаще всего используют согревающие и обезболивающие мази и компрессы на основе противовоспалительного вещества.
Физиотерапия, массаж, гимнастика
Массаж пораженных зон можно делать в период ремиссии. Он уменьшает дискомфорт, улучшает питание суставных тканей, восстанавливает нормальную подвижность сустава. Курс массажа – от 20 до 30 сеансов длительностью от 10 до 20 минут.
Важно не забывать о лечении движением – выполнении ряда специальных упражнений. Сустав они не восстановят, зато не дадут атрофироваться мышцам и ослабеть связкам
К гимнастике приступают только во время ремиссии.
Больным артрозом часто назначают курс физиотерапевтических процедур: прогревание, воздействие лазером, электрофорез, оксигенотерапию. Нередко прописывают магнитотерапию, ультразвуковую терапию, ударно-волновое лечение, криотерапию.
Важно! Больным артрозом полезно лечиться грязью и принимать минеральные ванны – соляные, йодобромные и другие
Диета
Частая причина разрушения суставов – лишний вес
Важно следить за питанием, чтобы нормализовать массу тела и снизить нагрузку на суставы. Но даже если артроз не связан с лишними килограммами, все равно скорректируйте рацион
Лечебная диета строится на следующих принципах:
Сбалансированность
Важно не допустить как авитаминоза, так и гипервитаминоза.
Контроль энергетической ценности. Она не должна превышать суточный расход энергии (больные с избыточной массой тела или ожирением сокращают калории, чтобы похудеть)/
Исключаются жирные сорта мяса, концентрированные бульоны, консервы и полуфабрикаты.
Количество соли в рационе сокращают до 5 граммов в сутки либо полностью отказываются от ее употребления.
Потребление жидкости должно быть достаточным – не менее 2 литров ежедневно.
Диета подразумевает до 2 разгрузочных дней в неделю
В этот период ограничивают количество и разнообразие еды. Например, кефирные дни – 1,5-2 литра в несколько приемов за день и более ничего.
Важно! Очень полезны в рамках диеты продукты с мукополисахаридами – природными защитниками суставного хряща (хондропротекторами). Это хрящи, красная рыба, желатин, куриное мясо
Можно варить кисели, делать рыбное заливное, фруктовое желе.
Хирургическое лечение
При запущенных стадиях заболевания медикаментозная терапия неэффективна. В этом случае может быть рекомендовано хирургическое вмешательство:
- Артропластика. Хрящ заменяют специальной прокладкой. Это значительно уменьшает боль и улучшает подвижность.
- Протезирование. Если масштаб бедствия слишком велик, поможет только замена разрушенного сустава особым трансплантатом. Его делают из медицинского сплава, который организм не отторгает. Срок жизни такого протеза – около 10 лет.
Что нельзя делать при артрозе тазобедренного сустава: рекомендации
На сегодняшний день гонартроз, как и другие формы остеоартроза, считается неизлечимым. Тем не менее, существуют эффективные методы, позволяющие затормозить патологические процессы.
Развитие болезни проходит в несколько стадий, и чем раньше начато лечение, тем оно результативнее. Поэтому при появлении минимальных симптомов артроза коленного сустава следует не игнорировать их, а обратиться за помощью к специалистам.
Если посещение врача состоялось, диагноз установлен и лечение назначено, то нельзя при артрозе коленного сустава выполнять врачебные рекомендации халатно — самовольно менять режим приема и дозировку препаратов, отказываться от лечения и т. д.
Важным фактором успешного лечения болезни служит коррекция привычного образа жизни. Уже при первом посещении доктора пациент может узнать, что при артрозе коленного сустава нельзя подвергаться чрезмерным нефизиологическим нагрузкам – например, поднимать и переносить тяжести или совершать длительные пешие прогулки без перерыва, при наличии лишнего веса – отказываться от мероприятий по снижению массы тела.
Противопоказания
Существуют некоторые ситуации, при которых гимнастика для суставов при артрозе не проводится. К противопоказаниям относятся следующие ситуации:
- Наличие у человека острого простудного заболевания;
- Повреждение целостности кожи колена;
- Острое воспаление коленного сустава;
- Период менструации у женщин;
- Тяжелое обострение сердечной патологии;
- Паховые, пупочные грыжи;
- Высокое артериальное давление.
В большинстве своём это относительные противопоказания, то есть физические упражнения разрешаются после устранения этих ситуаций.
Противопоказания к упражнениям при артрозе колена
Клиническая диагностика
Чтобы оценить, в каком состоянии находится организм пациента, врач назначает ему сдачу общеклинических анализов мочи и крови. Если в организме протекает синовит в скрытой форме (о чем говорит обнаружение лейкоцитоза, повышенного уровня СОЭ), это говорит о развитии воспаления в суставной ткани.
В некоторых случаях может потребоваться проведение серологического и биохимического исследования. Это поможет дифференцировать системные и инфекционные заболевания. Также может быть проведен забор внутрисуставной жидкости, тканей хряща, чтобы осуществить морфологическое изучение. Это позволяет обнаружить дегенеративно-дистрофические нарушения в суставной ткани колена.
Образ жизни, полезные советы
Если при посещении врача вам диагностирован гонартроз 2 стадии, придется соблюдать такие рекомендации:
- Сохранять позитивное настроение. Хотя артроз колена и невозможно вылечить, не следует отчаиваться. Дегенеративно-дистрофический процесс в суставе может быть замедлен, для этого используются внутрисуставные инъекции (жидкий эндопротез) с продолжением ведения подвижного образа жизни.
- По возможности больше двигаться, начиная день небольшими физическими нагрузками на ноги, которые можно выполнять прямо в кровати. На протяжении дня нужно регулярно нагружать суставы. При ведении сидячего образа жизни нужно вставать и делать небольшую разминку. Продолжительное пребывание в неподвижной позе вредно для суставной ткани.
- Употреблять воду в большом объёме. Чтобы поддерживать суставы и метаболизм в нормальном состоянии, суточная норма чистой воды (помимо чая, соков, кофе, супа) составляет 1 литр.
- Контролировать массу тела. Это нужно для снижения нагрузки на пораженный сустав. С этой целью надо перейти на здоровую пищу, исключив из меню чипсы и сладости, полуфабрикаты, фабричную курятину, колбасную продукцию и магазинные паштеты, йогурты. Данные продукты можно заменить овощами, фасолью, шиповником, квашеной капустой, творогом, компотом из сухофруктов.
- Принимать хондропротекторные препараты. Специалисты рекомендуют регулярно проходить курс лечения хондропротекторами, причем лучше отдать предпочтение инъекционным средствам.
- Принимать кальцийсодержащие препараты. Также иногда рекомендован курсовой прием витамина D. Для правильного подбора средства необходимо обратиться за консультацией к лечащему врачу.
- Не слишком нагружать колени при занятиях спортом, так как из-за этого хрящи быстрее истираются. Это приводит к прогрессированию патологии. Нужно правильно сочетать активность и отдых.
- Заняться спортом. При гонартрозе лучше выбрать плавание, лыжную ходьбу или езду на велосипеде, так как данные виды спорта являются малотравматичными. Плавание способствует активизации кровообращения, накачиванию околосуставных мышц, восстановлению тонуса.
Лечение деформирующего остеоартроза коленного сустава
Прежде всего пациенту предлагается медикаментозная терапия, необходимая для:
- замедления процесса болезни;
- улучшения внутрисуставных обменных процессов;
- ликвидации дисфункции сустава.
Медикаментозное лечение требует длительного и последовательного приема хондропротекторов, препятствующих изменениям в хрящевой ткани, стимулирующих ее рост, устраняющих функциональные нарушения сустава.
Хондропротекторы – препараты, способствующие улучшению структуры хряща.
Хондропротекты могут быть в порошках, капсулах или таблетках:
- терафлекс;
- ДОНА;
- пиаскледин;
- артра и другие.
Хондропротекторы используются при лечении уколами:
- внутрисуставные уколы-смазки (ферматрон, остенил и другие);
- внутримышечные уколы (мукосат, ДОНА и другие).
Иногда возможно назначение адренокортикостероидных уколов в пораженное колено.
Кроме того, больным могут назначить:
- физиотерапию;
- лечебную физкультуру (ЛФК);
- массаж с применением грелки или льда;
- общеукрепляющие процедуры.
Обострение болезни требует применения противовоспалительных нестероидных препаратов, значительно снижающих уровень болевых ощущений. Подбирать такие препараты должен только лечащий врач , принимая во внимание все индивидуальные особенности заболевания. Высокая эффективность при лечении остеоартроза коленного сустава достигается, благодаря использованию местных обезболивающих нестероидных анальгетиков:
Высокая эффективность при лечении остеоартроза коленного сустава достигается, благодаря использованию местных обезболивающих нестероидных анальгетиков:
- гели;
- мази;
- кремы.
В том случае, если медикаментозная терапия не добилась положительного результата, требуется хирургическое вмешательство.
Операция может быть произведена по различным методикам.
Возможно даже замещение пораженного сустава на искусственный протез.
Иногда в процессе лечения остеоартроза коленного сустава возможно использование средств народной медицины – настои и отвары лекарственных трав. Их можно принимать внутрь или использовать наружно, для компрессов и растираний.
Высокой эффективностью обладают следующие народные средства (травы):
- зверобой;
- мята;
- череда;
- донник;
- календула.
Кроме того, возможно применение следующих растительных компонентов:
- хвоя можжевельника;
- семена льна;
- корень аира;
- почки сосны.
Для компресса идеальным выбором считается смесь из растительного масла, сухой горчицы и меда.
Перед использованием любых народных рецептов следует обязательно провести консультацию с опытным врачом-гомеопатом.
Также, необходимо отметить, что полностью избавиться от коленного остеоартроза, применяя только лекарственные травы, Вам не удастся.
Это, скорее всего, поддерживающее и обезболивающее средство.
Комплекс упражнений
Артроз коленных суставов: комплекс упражнений
Исходное положение (далее – ИП) – лежа на полу лицом вниз, ноги прямые, руки вдоль туловища. Плавно поднимите одну ногу, не сгибая ее, на 15-20 см от пола, замрите на полминуты, спокойно опустите, расслабьтесь на 10-15 секунд. То же самое проделайте со второй ногой. Повторы этого упражнения не требуются, то есть кратность выполнения – по 1 разу.
ИП аналогично первому упражнению. Плавно поднимите одну выпрямленную ногу на высоту 15 см, задержите ее на несколько секунд, опустите снова на пол. 1-2 секунды отдохните. Выполняйте 10-20 раз каждой ногой поочередно.
ИП – лежа на животе, руки вытянуты вдоль туловища. Одна нога прямая, вторая – согнута в колене на 90°. Аккуратно поднимите вторую ногу, не разгибая ее в суставе, на 10-15 см от пола и замрите на полминуты, плавно опустите ногу, выпрямив ее. Расслабьтесь. Повторите с другой ногой. Кратность повторов – 1 раз.
ИП аналогично упражнению 3. Выполнять его следует так же, но с паузой не в полминуты, а лишь на 1-2 секунды. Опустив конечность, расслабьтесь пару секунд и повторите по 10 раз каждой ногой.
ИП – лежа на спине с прямыми ногами и руками, вытянутыми вдоль туловища. Медленно поднимите ноги, не сгибая их, на 10 см от пола, аккуратно разведите их в стороны, затем сведите. Не опускайте ноги на пол, а повторите свои действия 8-10 раз. Опустите ноги. Расслабьтесь. Если вы испытываете сложности в выполнении этого упражнения, пропустите его.
ИП – лежа на боку с согнутой в колене нижней ногой. Аккуратно поднимите верхнюю ногу на 45° от пола, задержите ее в этом положении на полминуты, плавно опустите, расслабьтесь. Повернитесь на другой бок и повторите упражнение со второй ногой.
ИП – сидя на стуле, ноги согнуты в коленях под прямым углом. Плавно выпрямите ногу в колене и поднимите ее выше горизонтальной плоскости – настолько, насколько это возможно
Замрите на полминуты-минуту, осторожно опустите ногу в ИП. Расслабьтесь
Повторите упражнение для второй ноги. Кратность выполнения упражнения – 2-3 раза для каждой конечности.
ИП – стоя, чуть касаясь спинки впереди стоящего стула. Поднимитесь на носочки и задержитесь в этом положении на 60 секунд, а затем плавно вернитесь в ИП. Кратность повторения – 1 раз.
ИП и методика выполнения аналогична упражнению 8, но задержаться, стоя на носочках, следует лишь на несколько секунд. Повторять упражнение 10-15 раз.
ИП – аналогичное ИП в предыдущем упражнении. Насколько возможно, приподнимитесь на носок одной ноги (вторая стоит на полу всей стопой), медленно смените положение на противоположное, затем «перекатитесь» обратно. Повторяйте эти действия в течение 60 секунд.
ИП – аналогичное трем предыдущим упражнениям. Поднимите как можно выше пальцы ног и всю переднюю часть стопы, сохраняя опору на пятках. Замрите на 1 минуту, плавно вернитесь в ИП.
ИП и методика выполнения та же, но застыть в приподнятом положении следует лишь на несколько секунд, затем на мгновение расслабиться и повторить упражнение. Кратность повторов – 10-15.
ИП – сидя на кушетке или кровати, с выпрямленной впереди себя левой ногой и опущенной правой. Сделать полуоборот туловища влево, положив руки на колено выпрямленной ноги. На выдохе трижды наклониться вперед, надавливая на колено, будто стремясь его расправить. Вернуться в ИП. Повторить с правой ногой.
ИП – сидя на кровати, выпрямив ноги, положив руки на колени. Максимально напрячь мышцы бедер, оставить их в таком состоянии на полминуты, расслабиться. Повторить 15-20 раз. Когда мышцы бедер находятся в напряжении, подколенные ямки должны быть прижаты к кровати.

























