Гидроторакс
Гидроторакс — это скопление жидкости невоспалительного проис-* хождения (транссудата) в плевральных полостях при снижении он- котического давления крови.
Он развивается при декомпенсации кровообращения с застоем крови в большом круге кровообращения; при заболеваниях почек, печени, местном нарушении оттока крови или лимфы при сдавлении средостения опухолями или аневризмой аорты, а гакже при алиментарной дистрофии. Часто гидроторакс сочетается с накоплением жидкости в других серозных полостях и бывает двусторонним.
Клиническая картина плевритов
В клинической картине плевритов выделяют 3 основных синдрома:
Синдром сухого плеврита. Проявляется острой болью в грудной клетке при дыхании, кашле, наклоне в противоположную сторону. Дыхание поверхностное, отмечается вынужденное положение больного на больной стороне грудной клетки. При осмотре определяется резкое отставание пораженной половины грудной клетки в акте дыхания.
Пальпаторно определяются положительные симптомы Штернберга и Поттенджера (болезненность пальпации большой грудной и трапециевидной мышц). Перкуссия не выявляет особых изменений, кроме уменьшения подвижности легочного края с больной стороны. При аускультации выслушивается шум трения плевры. При диафрагмальной локализации плеврита физикальные данные скудны, а болевые ощущения и напряжение мышц брюшного пресса создают ошибочную картину острого заболевания брюшной полости. В ходе дополнительных методов исследования определяется умеренная воспалительная реакция крови, рентгенологически — ограничение подвижности диафрагмы. Течение сухого плеврита благоприятное: при адекватной терапии через 1-2 недели заболевание проходит бесследно.
Синдром плеврального выпота негнойного характера. Характерна более яркая симптоматика: тяжесть, чувство переполнения в пораженной стороне грудной клетки, лихорадка. При нарастании количества экссудата усиливается одышка в результате значительного уменьшения дыхательной поверхности за счет развития компрессионного ателектаза. Больные принимают вынужденное положение, лежа на больном боку. При медиастинальной локализации плеврита отмечается осиплость голоса, дисфагия, отечность лица и шеи.
При осмотре больного выявляются: цианоз, набухание шейных вен, выбухание межреберных промежутков на стороне поражения. Больная половина грудной
клетки отстает в акте дыхания. ГолоОовое 1
дрожание в месте скопления жидкости 2
не проводится. Перкуторно определяется з
тупость звука (рис. 29). Чаще всего верхняя граница тупости представляет собой изогнутую косую линию (линию Дамуазо), верхняя точка которой располагается по
задней подмышечной линии. Образование этой ЛИНИИ объясняется тем, ЧТО ВЫПОТ более свободно накапливается в боковых
отделах плевральной полости (в синусах), где легочная ткань более податлива. Дальнейшему распространению экссудата препятствуют воспаленные и спаянные листки плевры и ригидный корень легкого, которые с трудом пропускают жидкость вверх. Быстрое заполнение нижне-бокового синуса и медленное — остальных отделов и дает дугообразную линию Дамуазо.
Кроме линии Дамуазо, перкуторно при выпотном плеврите различают
- треугольника:
- Треугольник Гарланда располагается на пораженной стороне между позвоночником и линией Дамуазо и соответствует поджатому легкому. Перкуторно определяется притупленно-тимпанический звук.
- Треугольник Раухфуса — Грокка определяется на здоровой стороне над смещенными органами средостения между диафрагмой, позвоночником и продолжением линии Дамуазо.
При аускультации в области скопления жидкости дыхание не прослушивается. На границе с участком ателектаза может быть бронхиальное дыхание (рис. 30). При рентгеноскопии определяется гомогенное затемнение с уровнем, соответствующим границе тупости. Синдром гнойного выпотного плеврита. При пиотораксе (или эмпиеме плевры) к вышеперечисленным физикальным симптомам присоединяются высокая лихорадка с ознобами и проливными потами, интоксикация, резкая воспалительная реакция крови (до лейкемоидной реакции).
предыдущая
к содержанию
следующая
А так же в разделе « Гидроторакс »
- АБСЦЕСС ЛЕГКОГО
- ПЛЕВРИТЫ
- Лабораторная диагностика плевритов
- СПОНТАННЫЙ ПНЕВМОТОРАКС
- РАК ЛЕГКОГО
- Клиническая картина рака легкого
Этиология плеврального выпота
Плевральные выпоты обычно классифицируются как
Классификация выпотов основана на лабораторных характеристиках жидкости (см. таблицу Критерии выявления экссудативных плевральных выпотов Критерии экссудативного плеврального выпота ). Независимо от того, является транссудат односторонним или двусторонним, его обычно можно лечить без проведения обширных обследований, в то время как причина его появления требует изучения. Есть множество причин (см. Таблицу Причины плеврального выпота Причины плеврального выпота* ).
Экссудат образуется при наличии местных процессов, приводящих к увеличению проницаемости капилляров, в результате в плевральную полость попадает плазма крови, белок, форменные элементы и другие компоненты. Наиболее частыми причинами появления экссудата являются: пневмония Обзор пневмонии (Overview of Pneumonia) Пневмония – это острое инфекционное воспаление легких. Первоначальный диагноз ставится на основании данных рентгенографии органов грудной клетки и клинических исследований. Причины, симптомы. Прочитайте дополнительные сведения , рак, тромбоэмболия легочной артерии Тромбоэмболия Легочной Артерии (ТЭЛА) Тромбоэмболия легочной артерии – это окклюзия легочных артерий тромбами любого происхождения, чаще всего образующихся в крупных венах ног или малого таза. Факторами риска тромбоэмболии легочной. Прочитайте дополнительные сведения .
Синдром жёлтых ногтей — это редкое расстройство, которое проявляется в хронических экссудативных плевральных выпотах, лимфедеме и дистрофических желтых ногтях — все эти симптомы считаются результатом нарушения лимфооттока.
Хилезный выпот (хилоторакс) – это выпот молочно-белого цвета с высоким содержанием триглицеридов, в результате травматических или опухолевых (как правило, лимфомы) повреждений грудного лимфатического протока. Хилоторакс также наблюдается при синдроме верхней полой вены.
Лимфоподобный (холестериновый или псевдохиллезный) выпот напоминает хилезный выпот, но имеет низкое содержание триглицеридов и высокое содержание холестерина. Считается, что лимфоподобный выпот появляется в результате высвобождения холестерина из лизированных эритроцитов и нейтрофилов при длительно существующем выпоте, когда отток жидкости из плевральной полости нарушается вследствие утолщения плевры.
Гемоторакс – это скопление крови в плевральной полости (гематокрит плеврального выпота составляет > 50% гематокрита периферической крови), обусловленное травмой, реже – коагулопатией или разрывом крупного сосуда — аорты или легочной артерии.
Эмпиема плевры – это скопление гноя в плевральной полости. Эмпиема плевры может быть осложнением пневмонии, торакотомии, абсцесса легкого, абсцесса печени, поддиафрагмального абсцесса, проникающей травмы (вторичная инфекция). Самопроизольное вскрытие эмпиемы приводит к проникновению гноя в мягкие ткани, инфицированию грудной стенки и наружному дренированию гнойного очага.
Панцирное легкое – это легкое, покрытое фиброзной капсулой, появление которой обусловлено эмпиемой плевры или опухолью. Поскольку легкое не расправляется, давление в плевральной полости снижается, что приводит к транссудации плазмы крови из капилляров париетальной плевры. По содержанию различных компонентов плевральный выпот при панцирном легком представляет собой нечто среднее между транссудатом и экссудатом, т.е. увеличение биохимических показателей не превышает 15% согласно критериям Лайта (см. таблицу Критерии экссудативного плеврального выпота Критерии экссудативного плеврального выпота ).
Ятрогенный плевральный выпот может быть вызван миграцией или смещением пищевого зонда в трахею или перфорацией верхней полой вены центральным венозным катетером, что приводит к попаданию пищи или растворов, вводимых внутривеннно, в плевральную полость.
Плевральный выпот без видимой причины возникает при бессимптомной тромбоэмболии легочной Тромбоэмболия Легочной Артерии (ТЭЛА) Тромбоэмболия легочной артерии – это окклюзия легочных артерий тромбами любого происхождения, чаще всего образующихся в крупных венах ног или малого таза. Факторами риска тромбоэмболии легочной. Прочитайте дополнительные сведения или раке. В 15% случаев причину установить не удается даже после тщательного обследования. Во многих случаях появление плеврального выпота обусловлено вирусной инфекцией.
Трансудат и эксудат. Гидроторакс и эксудативный плеврит
Транссудат представляет собой прозрачную жидкость желтоватого цвета с относительной плотностью менее 1,015, низким содержанием белка (менее 20 г/л). Нормальная плевральная жидкость представляет собой транссудат. В большинстве случаев при цитологическом исследовании транссудат содержит незначительное количество клеточных элементов, среди которых преобладают полиморфно-ядерные лейкоциты, лимфоциты или другие мононуклеары. При длительном существовании транссудативного плеврального выпота в плевре определяется отечность тканей, в ряде случаев — локальные участки фиброза или необильная лимфоидная инфильтрация.
Накопление транссудата в плевральной полости носит название гидроторакса. Накопление плевральной жидкости происходит в тех случаях, когда гидростатическое давление в капиллярах париетальной или висцеральной плевры повышено или онкотическое давление сыворотки крови при гипопротеинемии снижено в такой степени, что количество образующейся плевральной жидкости превышает количество выводимой. В результате этого накопление плеврального выпота происходит до тех пор, пока объемы всасываемой и образующейся жидкости не выровняются. Разнообразие воспалительных выпотов (экссудатов) определяется степенью распространенности воспалительных изменений и особенностями их этиологического фактора.
Экссудативный плевральный выпот возникает в результате поражения плевры. Наиболее часто он образуется при увеличении проницаемости плевры для белка и связан с воспалительной экссудацией в плевральную полость в результате повышения проницаемости кровеносных капилляров в ее листках. Это приводит к повышению в плевральной полости онкотического давления вследствие нарастания концентрации белка, в результате чего в плевральную полость поступает жидкость. Объем выпота увеличивается до тех пор, пока количество выводимого лимфатическими сосудами белка не выровняется с количеством поступающего. Рассасывание экссудативного выпота происходит медленнее, чем транссудата, поскольку определяется скоростью выведения белка, а не поступлением жидкости через плевру.
В этих случаях внутриплевральное давление значительно понижается, как следствие увеличивается градиент гидростатического давления, что приводит к накоплению плевральной жидкости. У многих больных образование плеврального выпота вызвано одновременным действием нескольких механизмов.
В зависимости от клеточного состава различают два основных вида экссудата — серозный и гнойный; и несколько их разновидностей: серозно-фибринозный, серозно-геморрагический, эозинофильный; серозно-гнойный, гнойно-геморрагический, гнилостный, хилезный. Характер экссудата отражает особенности и динамику патофизиологических и патоморфологических процессов в листках плевры. Обычно через 10—14 дней от начала экссудации состав плеврального выпота становится стабильным, приобретая черты, характерные для определенной этиологии выпота. Четких критериев для разграничения серозного и гнойного экссудата не существует.
В настоящее время серозный экссудат преобладает среди плевральных выпотов и наблюдается при плевритах и пневмониях различной этиологии, злокачественных опухолях легких, плевры, молочной железы, матки и яичников, реже — при заболеваниях сердца, панкреатите, заболеваниях соединительной ткани. Он состоит преимущественно из плазмы, беден форменными элементами крови и дает незначительный осадок. В начальном периоде воспаления в серозном экссудате преобладают нейтрофилы, которые через 10—14 дней сменяются лимфоцитами.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним. См. подробнее в пользовательском соглашении.
Откачивание жидкости
Консервативное лечение двухстороннего гидроторакса бессильно, если у человека диагностирована тотальная форма данной патологии. В таких случаях единственный выход – это операция по откачке жидкости, которая проводится по методике, идентичной той, по которой проводят пункцию.
Специальной подготовки не требуется. Человек должен сесть, нагнуться вперед, опустить руки на стол, поставленный перед ним. То место, которое будет прокалываться, врач определяет, учитывая ранее проведенные исследования – простукивания, УЗИ и рентгенографию.
Откачивают жидкость после введения пациента в состояние местного наркоза. Болевые ощущения блокируют посредством введения 0,5-процентного раствора новокаина.
Вводя иглу, доктор ориентируется на верхний край ребра. При проколе нельзя задеть кровеносные сосуды или нервы
Также важно соблюсти глубину. Иначе игла может войти слишком глубоко, что чревато повреждением легкого
После введения ее заменяют на установку для пункции.
За одну такую процедуру можно удалить порядка 1 литра транссудата. Больше нельзя – это чревато опасными последствиями. Возможен даже летальный исход.
Диагностика и методы терапии
В постановке диагноза помогают:
- Сбор анамнеза.
- Физикальные методы обследование.
- Рентгенография.
- Ультразвуковое исследование.
- Компьютерная томография.
С помощью УЗИ удается не только обнаружить скопление жидкости в плевральной полости и определить ее точный объем. Компьютерная томография может помочь установить некоторые причины спровоцировавшие развитие гидроторакса.
Помимо этого назначают:
- Клинический анализ мочи и крови.
- Биохимию крови.
- Биопсию плевральной жидкости с проведением в дальнейшем ее цитологического и бактериологического исследования.
- Пробу Ривальты, которая позволяет отличить транссудат от экссудата (к уксусной кислоте добавляют пару капель выпота, если наблюдается ее помутнение, значит, в плевральной полости скопился экссудат, которой содержит минимум 3% протеинов).
Лечение при гидротораксе заключается в терапии основного заболевания, которое спровоцировало скопления избыточного объема жидкости, а также в ее эвакуации из плевральной полости.
Если гидроторакс развился на фоне ОРВИ, то лечение в первую очередь направлено на подавление вирусной инфекции. В зависимости от симптомов болезни и возраста больного могут быть назначены:
- противовирусные препараты;
- жаропонижающие средства (детям препараты Ибупрофен или Парацетамол, взрослых кроме этого могут быть выписаны средства активным веществом, которых является нимесулид или ацетилсалициловая кислота);
- спреи и пастилки от боли в горле;
- таблетки, сиропы и растворы от кашля.
При присоединении бактериальной инфекции лечение проводят с помощью антибиотиков, которые, как правило, назначают в виде инъекций.
При наличии у пациента сердечной недостаточности показана диета с ограничением содержания соли и жидкости. Медикаментозное лечение в этом случае заключается в назначении препаратов, усиливающих сократительную деятельность миокарда.
Далее назначают симптоматическое лечение, выписывают:
- диуретические;
- противовоспалительные;
- обезболивающие;
- противокашлевые;
- антигистаминные средства.
Независимо от причин спровоцировавших скопление жидкости целесообразно назначать оксигенотерапию, введение плазмозамещающих растворов. При резорбции экссудата медикаментозное лечение дополняют дыхательной гимнастикой и массажом.
 При отсутствии противопоказаний показано физиотерапевтическое лечение: парафинолечение и электрофорез. При развитии пиоторакса плевральную полость санируют антисептическими растворами, проводят лечение антибиотиками, которые вводят внутриплеврально. При хронической форме гнойного плеврита показана операция, например эмпиемэктомия.
При отсутствии противопоказаний показано физиотерапевтическое лечение: парафинолечение и электрофорез. При развитии пиоторакса плевральную полость санируют антисептическими растворами, проводят лечение антибиотиками, которые вводят внутриплеврально. При хронической форме гнойного плеврита показана операция, например эмпиемэктомия.
Нужно помнить, что лечение народными средствами при гидротораксе любой этиологии недопустимо. Именно поэтому самолечения гидроторакса недопустимо и требует экстренной госпитализации.


Как лечить патологию?
Лечение гидроторакса зависит от причины, которая его вызвала. Терапевтические усилия должны быть брошены на устранение основного заболевания. Пациенту необходима госпитализация: это мера даст возможность контролировать его состояние, не допустить перерастания ситуации в критическую.
Для устранения гидроторакса при сердечной недостаточности больному нужно оптимизировать режим дня, полноценно отдыхать, высыпаться, избегать стрессовых ситуаций. Необходимо соблюдать диету №10: свести к минимуму количество потребляемой жидкости, поваренной соли. Следует принимать пищу 5-6 раз в сутки небольшими порциями.

Чтобы устранить основное заболевание, пациенту назначают медицинские препараты, повышающие сократительную способность миокарда, мочегонные средства, сосудорасширящие лекарства и т.д. Самолечение недопустимо, все действия нужно согласовывать с врачом
.
Для борьбы с гидротораксом легких при болезнях почек пациентам назначают постельный режим, который стимулирует выработку мочи. Рекомендуется диета 7, предполагающая ограничение потребления соли (иногда до 0
), контроль количества выпиваемой жидкости. Медикаментозная терапия включает прием мочегонных препаратов и средств, сокращающих или восполняющих потери белка.
Если гидроторакс легких стал следствием цирроза печени, пациенту назначают седьмую диету с ограничением по суточному потреблению жидкости в 1,5 литра
. Рацион разрабатывается таким образом, чтобы повысить содержание белковых продуктов. В отдельных случаях необходимы мочегонные средства.
Если фактором развития гидроторакса явилась беременность, будущей маме помимо медикаментозной терапии назначают бессолевую диету, ограничение количества жидкости. Женщине нужно больше отдыхать, гулять на свежем воздухе, избегать волнений, стрессов. Состояние должен контролировать опытный врач.
В тяжелых случаях медикаментозного лечения недостаточно, поэтому требуется пункция для откачки скопившейся жидкости. Она проводится при развитии , обусловленной тем, что легкое сдавлено транссудатом.
Пункция делается под местным наркозом, проведения каких-либо предварительных мероприятий не требуется. За одну процедуру можно удалить до 1 л жидкости. Если патология имеет большие объемы, может быть необходимо несколько последовательных сеансов.
При лечении методом пункции прогноз благоприятный. Осложнения этого метода возникают крайне редко, для их избегания нужно тщательно относиться к выбору врача. При рецидивирующем гидротораксе может потребоваться повторная процедура.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
. Мы исправим ошибку, а Вы получите + к карме
Гидроторакс – патологическое состояние, при котором в плевральной полости скапливается жидкость невоспалительного характера (транссудат).
Клинические проявления
Рассматриваемый недуг всегда проявляется одними и теми же симптомами. Причина возникновения роли не играет. Симптомы следующие:
- Поверхностное частое дыхание.
- Одышка при физических нагрузках.
- Хриплость и сиплость голоса.
- Побледнение кожных покровов.
- Головокружение, иногда потеря сознания.
- Посинение носогубного треугольника.
- Острая анемия.
- Тошнота и рвота.
- Глубокий сухой кашель.
- Сковывающая боль острого характера, локализующаяся в груди. Иррадиирует в область поясницы и спины.
Также у многих пациентов наблюдается пониженная температура тела. Многие списывают это на хроническую усталость.
При обследовании выявляются симптомы, ощутить которые невозможно. Среди них:
Многих людей, интересующихся причинами, симптомами и лечением гидроторакса, интересует вопрос – почему при скапливании жидкости отсутствует воспалительный процесс? Все просто. Болевой синдром при данном недуге отсутствует, а потому и воспаление не возникает.
Лечение гидроторакса
Лечение при гидротораксе сводится к терапевтическим мероприятиям и плевральной пункции.Терапевтические мероприятия направлены на лечение основного заболевания, вызвавшего развитие гидроторакса.
Так при гидротораксе, обусловленном наличием у больного сердечной недостаточности, рекомендуют больному оптимизацию режима труда и отдыха, исключение психоэмоциональных стрессовых состояний, нормализацию сна. Назначают диету № 10 или № 10а с ограничением приёма воды и поваренной соли, а само питание должно быть дробным (до 5-6 раз в день с употреблением за один приём небольшого количества пищи). Медикаментозное лечение может быть направлено на усиление сниженной сократительной способности миокарда (назначают сердечные гликозиды, стимуляторы β-адренорецепторов, ингибиторы фофодиэстеразы), выведение излишнего количества жидкости из организма назначением мочегонных препаратов (ингибиторы карбоангидразы, «петлевые», тиазидовые и тиазидоподобные, калийсберегающие диуретики), уменьшение нагрузки на левый желудочек сердца (периферические венозные, артериальные и смешанные сосудорасширяющие средства, ингибиторы АПФ).
При развитии гидроторакса, который обусловлен заболеваниями почек, сопровождающимися развитием нефротического синдрома (гломерулнефрит, амилоидоз почек), рекомендуют постельный режим, соблюдение которого способствует увеличению выработки мочи, назначают диету № 7 со строгим ограничением приёма поваренной соли (вплоть до полного исключения при выраженном отёчном синдроме) и контролем объёма выпитой жидкости, который не должен превышать более чем на 200-300 мл объём выделенной за сутки мочи. Проводят коррекцию нарушений белкового обмена, для чего обеспечивают оптимальное содержание белка в пище, назначают средства, способствующие уменьшению потерь белка с мочой (ингибиторы АПФ), при необходимость переливают 20% раствор альбумина (по 100-150 мл 1 раз в 2-3 дня курсом до 5-6 вливаний); назначают мочегонные средства (тиазидовые, «петлевые», калийсберегающие диуретики).
В случае развития гидроторакса при циррозе печени ограничивают количество выпиваемой жидкости до 1,5 литров в сутки и поваренной соли (диета № 7), количество белка в суточном рационе должно составлять не менее 70-80 г. При необходимости назначают мочегонные препараты.
При значительном скоплении жидкости в плевральной полости, приводящем к сдавлению лёгких и развитию дыхательной недостаточности, прибегают к плевральной пункции с медленным удалением транссудата из плевральной полости. Эта лечебная манипуляция является одновременно и диагностической, так как характер полученной жидкости и результаты её лабораторного исследования позволяют отличить гидроторакс от экссудативного плеврита, гемоторакса, эмпиемы плевры.
Плевральную пункцию производят в положении больного сидя с опорой на руки перед собой под местной анестезией, как правило, в наиболее низкой точке плевральной полости. Используется специальная длинная и толстая пункционная игла. Типичным местом для пункции является восьмое межреберье по задней поверхности грудной клетки. В области прокола тонкой иглой послойно вводят в мягкие ткани 0,5 раствор новокаина, объёмом 10-15 мл, после чего врач вводит в плевральную полость пункционную иглу, через которую медленно отсасывает жидкость. Рекомендуется одновременно удалять не более 1,5 литров жидкости, так как эвакуация большего количества может вызвать быстрое смещение органов средостения и падение артериального давления. После удаления иглы место прокола заклеивается стерильной повязкой.
Освобождение плевральной полости от транссудата приводит к облегчению дыхания и способствует нормализации кровообращения. Плевральная пункция считается относительно несложной манипуляцией, не требующей от пациента никакой предварительной подготовки и не накладывающей каких-либо существенных ограничений на него после её проведения. На следующий день после пункции обязательно выполнение контрольной рентгенографии лёгких для исключения возможных осложнений плевральной пункции (пневмоторакс вследствие прокола лёгкого). При рецидивирующем характере гидроторакса по показаниям прибегают к повторным пункциям плевральной полости, иногда неоднократным.
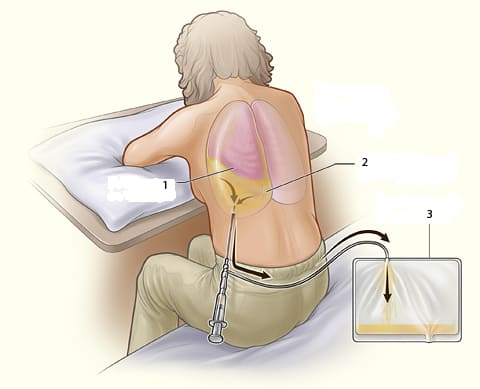
Схематическое изображение плевральной пункции: 1 – левое лёгкое, поджатое жидкостью в плевральной полости; 2 – свободная жидкость в левой плевральной полости; 3 – резервуар для сбора отсасываемой из плевральной полости жидкости.
Методы лечения плеврита при онкологических заболеваниях
Если в плевральной полости находится много жидкости, то ее нужно удалить. Когда диагностирован гидроторакс, лечение нужно начинать как можно быстрее. Проводят плевроцентез (торакоцентез). Под местной анестезией в межреберном промежутке вводят специальную иглу и выводят через нее экссудат. После этого в плевральной полости может быть оставлен катетер для постоянного оттока жидкости. Наружный конец катетера соединяют со специальным мешком.
Плевроцентез проводят под контролем ультразвука. Процедура помогает временно улучшить состояние больного, но не решает основную проблему, не устраняет причину скопления жидкости в плевральной полости. Для этого требуются другие виды лечения.
Химиотерапия
Многим пациентам помогает системная химиотерапия. Примерно в 60% случаев плеврит, связанный с онкологическими заболеваниями, исчезает на фоне введения химиопрепаратов.
Плевродез
Если химиопрепараты неэффективны, и гидроторакс продолжает прогрессировать, несмотря на лечение, прибегают к плевродезу. В плевральную полость вводят препараты, которые вызывают склеивание листков плевры, в результате между ними исчезает пространство, в котором могла бы скапливаться жидкость.
Раньше с целью плевродеза в плевральную полость вводили тальк, доксициклин. В настоящее время эти препараты не применяют, потому что пациенты плохо их переносят и испытывают после процедуры боли. Современные врачи применяют химиопрепараты и иммунопрепараты. Это помогает убить двух зайцев: лекарство уничтожает раковые клетки и склеивает листки плевры, предотвращая скопление жидкости.
Из химиопрепаратов применяют: 5-фторурацил, этопозид, цисплатин, доксорубицин, блеомицин.
Плевродез с помощью иммунопрепаратов наиболее эффективен. С гидротораксом удается справиться в 90–94% случаев. Иммунопрепараты могут уничтожать опухолевые клетки, против которых бессильны химиопрепараты. Применяют рекомбинантный интерлейкин-2, LAK-клетки и их сочетание.
Для контроля эффективности лечения врач оценивает состояние пациента, изменение объема жидкости в плевральной полости, результаты ее цитологического анализа. Цитологическое исследование обычно проводят трижды: до начала лечения, примерно в его середине и по завершении.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Список литературы:
- Н.А.Маскелл, Р.Дж.А.Бутланд. Рекомендации Британского Торакального общества (BTS) по обследованию взрослых больных с односторонним плевральным выпотом.
- А. Г. Чучалин, Я. Н. Шойхет, М. М. Абакумов. Болезни плевры. Российское респираторное общество, 2018.
- Ричард Лайт. Болезни плевры. Издательство Медицина, 1986.
- Карнаушкина Мария Александровна, Струтынская Анастасия Дмитриевна. Плевральный выпот. // Consilium Medicum. 2019. №3.
- Совалкин В. И., Подгурская Е. П. Дифференциальная диагностика плевральных выпотов. // ОНВ. 2006. №3 (36).
- Овчинников А. А. Диагностика и дифференциальная диагностика плеврального выпота. // Практическая пульмонология. 2006. №3.
- Лазарев Сергей Михайлович, Решетов Алексей Викторович, Какышева Ольга Евгеньевна, Николаев Герман Викторович, Кириллов Юрий Владимирович, Волгин Георгий Николаевич. Оценка хирургического лечения пациентов со злокачественным плевральным выпотом. // Вестн. хир.. 2013. №3.
- Чарышкин Алексей Леонидович, Кузьмина Екатерина Андреевна, Хуснутдинов Булат Илгизярович, Тонеев Евгений Александрович, Мидленко Олег Владимирович, Белоногов Николай Иванович. Методы лечения резистентного экссудативного плеврита. // Ульяновский медико-биологический журнал. 2020. №1.
- Варин Александр Александрович, Ханин Аркадий Львович. Клиника, диагностика и организация врачебной помощи при злокачественных плевритах. // Вестник современной клинической медицины. 2009. №2.
- Арсеньев А.И., Нефедов А.О., Барчук А.С., Новиков С.Н., Барчук А.А., Тарков С.А., Канаев С.В., Костицын К.А., Нефедова А.В., Гагуа К.Э., Аристидов Н.Ю. АЛГОРИТМЫ ЛЕЧЕНИЯ ОПУХОЛЕВЫХ ПОРАЖЕНИЙ ПЛЕВРЫ, СОПРОВОЖДАЮЩИХСЯ ЗЛОКАЧЕСТВЕННЫМ ЭКССУДАТИВНЫМ ПЛЕВРИТОМ. // Вопросы онкологии. 2021. №2.
- Jany B, Welte T. Pleural Effusion in Adults-Etiology, Diagnosis, and Treatment. Dtsch Arztebl Int. 2019 May 24;116(21):377-386.
- Beaudoin S, Gonzalez AV. Evaluation of the patient with pleural effusion. CMAJ. 2018 Mar 12;190(10):E291-E295.
- Kulandaisamy PC, Kulandaisamy S, Kramer D, Mcgrath C. Malignant Pleural Effusions-A Review of Current Guidelines and Practices. J Clin Med. 2021 Nov 26;10(23):5535.
- Aydin Y, Turkyilmaz A, Intepe YS, Eroglu A. Malignant pleural effusions: appropriate treatment approaches. Eurasian J Med. 2009 Dec;41(3):186-93.
Причины гидроторакса легких
Плевральный гидроторакс возникает вследствие выхода в плевральную полость жидкой части крови. Такая «фильтрация» может быть как при повышении гидростатического давления, так и при увеличении давления, обусловленного изменением химических свойств крови, то есть коллоидно-осмотического давления, при котором жидкость уходит из сосудистого русла в окружающие ткани при низком количестве белка в крови.
На диагностическом этапе гидротораксом считается любое скопление жидкости с неизвестными свойствами и из непонятного источника. В последующем проведение дополнительных исследований помогает установить истинный механизм плеврального выпота и определить, является ли он воспалительным или же невоспалительным.
Причины и механизм развития гидроторакса:
- Хроническая сердечная недостаточность. При этом состоянии происходит застой крови в большом и/или в малом круге кровообращения, что создает условия для повышения гидростатического давления и обуславливает переход жидкости в плевральную полость. Процесс, как правило, двухсторонний.
- Болезни почек с развитием нефротического синдрома, который характеризуется массивной потерей белка с мочой. Это становится фоном, на котором происходит снижение онкотического давления, что и обуславливает выход плазмы в плевральную полость.
- Снижение онкотического давления происходит и при других патологических состояниях – выраженный недостаток гормонов щитовидной железы в стадии микседемы, при котором нарушается обмен белков; нарушение всасывания белка в пищеварительном тракте, а также недостаточное его поступление с пищей, приводящее к дистрофии. В результате нарушений биохимических процессов при этих заболеваниях, происходит развитие гипоальбуминемии – уменьшения количества белка в плазме крови, что способствует падению осмотического давления, и жидкая часть крови выходит из сосудов в плевральную полость.
- При
асците
(патологическом накоплении жидкости в брюшной полости) и перитонеальном диализе (специальной, очищающей кровь, процедуре, выполняемой при нарушении работы почек, во время которой в брюшную полость вводят, а затем удаляют большой объем жидкости) возникает повышение внутрибрюшного давления и жидкость через поры в диафрагме методом диффузии поступает в плевральную полость. - Цирроз печени способствует формированию гидроторакса, как за счет асцита, так и за счет гипоальбуминемии, характерной для этого заболевания печени.
- Гидроторакс при онкологии легких и органов средостения возникает из-за повышения давления вследствие нарушения циркуляции лимфы и крови (механический фактор).
 Синдром скопления жидкости в плевральной полости
Синдром скопления жидкости в плевральной полости






























