Клинический случай
Грыжа пищеводного отверстия диафрагмы, лечение
Консервативная терапия носит симптоматический характер. Необходимо устранить признаки гастроэзофагиального рефлюкса. Для этого применяют:
- антациды: альмагель, маалокс и др.;
- антисекреторные препараты — блокаторы протоновой помпы: декслансопразол, омепразол и др.;
- ингибиторы рецепторов гистамина: ранитидин.
Очень важно избегать нагрузок и соблюдать щадящую диету. Питание должно быть дробным, а последний прием пищи должен проходить за несколько часов до сна
Как правило, лечение грыжи диафрагмы на 99% идентично тактике лечения рефлюкс-эзофагита. На самом деле все действия направлены исключительно на устранение симптоматики. Пациент может принимать назначенные врачом препараты, соблюдать специальную диету, и придерживаться всех предписаний доктора. Во время такого лечения состояние больного сравнительно удовлетворительное. Но как только оканчивается курс терапии, все симптомы вновь возвращаются. В такой ситуации пациент начинает задумываться о том, чтобы решиться на хирургическое вмешательство.
Специалисты отмечают, что консервативному лечению подлежат пациенты с нефиксированными грыжами незначительных размеров, но при условии, что назначенные препараты они готовы принимать всю жизнь.
Сложные формы течения грыжи лечат хирургическим путем.
Методы лечения грыжи пищевода
Квалифицированные специалисты всегда начинают лечебные мероприятия при грыже пищевода с применения консервативных методик. В первоочередном порядке пациенту необходимо:
- принять меры, направленные на нормализацию массы тела;
- исключить ношение тесной одежды, тугих ремней и поясов;
- скорректировать рацион питания и особенности приема пищи: перейти на дробное питание и увеличить в повседневном меню количество продуктов, обогащенных клетчаткой. Ограничить употребление жареной пищи, соленых и кислых продуктов, в также продуктов, вызывающих повышенное газообразование;
- во время ночного сна необходимо обеспечить приподнятость головного конца.
В обязательном порядке проводится медикаментозная терапия. Назначаются средства, снижающие кислотность желудочного сока, улучшающие сократительную функцию желудка и его перистальтику. Прием лекарственных препаратов направлен на лечение гастроэзофагеальной рефлюксной болезни или, в отсутствии таковой, призван не допустить ее развития. С этой целью назначается курсовой прием (продолжительностью до двух месяцев) ингибиторов протонной помпы и дальнейший за ним курс лечения антацидами. Также показан прием прокинетиков. На эффективность данных фармакологических средств может оказать влияние наличие у пациента гастрита, повышения желудочной секреции в ночной период времени. Более продолжительный прием указанных медикаментов может привести к развитию негативных побочных эффектов, в числе которых увеличения вероятности малигнизации, активизация роста патогенной микрофлоры в кишечнике, ухудшения качества переваривания пищи. В этой связи при отсутствии терапевтического эффекта от проведенной медикаментозной терапии необходимо рассмотреть вопрос о целесообразности применения оперативных методик.
Кроме того, проведение хирургической операции при грыже пищевода необходимо при возникновении тяжелых форм ГЭРБ, в частности пищевода Барретта, торпидного рефлюкс-эзофагита. Оперативное вмешательство может проводится в плановом порядке, а также в экстренном. На долю последнего приходится не более 2% случаев от общего числа операций. Экстренное вмешательство показано в следующих случаях:
- ущемление грыжи;
- открытие кровотечения (желудочного или кишечного);
- острая непроходимость.
Тактика хирурга определяется, прежде всего, размером грыжевого мешка и его содержимым. В ходе проведения оперативного вмешательства может выполняться:
- опущение грыжи под диафрагму и ушивание расширенного отверстия диафрагмы;
- фундопликация – с целью фиксации желудка из его дна вокруг пищевода формируется специальная манжетка, благодаря чему предотвращается рефлюкс;
- крурорафия – посредством протезов, имплантов или собственных тканей производится укрепление диафрагмального отверстия;
- резекция желудка –при развитии некроза проводится удаление части желудка. Показано пациентам, страдающим ожирением.
Оперативные вмешательства при грыже пищевода могут проводится с применением наркоза или местной анестезии, путем открытого доступа (полостная операция) или посредством лапароскопических методик. Последние обладают неоспоримыми преимуществами, в числе которых:
- малая травматичность. Для введения аппаратуры, инструментов и, собственно, для проведения операции, достаточно выполнения нескольких небольших проколов на кожном покрове;
- меньшая кровопотеря;
- меньшая вероятность развития ассоциированных с проведением вмешательства осложнений (раневая инфекция, кровотечение, послеоперационная грыжа, тромбоз и т.д.);
- менее продолжительный период пребывания в стационарных условиях и более быстрая реабилитация.
После лечения грыжи пищевода посредством консервативных методик реабилитация не требуется. Пациенту надлежит принимать лекарственные средства, нормализующие кислотность желудочного сока и соблюдать определенные рекомендации по питанию, данные врачом.
После проведения хирургической операции период реабилитации, в зависимости от метода оперативного вмешательства, занимает в среднем несколько недель. В течение первых суток после перевода пациента в палату необходимо исключить употребление пищи, разрешено лишь пить воду. Далее больному показано соблюдение легкой диеты, рацион должен состоять из максимально щадящих продуктов питания. Для устранения болевого синдрома показан прием анальгетиков. В дальнейшем пациенту надлежит постоянно придерживаться антирефлюксной диеты.
Хирургическое лечение
Применение хирургических методов у пациентов с хиатальной грыжей показано в таких случаях:
- Выраженные клинические проявления, устойчивые к консервативной терапии;
- Рефлюкс-эзофагит с явлениями стенокардии;
- Наличие осложнений заболеваний: дисфагии, кровотечения, стриктуры пищевода;
- Наличие грыжи с выраженной регургитацией и осложнениями со стороны легких;
- Пищевод Баретта.
Основные виды хирургических вмешательств таковы:
- Сужение пищеводного отверствия диафрагмы и укрепление ее связочного аппарата;
- Фиксация кардиального отдела желудка;
- Воссоздание нормальных соотношений мышечных волокон;
- Фундопликация – создание своеобразной манжеты вокруг дна желудка;
- Операции с применением малоинвазивных технологий.
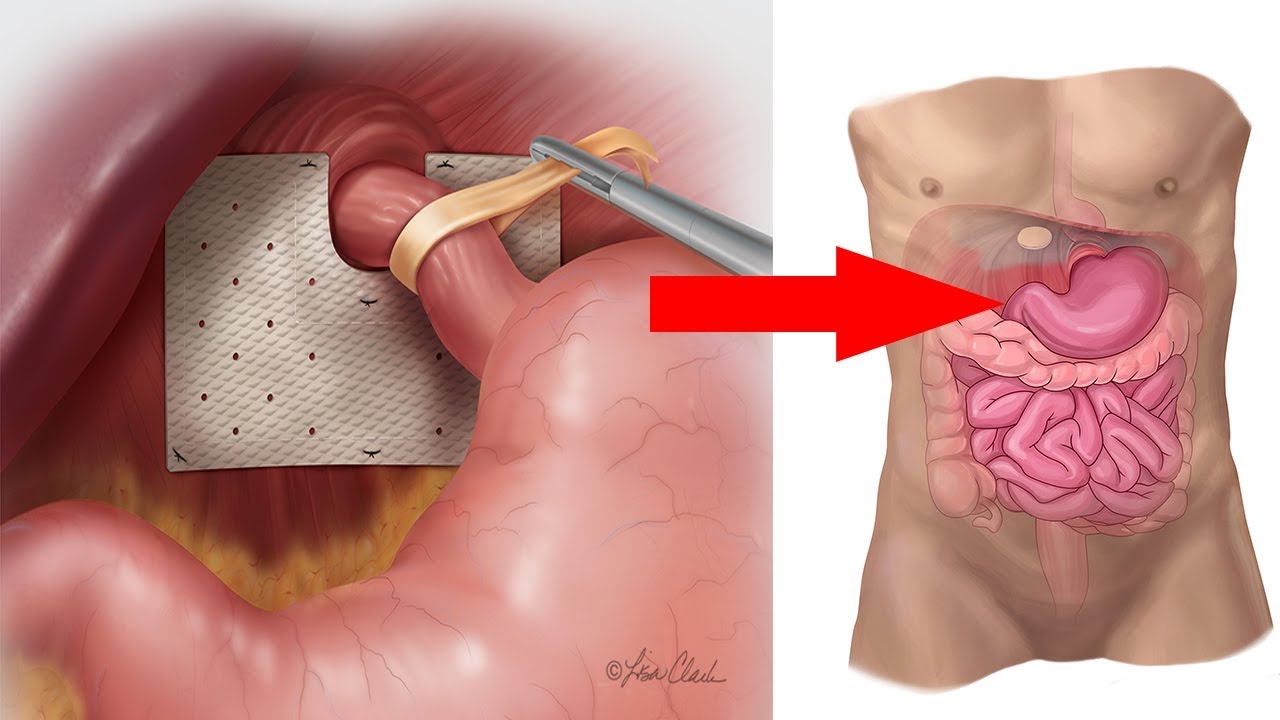
Как выглядит операция при ГПОД
Видео о лечении ГПОД

Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043.
Симптомы ущемления
Ущемление объясняется застреванием прошедших сквозь грыжевой канал органов в несвойственном месте, невозможностью возвращения. Основной причиной становится внезапное сокращение мышц диафрагмы или перекрут грыжевого мешка. Появляются значительно более мучительные симптомы, чем на фоне течения заболевания.
Они вызваны нарушением кровообращения в переместившихся органах, некрозом тканей. Боли становятся режущими, интенсивными, локализуются за грудиной, постоянны, иррадиируют в спину и живот. Изжога воспринимается как чувство жжения. Появляется обильная отрыжка, затем рвота. Живот вздут, усиливается слабость. Повышается температура тела, иногда пациента знобит.
При фиброгастроскопии, проводимой по экстренным показаниям, обнаруживают изменение цвета ущемленного отдела, от серо-синего до черного (гангрена). Пациента следует немедленно оперировать. Своевременное удаление защемленных частей органов — единственная возможность спасти жизнь.
Операция
Цель операции — восстановление анатомической позиции и нормальной функции кардии. Основной принцип — ликвидация грыжевых ворот и выполнение антирефлюксной операции. Это осуществляют путём мобилизации и низведения в брюшную полость пищеводно-желудочного перехода, сужения пищеводного отверстия диафрагмы и выполнения одного из видов фундопликации, которая позволяет восстановить нижний пищеводный сфинктер, зону высокого давления в нём и угол Гиса.
- Самой распространённой является операция Nissen, который предложил для лечения пищеводной грыжи, осложнённой эзофагитом, фундопликацию 360°. Она заключается в формировании из передней и задней стенок фундальной части желудка циркулярной манжетки, окутывающей мобилизованный абдоминальный отдел пищевода, в котором установлен зонд 30-32F1. Края желудка сшивают вместе со стенкой пищевода. Ширина манжеты — не менее 2,5-3 см. При широком грыжевом отверстии (более 3,5 см) ножки диафрагмы сшивают между собой сзади или спереди пищевода (задняя или передняя крурорафия) до нормальных размеров ПОД. При диаметре ПОД более 5 см для профилактики рецидива грыжи крурорафию целесообразно укрепить сетчатым протезом из нерассасывающегося синтетического материала.
- Фундопликация по Nissen-Rossetti также предполагает фундопликацию 360° с тем отличием, что желудочную манжету не фиксируют к диафрагме (профилактика икоты и болей при дыхательных движениях), но накладывают 1-2 шва между пищеводом и желудочной манжетой на стороне, противоположной от швов самой манжеты (профилактика расправления манжеты в области фундальной части желудка). Недостаток операций Ниссена и Ниссена-Розетти — скручивание пищевода по оси при проведении под ним фундального отдела желудка. Этого позволяет избежать модификация операции Ниссена, при которой производят мобилизацию первых коротких артерий желудка, задней (не покрытой брюшиной) стенки кардии и в создании манжеты задействуют переднюю и заднюю стенки фундального отдела желудка.
- Фундопликация по Toupet заключается в формировании симметричной манжетки из передней и задней стенок фундального отдела желудка, на 240-270° окутывающей пищевод, оставляя свободной переднеправую её поверхность (локализация левого блуждающего нерва). Применяют при небольших размерах дна желудка. Многие авторы предпочитают этот способ фундопликации по причине меньшего числа дисфагий в раннем послеоперационном периоде (по сравнению с операцией Ниссена). Это преимущество нивелируется в дальнейшем за счёт большего числа рецидивов рефлюксной болезни.
- Фундопликация по Dor. Также предполагает парциальную фундопликацию, при этом переднюю стенку фундального отдела желудка укладывают впереди абдоминального пищевода, фиксируя её к правой стенке пищевода. Данная операция малоэффективна, её используют редко в качестве вынужденной меры при невозможности полноценной мобилизации пищеводно-желудочного перехода и выполнения других видов фундопликации.
- Операция Cuschieri (1991) — создание острого угла Гиса с помощью круглой связки печени, которую после частичной мобилизации от пупка проводят свободным концом под абдоминальным отрезком пищевода, подтягивая его вправо и кпереди (образуется острый угол Гиса). Используют редко в силу невысокой эффективности.
При грыжах, сочетающихся с выраженным укорочением пищевода (врожденным или вследствие эзофагита), лучшие результаты даёт операция Collis-Nissen. Операция заключается в удлинении абдоминального пищевода за счёт малой кривизны желудка с последующей гастрофундорафией (окутыванием вновь созданной из малой кривизны пищеводной трубки стенками дна желудка по типу фундопликации Ниссена).
Аксиальная или хиатальная?
Средства народной медицины
Чтобы поддерживать свое здоровье и предотвратить возникновение неприятных симптомов при грыже, следует воспользоваться целебной силой травяных сборов. С их помощью можно уменьшить вздутие живота, избавиться от запоров и справиться с изжогой.
- Соединить 30 капель настойки прополиса и 50 мл молока. Средство принимают дважды в день за полчаса до еды.
- Следующее средство поможет справиться с вздутием живота. Для этого берут 1 ст. л. травяного сбора, состоящего из перечной мяты и плодов фенхеля. Также потребуется добавить тминные и анисовые семена. Все компоненты заливают кипятком (300 мл) и отправляют на плиту на 15 минут. Принимают средство после того, как оно настоится 1 час. Перед употреблением его процеживают. Принимают по половине стакана за полчаса до еды трижды в день.
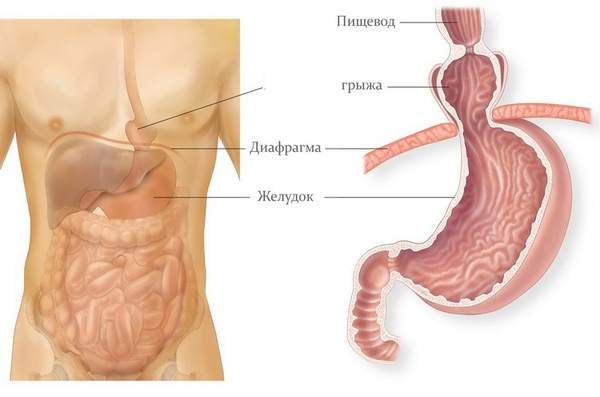
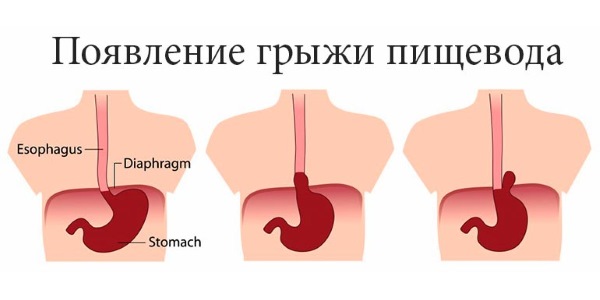
Предпосылки развития грыжи пищеводного отверстия диафрагмы
В нормальном состоянии отверстие диафрагмы точно соответствует диаметру пищевода, разделяя органы грудной и брюшной полости. Причин, по которым это отверстие увеличивается, может быть несколько:
- травмы органов грудной и брюшной полости;
- повышенное внутрибрюшное давление при асците, беременности, хронических запорах и метеоризме, повышенных физических нагрузках, упорном хроническом кашле, объемных опухолях живота и т.д.;
- ожирение или, наоборот, резкое снижение веса;
- возрастное ослабление пищеводных связок у пациентов старше 50 лет;
- полное отсутствие физических нагрузок, низкий тонус диафрагмальных связок;
- хронические заболевания ЖКТ, приводящие к нарушению прохождения пищи по пищеводу;
- заболевания соединительной ткани;
- врожденные аномалии — например, грыжа у детей с коротким пищеводом.
Симптомы и осложнения ГПОД
- Изжога и отрыжка — последствия рефлюкс-эзофагита: воспаления пищевода из-за заброса содержимого желудка вместе с желудочным соком вверх по пищеварительному тракту. Могут возникать и натощак, и после приема пищи, усиливаются в положении лежа, при наклоне и после физической нагрузки. Без лечения это осложнение может привести к раку пищевода.
- Спазматические боли в области грудины, желудка, сердца, отдающие в лопатки и спину, нарушение сердечного ритма — это признаки гастроэзофагеальной рефлюксной болезни (ГЭРБ), усиливающиеся по мере смещения желудка в грудную клетку.
- Нарушение глотания, ощущение комка в горле, проблемы с глотанием горячей или холодной пищи — дисфагия.
- Боль в языке и охриплость, когда желудочная кислота начинает выплескиваться до уровня гортани и основания языка.
- Боль, икота, тахикардия, кашель и удушье по ночам говорят о давлении грыжи на блуждающий нерв.
- Тошнота, рвота с кровью, одышка, снижение артериального давления, учащенное сердцебиение, посинение кожных покровов наблюдаются в случае ущемления ГПОД и требуют немедленной госпитализации.
К сожалению, почти у половины пациентов заболевание протекает бессимптомно, а часть проявлений списывается на другие болезни ЖКТ, поэтому зачастую правильный диагноз становится известен, когда начинаются неприятные последствия ГПОД — рефлюкс-эзофагит, гастроэзофагеальная рефлюксная болезнь и другие. А между тем, по данным Европейской и Американской гастроэнтерологических ассоциаций, если лечение грыжи не начинается в течение первых 5–12 лет, то риск развития рака пищевода возрастает в 3 раза через 5 лет и до 5 раз — после 12 лет.
Осложнениями также могут стать хронический гастрит, пептическая язва, рубцовый стеноз (сужение пищевода вплоть до полной невозможности глотания), желудочно-кишечное кровотечение, железодефицитная анемия, некроз ущемленной стенки желудка с перитонитом, рак пищевода.
Грыжа пищевода: причины возникновения
Что такое грыжа пищевода стало понятно. Различают врожденную и приобретенную. Врожденный вариант связан с нарушением на этапе эмбрионального развития. Такой вид обнаруживают еще в детском возрасте. Приобретенные же у взрослых развиваются вследствие анатомических изменений в силу возраста. Они связаны с изменением диаметра кольца пищеводного отверстия и ослабление фасции, которые фиксируют пищевод.
От чего появляется грыжа пищевода? Рассмотрим по очереди взаимосвязь различных факторов и причин с механизмом появления такого дефекта как грыжа в пищеводе.
- Изменению диафрагмы на ранних этапах способствует низкая функциональная нагрузка на соответствующую мышцу. Речь идет о недостаточно активном образе жизни. Сидячая работа или в принципе малоподвижный образ жизни относятся к факторам развития грыжи.
- Опускание диафрагмы является одной из причин развития ГПОД. Что это такое рассказано в статье и можно узнать у лечащего врача.
- Растяжение диафрагма-фасциальной связки. Эта связка отвечает за фиксированное положение пищеводной части.
- Определенный вклад в развитие вносит давление, которое присутствует в грудной и брюшной полости. Его разница и становится один из факторов. К увеличению последнего в брюшной полости приводят следующие факторы:
- избыточная масса тела;
- сильный кашель;
- переедание;
- скопление газов в кишечнике;
- запоры;
- наличие опухолей в брюшной полости;
- беременность;
- поднимание тяжелых предметов.
Одной из причин является рефлекторный эзофагоспазм. Это такое состояние, при котором происходит спазмирование гладкой мускулатуры. Возникает на фоне повреждения различных органов и систем. К таковым относят:
- заболевания желудка и пищевода;
- поражение желчного отдела;
- изменения в двенадцатиперстной кишке;
- патология позвоночника в области шейных и грудных отделов.
Поражение этих отделов может стать причиной продольного и спастического укорочения пищевода. Это косвенно влияет на развитие грыжи. Именно поэтому появившаяся грыжа между пищеводом и желудком часто появляется у людей страдающих язвенной болезнью желудка. Пользуясь запросом грыжа пищевода симптомы и лечение фото позволят визуально ознакомиться с болезнью.
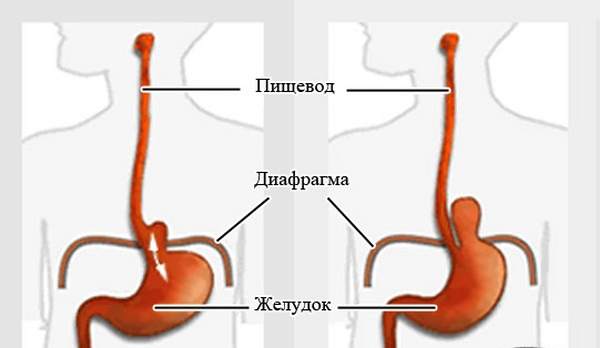
Механизм развития
На фоне вышеперечисленных факторов развивается повышение давления в брюшной полости. По этой причине происходит изменения диаметра кольца пищевода. Как следствие, кардия желудка перемещается в расширенное отверстие. Из-за этого нижний отдел укорачивается.
Все обозначенные моменты приводят к следующему:
- изменение пищеводно-диафрагмальной связки;
- из-за этого увеличивается сила тяжести боковой стенки пищевода;
- возникает нарушенное функционирование сфинктера;
- кардия не выполняет замыкательную функцию и формируется заброс желудочного содержимого в пищевод.
Данное состояние приводит к формированию изменений в области перехода пищевода в желудок. Происходит постепенное смещение стенок желудка вверх, изменяется ход соответствующих артерий и нервов. Постоянное забрасывание кислого содержимого в пищевод приводит к рубцеванию последнего. Это способствует фиксации ГПОД.
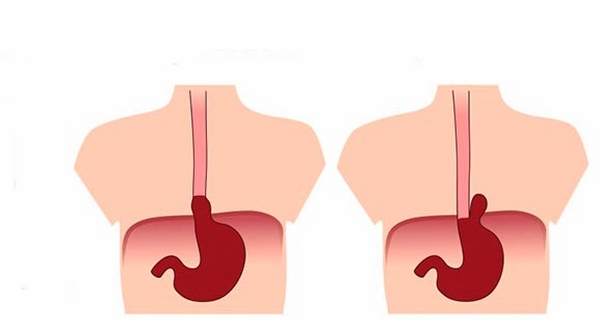
При скользящей грыже пищеводного отверстия механизм развития несколько иной. Он заключается в следующем:
- на фоне отрицательного давления, на моменте вдоха формируется увеличение просвета пищевода;
- возникает растяжение сфинктера, увеличивается риск рефлюкса.
В этом случае нет давления на нижний отдел, происходит укорочение ножек диафрагмы.
Лечение грыжи
Лечение
 Терапия параэзофагеальной грыжи начинается с консервативных лечебных мероприятий, направленных на устранение симптоматики и нормализации веса (при превышении этого показателя).
Терапия параэзофагеальной грыжи начинается с консервативных лечебных мероприятий, направленных на устранение симптоматики и нормализации веса (при превышении этого показателя).
Кроме того, больным показан особый режим питания, уменьшение физической активности, особенно связанной с поднятием тяжестей.
Хирургическое лечение применяется в случае наличия ухудшений состояния больного или неэффективности медикаментов.
Лекарства при параэзофагеальной грыже
Медикаментозные средства, назначаемые при этом заболевании, имеют свойство нормализовать кислотность в желудке и препятствовать развитию гастроэзофагеального рефлюкса. Кроме того, врач может принять решение о назначении разнообразных средств с обезболивающим и стимулирующим перистальтику эффектом.
Наиболее часто в терапии грыжи применяют:
- антициды – Гастал, Алмагель и Маалокс;
- блокаторы рецепторов гистаминовой группы – Ранитидин;
- ингибиторы процессов пищеварения – Омепразол, Эзомепразол.
При появлении болей больным рекомендуется принимать нестероидные противовоспалительные средства: Ибупрофен, Нурофен, Парацетамол. Однако их прием может вызвать усиление симптоматики, типичной для гастроэнтерологических патологий.
Хирургическое лечение заболевания
Хирургическое вмешательство при параэзофагеальной грыже показано при неэффективности консервативной терапии, при появлении признаков усугубления состояния больного и при диспластии слизистой пищевода.
Целью операций при этом становится принудительное сужение грыжевых ворот и увеличение эластичности и упругости диафрагмально-пищеводной связки. Кроме того, при наличии отклонений в положении желудка проводится его фиксация.
В целом же можно выделить следующие виды операций, призванных устранить проблему:
- пластика грыжи и крурография – ушивание отверстия между брюшной и грудной полостями;
- гастропексия – фиксация желудка в анатомически правильном положении;
- фундопликация – восстановление анатомически правильного положения пищевода и желудка относительно друг друга;
- резекция пищевода – удаление рубцовых новообразований на пищеводе.
Необходимость проведения той или иной операции определяется врачом исходя из данных, полученных в ходе диагностического обследования.
Лечение народными средствами
Народные средства при параэзофагеальной грыже предназначены, в первую очередь, для смягчения симптоматики и ускорения переваривания пищи. Рекомендуется использовать травяные чаи и сборы, которые нейтрализуют кислотность в желудке и способствуют более быстрому продвижению пищи в нижние отделы ЖКТ. Кроме того, львиная доля народных средств препятствует образованию газов в кишечнике.
Самые действенные народные средства при грыже диафрагмы:
- ромашковый или мятный чай – показан при изжоге, помогает избежать повышенного газообразования и болезненности;
- отвар из морковного семени – предназначен для уменьшения дискомфорта в пищеводе и желудке;
- каша из льняного семени – уменьшает проявления изжоги и успокаивает слизистую ЖКТ;
- отвары из трав, в состав которых ходят мать-и-мачеха, алтей лекарственный, кора дуба или вяза красного, семена льна, манжетка и шалфей.
Важно помнить, что народные средства не способны устранить грыжу. Они предназначены исключительно для уменьшения симптомов заболевания
Симптомы ГПОД
Самыми распространенными признаками ГПОД являются изжога — упорная,
доставляющая человеку страдания, нередко она может появиться независимо от
принятия пищи, при наклоне тела и даже лежа. Также пациента беспокоят
срыгивания и отрыжка. Кроме того, характерным проявлением заболевания
является боль; появляющаяся за грудиной, в левом подреберье, под ложечкой,
она зачастую весьма интенсивна, жгучая, усиливающаяся при наклоне тела или
физическом напряжении.
Клиническую картину дополняют болезненные ощущения при приеме пищи,
возможно появление чувства кома в горле. Интенсивность болевых ощущений
может быть самой разной: от незначительного дискомфорта или жжения до
распирающей, напоминающей приступ стенокардии, при этом боль иррадиирует в
левую лопатку или плечо. Человек часто испытывает ощущение нехватки
воздуха. Нередко может внезапно повыситься давление. Во время ночного сна
усиливается слюноотделение, возможны приступы ночного кашля, голос к утру
становится осиплым.
Скользящие грыжи
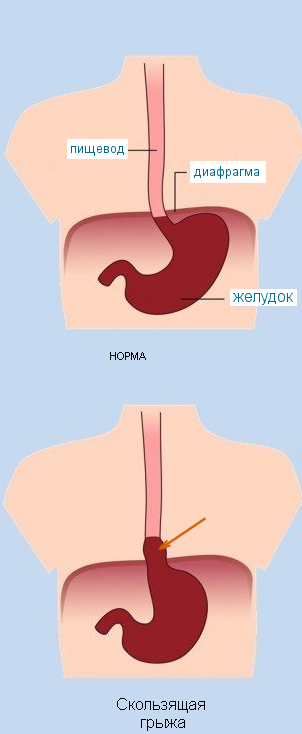
Cкользящие ГПОД называют также аксиальными, так как смещение происходит по оси пищевода. Скользящие грыжи по классификации Б.В. Петровского и Н.Н. Каншина подразделяют на пищеводные, кардиальные, кардиофундальные и гигантские (субтотальные и тотальные желудочные), при которых происходит заворот желудка в грудную полость. Скользящая грыжа может быть фиксированной и нефиксированной. Кроме того, выделяют приобретенный короткий пищевод (кардия расположена над диафрагмой на уровне 4см — I степень, выше 4 см — II степень) и врожденный короткий пищевод (грудной желудок). По этиологии скользящие грыжи могут быть тракционными, пульсионными и смешанными. Основное значение в развитии приобретенных скользящих грыж пищеводного отверстия диафрагмы имеет тракционный механизм, возникающий при сокращении продольной мускулатуры пищевода в результате вагальных рефлексов с желудка и других органов при язвенной болезни, холецистите и других заболеваниях. К развитию пульсионных грыж приводят конституциональная слабость межуточной ткани, возрастная инволюция,
ожирение, беременность, факторы, способствующие повышению внутрибрюшного давления. При скользящих грыжах пищеводного отверстия диафрагмы часто развивается недостаточность кардии, приводящая к развитию ГЭРБ.
Клиническая картина. При скользящих грыжах пищеводного отверстия диафрагмы симптомы обусловлены наличием рефлюкс-эзофагита. Отмечают наличие жгучих или тупых болей за грудиной, на уровне мечевидного отростка, в подложечной области, подреберьях, иррадиирующих в область сердца, лопатку, левое плечо. Ошибочно может быть установлен диагноз стенокардии. Боль усиливается в горизонтальном положении больного и при физической нагрузке, при наклонах туловища вперед (симптом «завязывания шнурка»), т.е. в положении тела, когда легче развивается желудочно-пищеводный рефлюкс. Боль сопровождается отрыжкой, срыгиванием, изжогой. При длительном существовании ГЭРБ развивается дисфагия, носящая чаще перемежающийся характер. Дисфагия становится постоянной при образовании пептической стриктуры пищевода. Частый симптом — кровотечение, обычно скрытое, реже в виде рвоты кровью алого цвета или цвета кофейной гущи, дегтеобразного стула. Анемия может быть единственным симптомом заболевания. Кровотечение происходит путем диапедеза, из эрозий и язв при пептическом эзофагите.
Диагностика. Решающее значение в установлении диагноза грыжи пищеводного отверстия диафрагмы имеет рентгенологическое исследование, которое проводят в вертикальном и горизонтальном положениях больного и в положении Тренделенбурга (с опущенным головным концом стола). При скользящих грыжах отмечают продолжение складок слизистой оболочки кардиального отдела желудка выше диафрагмы, наличие или отсутствие укорочения пищевода, развернутый угол Гиса, высокое впадение пищевода в желудок, уменьшение газового пузыря, рефлюкс контрастного вещества из желудка в пищевод. Расположение кардии над диафрагмой является патогномоничным признаком кардиальной грыжи пищеводного отверстия диафрагмы. При сопутствующей ГЭРБ пищевод может быть расширен и укорочен. ЭГДС показана при пептической стриктуре пищевода, язве, подозрении на малигнизацию или рак, кровотечении. Этот метод позволяет уточнить длину пищевода, оценить тяжесть эзофагита, определить степень недостаточности кардии, исключить малигнизацию язвенных дефектов. Наличие желудочно-пищеводного рефлюкса может быть подтверждено данными внутрипищеводной рН-метрии (снижение рН до 4,0 и ниже).
Лечение ГПОД
Лечение грыжи пищеводного отверстия диафрагмы зависит от степени недуга и разделяется на консервативное и оперативное.
Консервативное лечение
Консервативное лечение грыжи пищевода предусматривает купирование неприятных симптомов – боли, вздутия, изжоги, отрыжки. Это означает пожизненный приём антацидов, прокинетиков, спазмолитиков, антигистаминных и седативных средств. Также больной постоянно ограничивает рацион питания. Исключаются крепкий кофе, шоколад, цитрусовые, томаты, лук, чеснок, мята, газировка. Стоит отклониться от курса терапии – не выпить средство, помогающее от изжоги, допустить погрешность питания, жжение, боль и спазмы вернуться с новыми силами. Регулярное снижение кислотности затрудняет переваривание пищи.
Плохо обработанный пищевой ком поступает в кишечник, где становится добычей гнилостной микрофлоры. Длительное пользование антацидами имеет побочные осложнения: полипы желудка, атрофия слизистой, нарушение моторики, раковые поражения. Вылечить грыжу консервативным методом не получится. Лечиться народными средствами можно при небольшом дефекте и слабо выраженных симптомах.
Оперативное лечение
Лечат грыжу пищевода оперативным способом при её большом размере, ущемлении, кровотечении из язв и эрозий, перерождении слизистой. Избавиться от грыжи современные хирурги предлагают таким методом лечения, как фундопликация и уменьшение пищеводного отверстия. Впервые в истории медицины эту операцию провёл Рудольф Ниссен в 1955 году.
Хирургическое вмешательство сейчас усовершенствовано. Оно делается лапароскопией через несколько проколов брюшной стенки. Врач вставляет желудок на естественное место расположения, оборачивает дно желудка вокруг пищевода на 360° и зашивает. Получается плотное кольцо, которое выглядит как муфта.
Однако классическая фундопликация по Ниссену имеет свои недостатки:
- кольцо между пищеводом и желудком очень плотное. Естественные механизмы регуляции (рвота, отрыжка) становятся недоступными. Выпив газированный напиток, поев лишнего или получив пищевое отравление, человек не может отрыгнуть газы или избавиться от плохой еды;
- через 2-3 года манжетка может соскользнуть, заболевание возвратится.
В течение полугода после операции соблюдается специальная диета:
- блюда отварные, протёртые – супы-пюре, жидкие каши, кисели;
- нельзя употреблять жирное, острое, солёное, копчёное, маринованное;
- уменьшают потребление молока, хлеба, кукурузы, капусты, бобовых, томатов, лука, чеснока;
- газированные напитки – пиво, шампанское, лимонады, квас лучше не пить;
- замена жирного мяса на легкоусвояемые белки – курица, рыба, творог, яйца;
- разбить приём пищи на 6 умеренных порций в день;
- не есть за 3 часа до сна;
- пить не менее 1,5–2 литров чистой воды в сутки, можно столовую слабощелочную минералку без газа.
Через полгода постепенно возвращаются к обычному рациону питания. Вводить продукты нужно по одному, следить за реакцией организма. Также следует наблюдаться в поликлинике по месту жительства у хирурга, гастроэнтеролога, кардиолога, пульмонолога.
В последние годы практикующие хирурги переходят на модифицированную методику. Желудок оборачивается не на 360°, а на 270°. В этом случае жизненно важные механизмы сохраняются, человек может нормально жить. При размере грыжевых ворот более 6 см используют полипропиленовую сетку. Её крепят к диафрагме, она удерживает желудок в нормальном положении.
Если грыжа возникла из-за укороченного пищевода – его искусственно удлиняют. По индивидуальным показаниям выполняют частичную резекцию блуждающего нерва. Хирурги не останавливаются на достигнутом успехе. Поиск оптимальной методики операции, которой можно вылечить ГПОД без осложнений и последующего ухудшения качества жизни пациента, продолжается.
Грыжа пищеводного отверстия диафрагмы возникает по вине ослабления связочного аппарата диафрагмы или уменьшения длины пищевода. Младенцы с врождённой пищеводной грыжей имеют неутешительный прогноз на дальнейшую жизнь. Взрослые с приобретённой патологией могут пожизненно снимать симптомы лекарствами или сделать операцию. Существует несколько методик хирургического вмешательства. Вид операции подбирают индивидуально. В течение полугода после такого лечения соблюдается диета. Регулярно посещаются врачи для контроля послеоперационного периода.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Источники
- Preda SD., Pătraşcu Ș., Ungureanu BS., Cristian D., Bințințan V., Nica CM., Calu V., Strâmbu V., Sapalidis K., Șurlin VM. Primary parahiatal hernias: A case report and review of the literature. // World J Clin Cases — 2019 — Vol7 — N23 — p.4020-4028; PMID:31832404
- Tashiro Y., Murakami M., Otsuka K., Saito K., Saito A., Motegi K., Date H., Yamashita T., Ariyoshi T., Goto S., Yamazaki K., Fujimori A., Watanabe M., Aoki T. Intrathoracic Hernia after Total Gastrectomy. // Case Rep Gastroenterol — 2016 — Vol10 — N1 — p.1-6; PMID:27403095
- Plaksin SA., Kotel’nikova LP. . // Vestn Khir Im I I Grek — 2015 — Vol174 — N1 — p.47-51; PMID:25962295






























