Дополнительные методы лечения
Дополнительными методами лечения трубного бесплодия выступают разные варианты физиотерапии:
- Электрофорез. Имеет иммунокоррегирующие действие, заключающееся в воздействии на участок тела, где размещено лекарственное средство, постоянного электрического тока. Медикаменты усваиваются через кожу в виде положительно и отрицательно заряженных ионов. К тому же электромагнитное поле улучшает кровоснабжение и рассасывает спайки.
- Бальнеотерапия. Заключается в лечении минеральными водами (азотно-кремнистыми, хлоридно-натриевыми, сероводородными). Благотворное влияние лечебной воды нормализует гормональный фон, снимает боль и воспаление, успокаивает нервы.
- Ультразвуковая терапия показала высокую эффективность при рассасывании спаек. Это кабинетная процедура, при котором на локальные места воздействуют ультразвуковыми волнами. Как результат — спайки размягчаются, кровообращение улучшается, мягкие ткани становятся эластичными.
- Лечение электростимулятором. Так устраняется даже застарелые рубцы. При помощи специального аппарата на область фаллопиевых труб воздействуют электрическими импульсами частотой 12 Гц. Происходит мышечное сокращение, в результате которого расширяется просвет трубы, размягчаются рубцы и спайки.
При незначительном поражении придатков поможет гинекологический массаж. Он проводится врачом-гинекологом в смотровом кресле, затем через влагалище вручную массажируются органы детородной сферы. К нему прибегают редко, но он также вполне эффективен и безопасен.
Дополнить лечение могут и народные методы. Эффективно показала себя боровая матка, произрастающая на Алтае. Она контролирует уровень эстрогена. Трава заваривается как чай вместе с грушанкой круглолистной, растением семейства вересковых, обладающим антисептическими и заживляющими свойствами. Устранению трубной непроходимости содействуют зверобой, семена льна, донник, мать-и-мачеха, спорыш.
Патологии фаллопиевых труб
Заболевания маточных труб вызывают порядка 25% случаев бесплодия у женщин. Серьезное осложнение – разрыв фаллопиевой трубы, вызванное болезнью или внематочной беременностью (оплодотворенная яйцеклетка развивается в маточной трубе, а не в матке). Не обнаруженная на ранней стадии внематочная беременность, как правило, приводит к трубному аборту – разрыву маточной трубы в первые восемь недель беременности. Состояние чревато кровоизлиянием в брюшную полость, которое при распространении на прямокишечно-маточный мешок может вызвать воспаление париетальной брюшины. Трубный аборт иногда неправильно диагностируют как острый аппендицит, так как он вызывает боль из-за воспаления брюшины. Кровотечение при разрыве фаллопиевой трубы может раздражать поддиафрагмальную брюшину, при этом пациентка испытывает боль в области плеча, что обусловлено ирритацией диафрагмального нерва.
Воспалительные заболевания тазовых органов, эндометриоз, киста яичника могут привести к образованию рубцов, закупорке одной или обеих труб. При этой патологии способность женщины забеременеть снижена.
Восстановить проходимость фаллопиевых труб можно хирургическим путем. Некоторые женщины с проблемами фертильности предпочитают метод искусственного оплодотворения. Процедура подразумевает помещение одной или более оплодотворенных яйцеклеток непосредственно в матку.
Сальпингит (воспаление маточных труб) – наиболее распространенная патология яйцеводов. Патогенная микрофлора обычно попадает в фаллопиевы трубы при воспалительных заболеваниях органов малого таза, особенно матки и яичников. Развитие бактериальной инфекции может привести к образованию рубцов и последующей трубной внематочной беременности. Проходимость маточных труб определяют путем гистеросальпингографии, гистероскопии или лапароскопической операции. Гистеросальпингография – рентгенологическое обследование с введением контрастного вещества в матку и маточные трубы. Гистероскопия – эндоскопическое исследование, позволяющее провести реканализацию труб (восстановление проходимости).
Лапароскопия маточных труб послеоперационный период
Длительность периода восстановления зависит от объема вводимой анестезии, вида, длительности операции, общего состояния здоровья, имеющихся сопутствующих патологиях и наличия хронических форм заболеваний.
Проходит исключительно в условиях стационарного наблюдения в течение 3-5 суток. Наблюдение ведется круглосуточно по причине использовавшегося при оперативном вмешательстве наркоза, во избежание развития ухудшения общего состояния.
Реабилитация в послеоперационное время проводится в зависимости от вида вмешательства:
- противовоспалительная терапия – для предотвращения возможного непрохождения второй фаллопиевой трубы;
- физиотерапия электрофорезом;
- назначением препаратов рассасывающего действия;
- гормонотерапия.
В качестве общих рекомендаций пациентке советуется:
- умеренная физическая активность – недолгие прогулки;
- полное соблюдение условий личной гигиены;
- запрет на поднятие тяжестей и тяжелые физические нагрузки (ношение ребенка, покупок и т.д.).
Если в ходе манипуляций проводилось лечение обеих маточных труб, то реабилитационные мероприятия включают в себя:
- препараты, восстанавливающие слои эндометрия;
- гормональные лекарственные вещества для нормализации общего уровня гормонов и стабилизации общего состояния.
При полном восстановлении уровня эндометрия и гормонального баланса, произойдет приход первых менструаций, сообщающие о нормализации состояния организма и возможности зачатия.
Выписка больных из условий стационарного наблюдения проводится начиная с четвертого дня, больничный лист выписывается на неделю, швы удаляются через 7 дней.
Первая пришедшая менструация часто бывает с обильным выделением крови и болевым синдромом – это нормальное явление после данной операции. Менструальный цикл должен восстановиться за несколько приходов и пойти в своем стандартном режиме – с нормативными для каждого организма выделениями, временем прохождения и длительностью циклических фаз.
Запреты в послеоперационном периоде
Медицинские работники не рекомендуют:
- сексуальные контакты раньше 21 дня после проведенной операции – для исключения инфицирования патогенной микрофлорой и уменьшения риска травматизации;
- запрещается тяжелый физический труд на протяжении квартала;
- принимать ванны, посещать бассейны, сауны и открытые водоемы;
- беременеть без одобрения лечащего врача-гинеколога.
Чтобы ускорить процесс восстановления, больным необходимо пройти курс санаторно-курортного лечения в здравницах гинекологической направленности, физиотерапевтических мероприятий, изменить режим питания на одобренный врачом, пройти курс лечения от возможных вредных привычек.
Варианты диагностики
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Как проверяют проходимость маточных труб?
Зачастую женщина даже не догадывается о том, что функционирование органов ее репродуктивной системы нарушено. Но проверить непроходимость маточных труб в домашних условиях невозможно, поэтому необходимо обратиться к врачу, который выберет наиболее приемлемый способ диагностики.
Эти процедуры являются довольно болезненными, а некоторые из них требуют введения пациентке наркоза. Рассмотрим подробно, как проверяют проходимость маточных труб.
Исследования с помощью контрастного вещества
Гистеросальпингография (ГСГ)
Исследование проводится с помощью рентгена, является болезненным и предполагает наполнение маточных труб особым раствором. Среди наиболее часто используемых – кардиотраст, триомбраст, уротраст, верографин.
Подготовка к процедуре: сделать клизму, опорожнить мочевой пузырь, провести эпиляцию волос на половых органах.
Проведение процедуры: пациентку помещают на специальный стол таким образом, чтобы рентгеновский луч проходил через верхний край лона. Сначала необходимо получить рельефное изображение контуров матки. Для этого вводят 3 мл контрастного вещества и делают снимок.
Затем вводят дополнительно еще 4 мл контрастного вещества, чтобы матка была заполнена – такая манипуляция провоцирует жидкость излиться в фаллопиевы трубы, а оттуда, при условии их проходимости, в брюшную полость. После этого производят второй снимок.
Интерпретация результатов: маточные трубы считаются хорошо проходимыми, если контрастное вещество изливается в брюшную полость на большое расстояние.
Эхогистеросальпингография (Эхо-ГСГ)
Можно исследовать проходимость маточных труб с помощью УЗИ. Процедура также предполагает использование жидкости, но в данном случае вводится не контрастное вещество, как при ГСГ, а физиологический раствор (хлорид натрия).
Еще одна особенность этого метода в том, что он проводится только в первой фазе менструального цикла.
Подготовка к процедуре: необходимо сделать клизму, выпить пол-литра жидкости и провести эпиляцию волос на лобке.
Проведение процедуры: в матку через катетер вводится физиологический раствор, который заполняет ее полностью и изливается в полости обеих труб. После этого врач начинает каждые 3-4 минуты проводить УЗИ-мониторинг вагинальным датчиком. В результате удается обнаружить участки яйцевода, просвет которых сужен или полностью заблокирован.
Интерпретация результатов: при полной проходимости труб раствор свободно будет изливаться в брюшную полость.
Исследование эндоскопическим способом
Офисная и хирургическая гистероскопия
Предполагает введение в полость матки гистеросокопа (камеры), изображение с которого выводится на монитор. Существует два вида этой процедуры: офисная, выполняемая под местным обезболиванием в диагностических целях, и хирургическая, выполняемая под общим наркозом. Гистероскопия проводится на 5-7 день менструального цикла.
Подготовка к процедуре: опорожнить мочевой пузырь и удалить волосы с интимной зоны.
Проведение процедуры: в полость матки вводится гистероскоп. Он устроен таким образом, что позволяет одновременно и производить съемку, и осуществлять подачу жидкости, которой заполняется тело матки. На монитор выводится не только изображение внутреннего слоя матки, но и полость устья маточных труб.
Лапароскопия
Процедура проводится только под общим наркозом. Она представляет собой хирургическое вмешательство в брюшную полость, которое выполняет одновременно и диагностические, и лечебные функции.
Подготовка к процедуре: пациентка должна опорожнить мочевой пузырь и сбрить волосы на лобке.
Проведение процедуры: после введения наркоза по передней брюшной стенке врач делает 3-4 прокола. Они нужны для того, чтобы ввести мини-камеру и необходимые хирургические инструменты. Для расширения брюшного пространства через область пупка подается углекислый газ.
Если лапароскопия носит диагностический характер, то операция длится 20-30 минут. Если хирург решает провести удаление спаек или других препятствий, которые блокируют просвет фаллопиевой трубы, то время операции увеличивается.
Последствий проверки проходимости маточных труб
Проверка проходимости фаллопиевых труб – одна из самых хлопотных процедур в перечне обследований при женском бесплодии. Однако, во избежание риска внематочной беременности, нужно не откладывать визит к врачу и не пытаться лечить спаечный процесс самостоятельно.
Последствий проверки проходимости маточных труб, обычно, не бывает. Лишь процедуры, проведенные при несоблюдении правил антисептики и асептики, могут стать причиной воспалительных процессов в малом тазу.
Метки: беременность маточные трубы
Как проверяется проходимость маточных труб
В медицинской практике существует 4 основных метода проверки на проходимость маточных труб, но перед тем как врач даст направление на их прохождение, женщине понадобится пройти трансвагинальное или обычное УЗИ. Это нужно для определения регулярности овуляции.
Второе обязательное исследование – партнёр сдаёт анализы на качество спермы. Только в случае, когда результаты этих процедур будут положительны для зачатия ребёнка, а беременность не наступает, женщину направляют на дополнительные исследования.
Метод лапароскопии
Лапароскопия осуществляется при помощи малоинвазивного хирургического вмешательства. На животе пациентки врач осуществляет разрезы в 1–2 см. Через эти разрезы выполняется ввод специальной камеры и все полученные с её помощью данные выводятся на монитор.
Среди преимуществ лапароскопии: короткие сроки реабилитации (достаточным будет 3 дня стационара), отсутствие значительных шрамов или рубцов, возможность обнаружения иных патологий, связанных с детородной системой женщины, возможность одновременно проводить операцию малого таза.
Специалистами отмечен недостаток данного метода, который проявляется в послеоперационных нарушениях работы сосудов, сердца и дыхательной системы. Ещё один недостаток – не всем врачам хватает квалификации провести качественно процедуру диагностики.
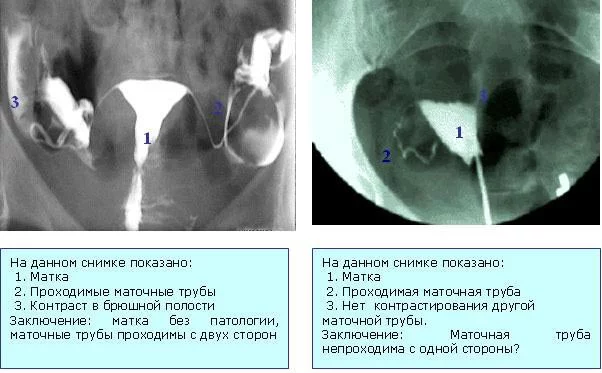
Метод ГГС (гистеросальпингография)
Перед началом проведения процедуры женщина в обязательном порядке сдаёт анализы на ВИЧ, сифилис, а также гепатит B и C.
Через шейку матки в её полость вводится специальный прибор, при помощи которого полость органа заполняется контрастным веществом. Чаще этим веществом выступает раствор синьки. После того как полость будет заполнена, раствор продвигается по трубам, достигая брюшной полости (это только в том случае проходимости труб).
После заполнения брюшной полости специалист делает снимок, на котором будет отображаться состояние яйцевода и самой матки. Также благодаря снимку можно обнаружить наличие перетяжек, имеющиеся извитости и расширенные области.
Среди недостатков процедуры отмечается: полученное облучение, дискомфорт и неприятные ощущение в процессе проведения процедуры, нежелательность зачатия ребёнка в течение месяца после процедуры.
Среди достоинств: амбулаторные условия в проведении метода, отсутствие осложнений, сохранение целостности матки.
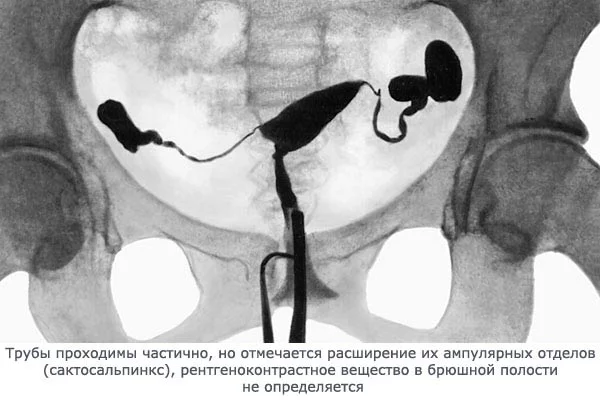
Метод гидросонографии
Метод предполагает введение специального вещества в полость матки. При гинекологическом осмотре шейка матки обрабатывается и вводится катетер, который имеет специальный баллончик. После его введения баллончик раздувается. Раствор заполняет яйцеводы и саму матку. В это время специалист при помощи УЗИ-аппарата наблюдает за распространением контрастной жидкости.
Женщины уже проходящие данный метод, отмечают безболезненность процедуры. Также стоит отметить отсутствие облучения и то, что нет необходимости в предохранении от беременности. Недостаток метода – малая вероятность в точности установленного диагноза.
Метод гистероскопии
Для этой процедуры используют прибор гистероскоп, которым можно исследовать не только проходимость яйцеводов, полость матки, но и обнаружить при наличии иные заболевания, не проявляющие себя ранее. Гистероскопия является отличным вариантом если нужно провести иссечение опухоли, но при этом оставить матку и сохранить продуктивность.
О плюсах:
- процедура безопасна для рядом расположенных органов;
- позволяет проводить аборты, наиболее щадящие для организма женщины;
- наложение микро-швов;
- специалисту предоставляется возможность заметить возможные кровотечения и предотвратить осложнения;
- отсутствие рубцов.
О минусах можно сказать, что данная процедура позволяет исследовать лишь полость и шейку матки.
Подготовка к исследованию
УЗИ маточных труб на проходимость – это прекрасный шанс выявить патологию на ранней стадии, своевременно начать адекватную терапию и полностью избавиться от заболевания.
Однако, чтобы правильно диагностировать состояние женщины, необходимо не только подобрать соответствующие сроки для проведения процедуры
Не менее важно правильно подготовиться к исследованию. Обо всех необходимых мероприятиях обязательно расскажет гинеколог
Подготовительный этап к проведению обследования обычно включает такие мероприятия:
Сдача мазка на микрофлору влагалища. Такой анализ действителен на протяжении 21-45 суток. Обязательно уточните у своего доктора срок актуальности мазка. Анализ крови по таким показателям: Ф-50 (на ВИЧ), RW (на сифилис), гепатиты В, С. Результаты этих исследований считаются действительными на протяжении 6 месяцев. Соблюдение специальной диеты за 3 дня до обследования. Во время мероприятия необходимо исключить наличие газов в кишечнике
Именно поэтому важно придерживаться на протяжении 3 дней рациона питания, направленного на снижение брожения в ЖКТ. Откажитесь от мучного, сладкого, кисломолочного. Не употребляйте овощи, фрукты, газированные напитки, бобовые
Обеспечение чистоты влагалища. За неделю до УЗИ рекомендуется отказаться от применения вагинальных спреев, свечей, таблеток. Исключите спринцевания. Прием спазмолитика. Минут за 20 до начала процедуры пациентке будет порекомендовано употребить спазмолитическое лекарство («Спазмалгон», «Но-Шпа»). Такой медикамент обеспечит расслабление гладкой мускулатуры и предупредит рефлекторные сокращения матки. Иногда такие препараты вводятся женщине перед процедурой инъекционно
Не употребляйте овощи, фрукты, газированные напитки, бобовые. Обеспечение чистоты влагалища. За неделю до УЗИ рекомендуется отказаться от применения вагинальных спреев, свечей, таблеток. Исключите спринцевания. Прием спазмолитика. Минут за 20 до начала процедуры пациентке будет порекомендовано употребить спазмолитическое лекарство («Спазмалгон», «Но-Шпа»). Такой медикамент обеспечит расслабление гладкой мускулатуры и предупредит рефлекторные сокращения матки. Иногда такие препараты вводятся женщине перед процедурой инъекционно.
Прогнозы
Бесплодие, вызванное непроходимостью труб, не приговор, при правильном и своевременном лечении прогнозы вполне благоприятные.
Вероятность излечения:
- Закупорка дистального отдела происходит на фоне врожденных патологий, после операции в 50% случаев проходимость труб восстанавливается.
- Сужение просвета в области перешейка – следствие инфекций и воспалительных процессов. Если начать медикаментозное лечение вовремя, то удастся избежать появления спаек, функциональность маточных труб восстанавливается в 70% случаев.
- Сужение интрамурального отдела возникает из-за спазмов мускулатуры матки и полипов эндометрия. Спазмы устраняются при помощи лекарств, а вот после удаления новообразований функции маточного отдела не восстанавливаются.
- Ампулярный отдел труб сдавливают опухоли внешние опухоли, если вовремя их устранить, вероятность зачатия практически 100%.
Лечение бесплодия во многом зависит от самой женщины. Не игнорируйте неприятные симптомы, не надейтесь, что все наладится само собой, чем раньше вы осознаете проблему, тем легче будет с ней справиться.
Могут ли возникнуть осложнения после проверки проходимости маточных труб?
Ввиду безопасности современных видов диагностики к неприятным последствиям они не приводят. Осложнения возможны из-за неопытности врача, проводящего процедуру. При ГСГ и фертилоскопии он может допустить перфорацию стенки матки, что приведет к кровотечению. Осложнением пертрубации является разрыв труб. Это происходит редко в случаях, если врач отступает от технологии проведения.
Если имеются хронические воспалительные патологии, возможен рецидив эндометрита или воспаления придатков. Известны случаи аллергической реакции на вводимую жидкость
Пациенткам с бронхиальной астмой проверку труб проводят с осторожностью.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-ВС: с 8.00 до 22.00Call-центр: с 8.00 до 0.00
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00Call-центр: с 8.00 до 0.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 06.00Call-центр: с 8.00 до 0.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00Кабинет КТ: с 8.00 до 6.00Call-центр: с 8.00 до 0.00
МРТ и КТ
Как проводится исследование
Метод существует в виде двух вариантов, в зависимости от используемой аппаратуры — рентгеноконтрастный (Rg-ГСГ) и сонографический, или ультразвуковой (Уз-ГСГ). При любом варианте гистеросальпингография проводится натощак без применения анестезии.
Процедура может вызывать у обследуемой пациентки чувство дискомфорта, неприятных ощущений в нижних отделах живота и незначительную болезненность. Поэтому при психоэмоциональной неустойчивости и высокой возбудимости, страхе по поводу проведения процедуры и по просьбе женщины возможно введение седативных препаратов или проведение адекватного общего внутривенного наркоза.
Исследование проводится на гинекологическом кресле. После предварительного осмотра и введения в наркоз (если это необходимо) в цервикальный канал вводится специальный балонный катетер длиной около 35 см и с диаметром просвета 0,2 см. Он снабжен конусовидным баллончиком, обеспечивающим герметичность в области наружного зева шейки матки.
Через наружный конец канюли в цервикальный канал шприцом вводятся 2,5-3 мл рентгенконтрастного или эхоконтрастного раствора и проводится рентгенологический снимок или осмотр на экране (в случае Уз-ГСГ) внутренней поверхности полости матки. Затем вводятся еще около 4 мл контрастного раствора, чем достигаются тугое наполнение полости матки и выход раствора через маточные трубы в полость малого таза (для проверки проходимости труб). Это также фиксируется снимком или осмотром. При необходимости, проводится контроль повторным введением еще 3-4 мл раствора. Общее количество последнего составляет 10-20 мл.
В целях диагностики истмико-цервикальной недостаточности и выяснения ее причины проводится адренал-прогестероновая проба
. При проведении ГСГ на 18-й день менструального цикла в норме определяются резко суженные цервикальный канал и его внутренний зев. Если они расширены, проводится названная проба.
Она помогает установить, являются ли нарушения органическими или функциональными. Суть пробы заключается в подкожном введении 0,5 мл адреналина 0,1%. Через 5 минут после этого проводится контрольная ГСГ. Если сужения цервикального канала не произошло, то вечером того же дня в мышцу вводится оксипрогестерона капронат (0. 125 г.) с последующим повторением предыдущей процедуры через 4 дня.
При функциональной цервикальной недостаточности, обусловленной недостаточностью желтого тела, после коррекции ее оксипрогестероном происходит резкое сужение канала, в случае же органической причины его расширения он остается прежним.
Таким образом, ультразвуковая гистеросальпингография и рентгенологическая ГСГ по техническому выполнению почти ничем не отличаются. По степени информативности они также равноценны. Главное различие методов состоит в:
- Применяемых контрастных растворах. В случае проведения Уз-ГСГ используется эхоконтрастный раствор, не вызывающий аллергических реакций — 10%-ный раствор глюкозы или эховист, представляющий собой гранулят галактозы во флаконе. Его растворяют непосредственно перед проведением исследования до 20%-ной суспензии придающимся к препарату растворителем. Для рентгенологической же ГСГ используются йодсодержащие рентгенконтрастные препараты — Верографин, Триомбраст, Уротраст или Кардиотраст. Их введению должно предшествовать проведение пробы на чувствительность, поскольку любой из этих препаратов способен вызвать тяжелую аллергическую реакцию.
- Степени воздействия физических факторов (излучение). Уз-ГСГ основано на использовании эффекта ультразвуковых волн, которые не оказывают негативного влияния на половые органы. Несмотря на то, что для проведения Rg-ГСГ используется незначительная дозировка рентгеновского излучения, тем не менее, при повторных снимках она оказывает суммирующее биологическое воздействие на яичники. Поэтому попытка забеременеть рекомендуется только после менструации, следующей после исследования.






























