Патологические причины
Заболеваний, при которых женщины страдают болями в спине после родов, достаточно много, и они могут возникать как непосредственно после появления малыша, так и спустя некоторое время. В любом случае при появлении дискомфорта либо болевых ощущений нельзя откладывать визит в больницу, ведь чем раньше обнаружить патологию, тем проще и быстрее ее лечить. Способны стать причиной возникновений болей в спине следующие заболевания.

Воспалительные процессы
Всегда существует определенная доля вероятности возникновения различных осложнений в послеродовом периоде, и воспалительные процессы органов брюшной полости, к сожалению, не редкость.
Самым страшным заболеванием считается сепсис – общее заражение крови, без своевременной помощи способное привести к летальному исходу за несколько дней.
К главным симптомам развития сепсиса у недавно родившей женщины относится резкое повышение температуры и сильные боли в животе, паху, которые также распространяются и на низ спины. Инфекция в организм попадает через детородные пути, поэтому и локализация болей соответствующая.
Сепсис характерен для раннего послеродового периода – чаще всего он возникает в первую неделю после родоразрешения. Также после родов могут обостриться хронические заболевания органов брюшины и малого таза, к примеру, яичников, кишечника, что может стать причиной развития перитонита.
В этом случае воспалительный процесс будет немного меньшей интенсивности, но оставлять без внимания его нельзя, поскольку он тоже крайне опасен. Болевой синдром при перитоните характеризуется выраженной симптоматикой, преимущественно распространяющейся на низ живота и поясницу.
Родовые травмы
Данные патологии занимают значительную часть осложнений родов и послеродового периода. К ним относятся смещение позвонков пояснично-крестцового отдела, а также тазобедренных суставов. Чаще всего с подобной проблемой сталкиваются женщины, имеющие большую массу тела и те, которые не проходили специальную подготовку к родам.
Кроме того, во время родов могут усугубиться ранее присутствующие проблемы с позвоночником либо тазобедренными суставами. Если происходит защемление седалищного нерва, то очень сильные боли могут локализоваться не только в области поясницы слева или справа в зависимости от участка поражения, но и распространяться вдоль всей ноги.
Значительно тяжелее переносить беременность женщинам, в анамнезе которых есть искривление позвоночника – сколиоз, лордоз, а также остеохондроз или межпозвонковая грыжа. На протяжении всего периода вынашивания эти так называемые «слабые места» страдают больше других. Их состояние может усугубиться во время родов, что в итоге вызовет усиление болевого синдрома после появления малыша на свет.
На заметку: Травмы тазобедренных суставов при родах иногда происходят вследствие применения сильной анестезии и крупных размеров плода, и нуждаются в длительной регулярной терапии.
Последствия эпидуральной анестезии
Процедура, позволяющая обезболить процесс родов, широко распространена в большинстве больниц и частных медицинских клиник. Проведение эпидуральной анестезии помогает женщинам легче переносить роды, и сводит к минимуму болевой синдром. Суть такой анестезии заключается во введении специального вещества в спинномозговое пространство в области поясницы, благодаря чему у роженицы снижается чувствительность.
В то же время женщины, рожавшие под эпидуральной анестезией, нередко жалуются, что у них болит поясница после родов. Специалисты это объясняют следующими особенностями. Вводить препарат эпидурально сложнее людям, обладающим значительной мышечной или жировой прослойкой, а беременные женщины к моменту родов набирают 10-15 килограммов. Поэтому врач не всегда может с первого раза попасть в нужное место. В итоге соседние ткани немного повреждаются, из-за чего у некоторых женщин отмечаются боли в пояснице после родов.
Этот дискомфорт носит временный характер, и, по мнению врачей, как только поврежденные участки ткани восстановятся, болевые ощущения исчезнут. Однако если после эпидуральной анестезии сильно болит спина на протяжении длительного времени, то, вероятнее всего, причина тут не в указанной процедуре, а, возможно, в развитии заболевания.
Противовоспалительные
Левомеколь
 Данная мазь содержит комбинированный состав и является не токсичной, что снижает вероятность негативного влияния на организм.
Данная мазь содержит комбинированный состав и является не токсичной, что снижает вероятность негативного влияния на организм.
Показания к применению:
- гнойничковая сыпь;
- эрозия шейки матки;
- трофические язвы;
- гнойные раны.
Левомеколь помогает уничтожить инфекцию и бактерии, заживляет пораженные участки и используется в качестве профилактики. Его наносят на пораженный участок тонким слоем или пропитывают марлю. Препарат не вызывает побочных действий, но возможны аллергические реакции, поэтому необходимо проверить его действия до момента использования.
Меновазин
 Применяется наружно, поэтому в кровь или грудное молоко не попадает. Показания к применению:
Применяется наружно, поэтому в кровь или грудное молоко не попадает. Показания к применению:
- боли в спине;
- защемление седалищного нерва;
- грыжа позвоночника;
- грибок на ногтях;
- межреберная невралгия;
- артроз;
- герпес;
- пяточная шпора;
- псориаз, экзема.
Небольшое количество мази втирают в проблемные участки 2-3 раза в день. Препарат практически не имеет побочных действий и лишь длительное применение вызывает снижение давления или аллергию.
Вишневского
 Можно встретить множество споров по применению препарата при грудном вскармливании, но даже в аннотации к мази написано, что никакого вреда маме или ребенку не приносит при правильном использовании. В состав мази входят натуральные компоненты, касторового масла, березового дегтя и дополнительных веществ.
Можно встретить множество споров по применению препарата при грудном вскармливании, но даже в аннотации к мази написано, что никакого вреда маме или ребенку не приносит при правильном использовании. В состав мази входят натуральные компоненты, касторового масла, березового дегтя и дополнительных веществ.
Показания к применению:
- абсцессы, карбункулы и фурункулы;
- заболевания сосудов нижних конечностей;
- ожоговые раны, пролежни и обморожения;
- лимфангит и лимфаденит;
- псориаз;
- варикозные и трофические язвы.
Мазь убивает организмы, которые могут привести к развитию инфекции. Можно использовать повязки с мазью на любой участок тела, кроме груди.
Кашель – это повод обратиться к врачу
Кашель – весьма распространённый симптом. Очень часто он сочетается с другими симптомами, такими как насморк, повышение температуры, боль в горле или боль в груди. В подобных случаях мы, как правило, своевременно прибегаем к врачебной помощи.
Но в других случаях кашель может быть единственным симптомом: другие симптомы полностью отсутствуют или проявляются смазано. И тогда возникает иллюзия, что ничего серьёзного нет и к врачу можно не обращаться. При этом кашель часто является хроническим, поскольку именно хронический кашель, как правило, выступает как изолированный симптом.
Это – опасное заблуждение. Так как многие тяжелые заболевания (опухоли, рак легкого) на начальных стадиях могут проявляться лишь кашлем. При сердечной недостаточности больной может жаловаться на кашель и не обращать внимания на другие симптомы (одышку, слабость, головокружение, гипертонию). Поэтому если кашель не оставляет Вас в течение нескольких недель (кашель больше месяца – это уже затяжной кашель) или если Вы заметили усиление кашля утром или в ночное время, обязательно обратитесь к врачу.
Если ребенок кашляет, покажите его врачу. Детский иммунитет слабее, чем у взрослого человека, поэтому за состоянием здоровья ребенка требуется более чуткий контроль. Возможно, ребёнок просто прокашливается (здоровый ребёнок может кашлять до 10-15 раз в сутки – таким образом его организм прочищает дыхательные пути от пыли и микробов), а может быть у него развивается воспалительный процесс в носоглотке или нарушено носовое дыхание..
Причины боли в пояснице
Боль в спине является симптомом. Наиболее частыми причинами боли в пояснице являются заболевания (травмы) мышц, костей, межпозвонковых дисков. Иногда боли в пояснице могут быть обусловлены заболеваниями органов брюшной полости, малого таза и грудной клетки. Такие боли называются отраженными. Заболевания брюшной полости (например, аппендицит), аневризма аорты, заболевания почек (мочекаменная болезнь, почечная инфекция, инфекции мочевого пузыря), инфекции органов малого таза, яичников – все эти заболевания могут проявляться болями в пояснице. Даже нормально протекающая беременность может приводить к появлению боли в пояснице в связи с растяжением связок в области таза, спазма мышц вследствие нагрузки,раздражения нервов.
Чаще всего боль в пояснице связана со следующими заболеваниями:
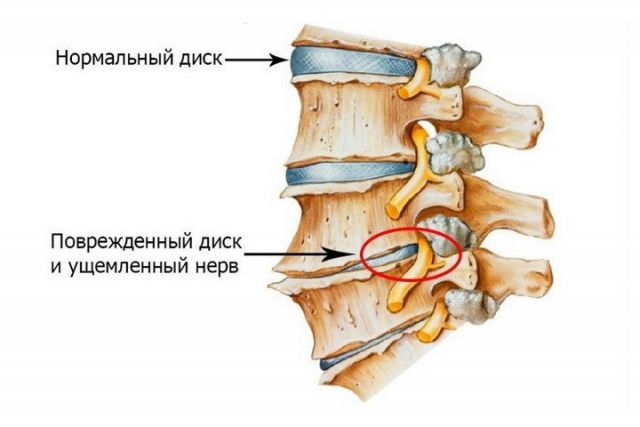
Компрессия нервного корешка, что вызывает симптомы радикулита и чаще всего обусловлено грыжей диска. Как правило, при компрессии нервного корешка боль носит острый характер, имеет иррадиацию и нарушения чувствительности в зоне иннервации нервного корешка. Грыжа межпозвоночного диска возникает в основном в результате дегенерации диска. Происходит выпирание студенистой части диска из центральной полости и давление на нервные корешки. Дегенеративные процессы в межпозвонковых дисках начинаются в возрасте 30 лет и старше. Но само наличие грыжи далеко не всегда приводит к воздействию на нервные структуры. Спондилез – дегенеративные изменения происходят в самих позвонках, возникают костные разрастания (остеофиты), которые могут воздействовать на близлежащие нервы, что приводит к появлению болей. Стеноз спинномозгового канала может возникать вследствие дегенеративных изменений в позвоночнике (спондилеза и остеохондроза). Пациент с наличием спинального стеноза в поясничной области может испытывать боли в пояснице с иррадиацией в обе ноги. Боли в пояснице могут появиться в результате стояния или ходьбы.
Синдром конского хвоста. Это состояние требующее экстренной медицинской помощи. Возникает синдром конского хвоста в результате компрессии элементов конского хвоста (терминальной части спинного мозга). Пациент при синдроме конского хвоста может испытывать боль и нарушение функции кишечника и мочевого пузыря (недержание и атония мочевого пузыря). При этом синдроме требуется экстренная хирургическая операция. Болевые синдромы, такие как миофасциальный болевой синдром или фибромиалгия. Миофасциальный болевой синдром характеризуется болью и болезненностью в определенных точках (триггерных точках), снижение объема движения мышц в болезненных областях. Болевой синдром уменьшается при расслаблении мышц,расположенных в болевых зонах. При фибромиалгии боли, и болезненность распространены по всему телу
Для фибромиалгии не характерны уплотнение и боли в мышцах. Костные инфекции (остеомиелит) позвоночника крайне редко являются причиной заболевания. Неинфекционные воспалительные заболевания позвоночника (анкилозирующий спондилит) могут вызывать скованность и боль в позвоночнике (в том числе и самой поясницы), которые особенно усиливаются по утрам. Опухоли, чаще всего метастазы рака могут быть источником дискомфорта в пояснице
Воспаление нервов и соответственно болевые проявления (в грудной клетке или в области поясницы) могут быть обусловлены поражением самих нервов (например, при опоясывающем лишае) Учитывая разнообразие причин симптомов таких, как острая или подострая боль поясницы, очень важно полноценное обследование пациента и выполнение всех необходимых диагностических процедур
Патологические причины появления болей в пояснице у женщин
Множество заболеваний проявляется дискомфортом в спине. Среди самых распространенных – патологии пояснично-крестцового отдела позвоночника, почек, матки и придатков. Причем по частоте встречаемости нарушения со стороны позвоночника лидируют.
Заболевания почек и половых органов можно дифференцировать от патологий опорно-двигательного аппарата по учащению мочеиспускания и появления болезненных ощущений при нем, наличию болей внизу живота, изменениям менструального цикла, необычным выделениям из влагалища.
Для заболеваний позвоночника более характерно изолированное присутствие болей в пояснице. На более поздних стадиях они могут сопровождаться присоединением корешкового синдрома, т. е. иррадиацией болей в ноги, ягодицы, а также онемением, нарушениями чувствительности, подвижности ног.
Итак, наиболее часто встречаемыми заболеваниями позвоночника, вызывающими боли в пояснице у женщин, являются:
- Остеохондроз пояснично-крестцового отдела позвоночника, протрузии и межпозвоночные грыжи – самые распространенные патологии межпозвоночных дисков, сопровождающиеся дегенеративно-дистрофическими изменениями, уменьшениями их высоты и со временем деформацией формы, т. е. образованием протрузии, а затем и грыжи. Это приводит к болям разной интенсивности в области поясницы, усиливающимся при движениях, длительном сидении и т. д. Нередко ситуация осложняется компрессией спинномозговых нервов, что приводит к возникновению болевых ощущений в ногах, ягодицах, стопах.
- Спондилез – осложнение остеохондроза, при котором наблюдается образование костных выступов на краях тел позвонков, которые со временем могут срастаться между собой, делая пораженный позвоночно-двигательный сегмент полностью обездвиженным.
- Сколиоз – искривление позвоночника в боковой плоскости, сопровождающееся возникновением асимметрии лопаток, таза. Чреват прогрессированием и оказанием существенного негативного влияния на все внутренние органы.
- Миофасциальный синдром – заболевание, при котором физические нагрузки или надавливание на определенные точки приводит к острым приступам боли. Не несет серьезной угрозы для здоровья, но значительно снижает качество жизни.
- Болезнь Бехтерева – системное заболевание, при котором окостеневают межпозвоночные диски, образуя с соседними позвонками костные конгломераты, что приводит к ущемлению нервов и существенному ограничению подвижности.
- Переломы позвоночника – чаще всего возникают у пожилых женщин на фоне остеопороза, а у молодых после падения, получения ударов и т. д. Чреваты острыми болями, изменениями осанки и развитием ряда осложнений. Требуют грамотной своевременной помощи.
Наиболее предрасположены к появлению болей в пояснице женщины:
- с большим размером груди;
- имеющие лишний вес;
- ведущие малоподвижный образ жизни;
- выполняющие тяжелую физическую работу, вынужденные регулярно поднимать тяжести;
- склонные сутулиться;
- длительно носящие неудобную обувь на высоком каблуке.
Боли в пояснице у женщин могут быть разной выраженности и характера. Поводом для обязательного обращения к врачу являются острые боли или возникающие чаще 2 раз в месяц.
Причины
Боль в пояснице имеет прямую зависимость от тонуса мышечной ткани живота. Ведь за время беременности она испытывает сильные нагрузки, сильно растягивается, а поясничные мышцы становятся короче. Эти деформации ведут к тому, что в пояснице после родов появляется впадина, а живот подается вперед. Поэтому сильные нагрузки и резкие движения вызывают боль в пояснице.
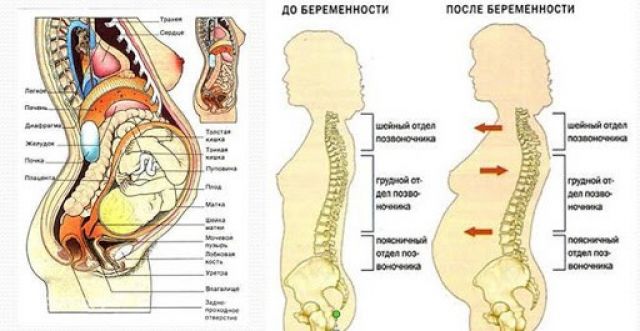
Деформация позвоночника при беременности
Испытывая нагрузку во время вынашивания плода, женские позвонки претерпели сильные изменения. Растущая матка заставляла их все время прогибаться назад, создавая искривления в пояснично-крестцовом и грудном отделе хребта. Перемещения ребенка справа налево сильно меняли распределение нагрузки на позвоночник. И это при том, что с момента зачатия до рождения хрящи становятся больше и мягче.
Кроме тонуса мышц на болевые ощущения влияет и смена гормонального фона, который влияет на деформацию опорно-двигательного аппарата. Здоровье позвоночника до беременности тоже определяет развитие болевого синдрома. В случае искривленной, больной спины эти симптомы после рождения могут лишь стать сильнее.
Болит спина после родов из-за большого количества перемен в организме будущей мамы. Растущий ребенок попросту смещает внутренние органы из их обычного положения. После рождения они возвращаются на свои места, но и этот процесс оставляет свои последствия. Почки, которые обычно находятся на пояснично-подвздошной мышечной ткани, во время вынашивания плода могут опуститься или повернуться, что может стать источником тупой боли после беременности. Эти ощущения могут передаваться вниз – в нижние конечности и паховую область.
Трудные роды и нагрузки
Болит поясница после родов еще и потому, что растягиваются тазовые мышцы в момент появления на свет ребенка. После родов болит спина чаще у женщин, не занимавшихся специальными упражнениями и, следовательно, не готовых к родам с физической точки зрения. Гимнастика во время беременности очень помогает снизить болезненность постродового периода.
Такой проблеме в большей степени подвержены мамы с избыточным весом и те, кто пренебрег предродовой гимнастикой. Еще один корень болевого синдрома – сильные нагрузки уже после рождения малыша. Уход за новорожденным, бессонные ночи, работа по дому – все это неприятно сказывается на состоянии позвоночника, уже травмированного во время беременности и родов.
Методы лечения болей в пятке
Патологии пяточной области стараются лечить консервативно, но это не всегда возможно. Если консервативная терапия неэффективна — это показание к операции. Хирургическое лечение быстро и навсегда устраняет причину болей в области пятки. Современная хирургия основана на малоинвазивных амбулаторных техниках с минимальной травматизацией и коротким периодом восстановления.
Пяточная шпора
Хирургическое лечение пяточной шпоры показано, если консервативная терапия не дает результата в течение 6 месяцев. Виды операций при пяточной шпоре — удаление остеофита и плантарная фасциотомия.
Вмешательства проводят под местной анестезией. Через небольшой разрез хирург вводит эндоскопический зонд и микрохирургические инструменты. Под контролем микровидеокамеры он иссекает костный нарост, а при необходимости — и воспаленный участок фасции. Чтобы в дальнейшем не сдавливался нерв, рассекают толстую часть приводящей мышцы большого пальца стопы.
Если боль при пяточной шпоре вызвана не остеофитом, а избыточным натяжением подошвенного апоневроза, делают тенотомию — частичное рассечение сухожилия. Операцию выполняют без разрезов — через проколы с помощью электрического тока высокой частоты (радиочастотная тенотомия).
Бурсит
Бурсэктомия — хирургическое удаления синовиальной сумки — показана при неэффективности консервативного лечения бурсита. Операцию делают без разрезов в артроскопической технике.
Через 2-3 прокола диаметром 4-5 мм в сустав вводят микрохирургические инструменты и миниатюрную видеокамеру. Суставную капсулу рассекают и извлекают. На разрезы накладывают стерильную повязку. Длительность процедуры — около 30 минут. Восстановительный период — 2 дня.
Деформация Хаглунда
При неэффективности консервативного лечения деформации Хаглунда показано хирургическое вмешательство. В ходе эндоскопической операции — без разрезов — костный нарост удаляют с поверхности пяточного бугра, после иссекают ретрокальканеальную сумку. Таким образом восстанавливают механические функции ахиллова сухожилия и устраняют причину болей.
Тарзальный тоннельный синдром
Тарзальный тоннельный синдром, вызванный объемными патологическими образованиями в тарзальном канале — как врожденных, так и приобретенных в результате деформации стопы — требует хирургического лечения. В ходе операции патобразования удаляют и восстанавливают нормальную проходимость канала.
Туберкулез пяточной кости
На поздних стадиях туберкулеза, а также при неэффективности консервативной терапии показано хирургическое лечение. В ходе операции иссекают омертвевшие ткани пяточной кости и дезинфицируют образовавшиеся внутри нее полости.
Остеомиелит пяточной кости
При остеомиелите в ходе операции вскрывают гнойный очаг на пяточной кости, очищают его от гноя и мертвых тканей, после чего тщательно дезинфицируют область локализации воспаления.
На первичном приеме врач-хирург либо исключит неотложную патологию и направит вас к профильному специалисту, либо незамедлительно начнет лечение.
Физиологические причины
Значительная часть болевых ощущений в области спины, появляющихся у женщин после родов, не связаны с развитием патологии, то есть они обусловлены естественными процессами в организме. К ним относятся следующие физиологические явления.
«Проседание» позвонков
Во время беременности с самых первых дней зачатия женский организм начинает готовиться к родам, что проявляется повышенной выработкой различных гормонов, в том числе релаксина и прогестерона. Эти вещества способствуют размягчению хрящей и связок, чтобы сделать кости во время прохождения плода по родовым путям более податливыми и пропустить его, избавив от излишних препятствий.
Такое изменение плотности мышечно-связочного аппарата нередко приводит к ущемлению нервных окончаний, расположенных в области поясницы или малого таза, из-за чего появляется боль в пояснице либо в крестце.
Если сдавливается седалищный нерв, то болевые ощущения распространяются и на ногу. В основном дискомфорт пропадает после того, как хрящи и связки после родов восстановят прежнюю структуру, а позвонки примут свое привычное положение.
Набор веса
В норме за период вынашивания ребенка женщина набирает 12-15 килограмм веса. Это приводит к растяжению мышц спины, что, в свою очередь, значительно увеличивает нагрузку на позвоночник. По мере возрастания массы тела у женщин болит спина в области поясницы на поздних сроках беременности, и часто дискомфорт сохраняется после родов. В некоторых случаях может даже усиливаться, но это, скорее всего, будет связано с развитием патологии.
На заметку: Восстановление мышечного тонуса процесс медленный, но при возвращении в норму болевые ощущения постепенно проходят.
Изменение осанки
Увеличение массы тела оказывает влияние на многие органы беременной женщины, вследствие чего у нее происходит изменение осанки. Из-за растущего плода и увеличивающегося живота тело для противовеса вынуждено отклоняется назад, что является причиной постоянного напряжения мышц спины.
Дискомфорт возникает примерно со второй половины беременности. После родов болеть поясница может еще какое-то время, пока мышцы не восстановятся после тяжелой и непривычной нагрузки.
Смещение костей
Во время беременности меняется не только структура костей и хрящевых образований, но и их расположение. Ближе к родоразрешению кости малого таза и лона раздвигаются, формируя проход для плода. Копчик при этом отводится назад.
Костям потребуется определенное время, чтобы вернуться в исходное положение и сомкнуться. Оба процесса – расхождение и смыкание костей сопровождаются дискомфортом разной степени интенсивности и зачастую женщины жалуются на боли в спине, пояснице, крестце и внизу живота.
Факторы, приводящие к послеродовым болям в спине
| Физиологические причины | Патологические причины |
| Набор веса, изменение осанки, смещение костей, «проседание» позвонков, перераспределение нагрузки, нарушение функции кишечника, ношение тяжестей | Родовые травмы, воспалительные процессы, последствия эпидуральной анестезии |
Перераспределение нагрузки
После появления малыша на свет нагрузка на позвоночник матери вновь перераспределяется, и это происходит очень резко – буквально в тот же день. Мышцы претерпевают очередное напряжение, привыкая к «новому» положению, из-за чего после родов болит спина некоторое время, пока не адаптируется.
Нарушение функции кишечника
Во время беременности из-за увеличения размеров плода внутренние органы сдавливаются, что мешает их нормальному функционированию. В том числе это сказывается на работе кишечника – возникают частые запоры, что является еще одной причиной боли в пояснице и дискомфорта внизу живота.
Кроме того, большинство женщин на последних сроках беременности становятся менее подвижны, что также способствует запоров. После появления на свет ребенка организму требуется время для нормализации деятельности органов, поэтому боли в животе и пояснице после родов могут сохраняться непродолжительный период.
Ношение тяжестей
Очень часто болит поясница после родов из-за поднятия тяжестей либо их длительного ношения. Особенно тяжело приходится женщинам, у которых рождаются крупные дети. Малыш требует постоянного внимания и ухода, и маме приходится его часто брать на руки – носить, укачивать, купать и т.д.
Если ребенок крупный и хорошо набирает в весе, то неудивительно, что на поясницу ложится огромная постоянная нагрузка. Болевые ощущения в подобных случаях могут распространяться не только на поясницу, но и на область лопаток. По выраженности они бывают различные – от незначительно ноющих до интенсивных, создающих огромные проблемы молодой маме.
Профилактика болей в спине
Обязательно проводите профилактику. Это поможет избежать или, как минимум, облегчить болевые симптомы в спине.
Удобные позы
Чтобы молодая мама оставалась здоровой, необходимо пересмотреть свои привычные ежедневные действия.
Например, ухаживая за малышом обращайте внимание на следующие моменты:
- Когда поднимаете ребенка, делайте это через напряжение мышц ног, а не спины.
- Старайтесь поднимать ребенка из положения присев, а не наклонившись.
- Копчик при наклонах должен находиться на уровне ниже головы.
- Необходимо стараться не прогибать спину.
- По максимуму прижимать малыша к корпусу своего тела.
- Нужно стараться держать спину прямо.
- Передавая малыша с рук в руки, поворачивайтесь всем корпусом, а не скручиваясь в пояснице.
О способах ношения ребенка на руках, удобном сне с малышом и важных этапах развития малыша, смотрите в интернет-курсе Мой любимый малыш: секреты развития и воспитания ребенка до года.
Гимнастика
Самый оптимальный способ лечения болей в спине во время вскармливания грудью — заниматься лечебной физкультурой. Этот способ избавления от болей может являться и профилактикой.
Степень нагрузок должна быть оптимальной. Переутомление приведет к снижению работоспособности и может усугубить боли.
Цель лечебной гимнастики — расслабляющее действие на мышцы спины.
Возьмите на заметку и выполняйте следующие упражнения:
Упражнение №1.
Требуется встать на четвереньки, вдохнув выгнуть спину и посмотреть вверх. На выдохе положение меняется – спина округляется, взгляд опускается вниз (около 8 раз).
Упражнение №2.
Сидя на коленях нужно вытянуть руки вверх, опустить корпус и лбом упереться в пол, причем колени находятся на ширине плеч, большие пальцы ног сведены вместе.
В таком положении нужно медленно дышать и считать до десяти, затем вернуться в прежнее положение (около 3-х раз).
Упражнение №3.
Необходимо лечь на коврик и принять положение буквы «Т», затем, согнуть ноги в коленях и отклонять колени в сторону, затем возвращаться в исходное положение (до 3-4 раз).
Упражнение №4.
Нужно сесть на коврик, держать спину прямо, кисти рук поставить на пояс, делать повороты вправо-влево (4-5 раз).
Упражнение №5.
Принять горизонтальное положение на спине, под голову положить подушку, ноги согнуть в коленях, а ступни поставить на пол.
После того, как позиция принята, нужно левую ногу приподнять и обхватить руками, прижать к корпусу и задержаться так на полминуты.
Далее проделать то же самое с правой ногой, затем, выполнить упражнение, обхватив обе ноги.
Массаж
Все типы массажа делятся на две группы: лечебный и расслабляющий.
В домашних условиях, чтобы просто расслабить мышцы, рекомендуется легкий расслабляющий массаж.
Можно использовать массажеры или аппликаторы Ляпко, с колючками. Они хорошо улучшают кровоток и расслабляют спазмированные мышцы.
Профессиональный массаж также разрешен при грудном вскармливании. Подробнее читайте в статье Можно ли массаж кормящей маме>>>
Причины кашля. Заболевания, вызывающие кашель.
Причиной кашля могут быть:
- ОРЗ (грипп, ОРВИ);
- заболевания верхних дыхательных путей (хронический ринит, хронический синусит, фарингит) – в этом случае откашливаемая слизь попадает в дыхательные пути из носоглотки;
- ларингит;
- острый или хронический трахеит;
- острый или хронический бронхит;
- пневмония (воспаление легких);
- плеврит;
- бронхиальная астма;
- опухолевые процессы (в том числе рак легкого);
- туберкулез;
- сердечная недостаточность;
- аскаридиоз (поражение глистами аскаридами);
- курение;
- вдыхание загрязненного воздуха (кашель присущ представителям некоторых профессий – шахтерам, столярам, плотникам);
- приём некоторых лекарств, применяющихся при лечении болезней сердца и гипертонии.




























