Виды, степени и симптоматика хиатальных грыж
В зависимости от степени и тяжести хиатальная грыжа бывает:
- правосторонняя;
- левосторонняя;
- истинная;
- ложная;
- диафрагмальная эвентрация.
Зачастую, при врожденной эвентрации новорожденный погибает, поскольку внутренности брюшной полости выходят за пределы стенок живота. Диафрагмальная эвентрация способна вызвать осложнения, в том числе аксиальную грыжу пищевода.
Поскольку заболевание может быть не только врожденным, но и приобретенным, грыжи подразделяют на:
- травматические (полученные в результате травм брюшной полости);
- нетравматические или невропатические (возникающие при повреждении нервных окончаний брюшной полости);
- врожденные.
I степень – характеризуется перемещением абдоминального отдела в сторону грудной полости, однако желудок остается приподнятым благодаря небольшому размеру отверстия в диафрагме.
II степень – характеризуется проникновением через диафрагму желудка в пищевод.
При III степени у пациента происходит полное выпячивание брюшных органов в стенках пищевода, зачастую с перемещением тонкого кишечника и пищеводного сфинктера.
Результатом данной аномалии является появление грыжевого отверстия в области диафрагмы, благодаря которому происходит проникновение частей желудка и кишечника в область груди.
Причинами заболевания являются:
- возрастные изменение в человеческом организме;
- патологии ЖКТ, среди которых панкреатит, язва и другие;
- нарушенное снабжение нервных тканей диафрагмы;
- повышенное давление в брюшной полости;
- травмы живота и грудной клетки;
- врожденное нарушение развития диафрагмы.
У новорожденных симптоматика проявляется спустя несколько минут после рождения и сопровождается нарушением дыхательной системы. Большой опасностью является бессимптомное течение болезни, которое может сопровождаться в течение нескольких лет или десятилетий. Поскольку это заболевания является опасным для жизни, врачи рекомендуют незамедлительно обращаться в больницу с просьбой о госпитализации.
О наличии болезни у пациента могут происходить рвотные позывы, острая боль в животе и области диафрагмы. На первых стадиях, диафрагмальная грыжа сопровождается рвотой и кашлем, однако активно проявляется при переедании и высоких физических нагрузках.
На второй и третьей стадии пациент все чаще жалуется на усиливающиеся боли в желудке и области сердца, а также во время нахождения пациента в лежачем и стоячем положении.
Особенности питания
При диагностированной грыже пищевода необходима коррекция рациона и соблюдение лечебного питания. Задачей диетического питания является снижение нагрузки на пищеварительную систему. Основными правилами питания при патологии считаются следующие:
- питание небольшими, но частыми порциями (не более 250 мл за один раз):
- употребление полужидкой пищи (особенно при обострениях сопутствующих заболеваний);
- соблюдение четкого режима питания для предупреждения рисков хаотичного выброса соляной кислоты и обжигания стенок желудка.
Пищу рекомендовано готовить на пару, отваривать, тушить или запекать
Важно исключить жирную, жареную, острую и пряную пищу, газообразующие компоненты, газированную воду. Недопустимо применение пищи, которая способствует ослаблению сфинктеров пищевода, усиливают вероятность роста и ущемления грыжевого мешочка
В лечебный рацион не входят мучные блюда, сладости, грубая трудноперевариваемая пища, некоторые овощи и фрукты. Несмотря на общие правила, влияние некоторых продуктов на состояние грыжи и всей пищеварительной системы в целом для каждого пациента строго индивидуально. Диета соблюдается во время консервативного лечения, а также в восстановительный постоперационный период. Узнать больше о питании во время пищеводной грыже можно из статьи «Диета при грыже пищевода: важные нюансы лечебного питания и меню на неделю».
Народные средства
 Преимуществом нетрадиционных методов лечения является безопасность и отсутствие побочных явлений. Однако, это не всегда является критерием эффективности лечения в отношении грыжи пищеводного отверстия
Преимуществом нетрадиционных методов лечения является безопасность и отсутствие побочных явлений. Однако, это не всегда является критерием эффективности лечения в отношении грыжи пищеводного отверстия
Лечение грыжи пищевода народными средствами – вспомогательный комплекс мер, направленный на облегчение первичной симптоматики, предупреждение осложнений. Нетрадиционные методы используются на фоне консервативного лечения или в восстановительный период после операций.
Многие народные рецепты позволяют нормализовать секрецию желудочного сока, повысить продвижение пищевого комка по пищеводу, предотвратить образование запоров и связанной с этим интоксикации организма.
Как лечить образовавшуюся грыжу нетрадиционными методами? Эффективными рецептами считаются:
- Валерианы корень, перечную мяту и семена фенхеля смешивают в равных пропорциях. 1 ст. ложку смеси соединяют с 500 мл кипятка и настаивают до полного остывания. Состав тщательно фильтруют, пьют несколько раз в сутки.
- 2 ст. ложки лапчатки гусиной заливают 500 мл кипятка, настаивают в течение 10 часов, процеживают, а после пьют по 100 мл перед каждым приемом пищи.
- 3 ст. ложки семян льна заливают 500 мл кипятка, проваривают в течение 10 минут, остужают и настаивают около 5 часов. После отвар пьют в течение суток. Семена льна можно кушать ежедневно утром натощак по 2 ст. ложки.
- Морковный сок с яблоком и сливками (свежевыжатый) отлично устраняет изжогу, снижает симптоматику обостренного гастрита, что нередко встречается при грыже пищевода.
Упражнения при грыже пищевода
Основными упражнениями при грыже пищевода являются элементы дыхательной гимнастики и укрепляющие мышцы брюшины. Эффективными упражнениями считаются:
Пациент размещается на правый бок, подложив под голову подушки. На вдохе выпячивают живот, на выдохе — максимально расслабляют. Через 5-6 дней регулярных тренировок втягивание живота осуществляется на выдохе.
Пациент становится на колени. На полном вдохе осуществляет наклоны в стороны, а на выдохе занимают исходное положение.
Надувание воздушных шаров. За одну процедуру следует 3-4 раза надувать и сдувать шары медленными вдыханиями
Во время упражнения важно ощущать напряжение в области диафрагмы для лучшего восстановления мышечного тонуса.
Пациент лежит на спине, подложив руки за голову и согнув ноги в коленях. Далее немного приподнимаются по направлению к коленям, задерживаются на несколько секунд и вновь занимают исходное положение
Важно понимать, что это упражнение не похоже на те, что воздействуют на пресс.
Эффективным направлением в лечении грыжи ЛФК является йога и методики специальных дыхательных упражнений. Перед тем, как начать занятия, следует узнать, какие упражнения нельзя делать при грыже пищевода. Обычно это глубокие наклоны, интенсивные прыжки, интенсивное качание пресса. В каждом случае прослеживается индивидуальная картина, поэтому следует проконсультироваться со специалистами.
Методы лечения
Лечение хиатальных грыж определяется ее видом и тяжестью симптомов.
Аксиальные грыжи и 1, и 2 степени обычно лечатся консервативно.
Консервативное лечение включает в себя 2 мероприятия:
(если таблица видна не полностью – листайте ее вправо)
Питание должно быть дробное (частое, маленькими порциями), пища измельчается до пюреобразного состояния, подается в теплом виде.
Исключаются продукты, раздражающие слизистые оболочки пищеварительного тракта (острое и соленое; маринады, соления, копчения, квашеные блюда).
- Для подавления секреции желудочного сока и снижения его активности применяют антациды (алмагель, фосфалюгель, маалокс и др.);
- Используют вяжущие и обволакивающие средства (висмута нитрат, викалин, крахмал);
- обезболивающие (анестезин, новокаин для приема внутрь);
- спазмолитики (но-шпа, платифиллин).
При 2 степени с выраженными симптомами и отсутствием эффекта от консервативной терапии может быть показана операция.
При параэзофагеальных и комбинированных хиатальных грыжах операции назначаются гораздо чаще, поскольку высок риск осложнений (желудочных кровотечений, ущемлений). В ходе операции осуществляют частичное ушивание пищеводного отверстия и фиксируют дно и тело желудка на брюшной стенке.
Клинический случай
Пациент, 49 лет, обратился к терапевту с симптомами острой респираторной вирусной инфекции и жалобами на повышение температуры тела до 37,7С, потерю обоняния, сдавливающие боли в грудной клетке, преимущественно слева. С целью исключения пневмонии выполнена спиральная компьютерная томография (СКТ) органов грудной клетки. Данных о пневмонии не выявлено. В грудной клетке параэзофагеально определялись желудок и часть двенадцатиперстной кишки, размер пищеводного отверстия диафрагмы больших размеров и составил 9 × 13 см в наибольшем аксиальном измерении, грыжевые ворота — 3,2 см.
При детальном расспросе пациент отмечал затруднение прохождения по пищеводу твердой и полужидкой пищи, появление интенсивных давящих болей за нижней третью грудины, распространяющиеся в левую руку, шею, чувство онемения в левой руке, возникающее сразу после приема пищи, рвоту без предшествующей тошноты, которую пациент вызывал самостоятельно для купирования боли. Появлению симптомов предшествовала значительная физическая нагрузка — подъём тяжестей рывком с поворотом туловища.
Анамнез заболевания: считает себя больным в течение последних 9 лет, когда впервые появились и стали прогрессировать изжога и тяжесть в эпигастрии после приема пищи. Практически постоянно принимал ингибиторыпротонной помпы (омепразол, пантопразол) с положительным клиническим эффектом. При проведении ЭГДС в 2017 г. выявлены признаки эрозивного рефлюкс-эзофагита ст. А, грыжи пищеводного отверстия диафрагмы, поверхностного гастрита.
Анамнез жизни. Рос и развивался нормально, наследственность не отягощена. Туберкулез, вирусный гепатит, венерические заболевания у себя и в семье отрицает. Вредные привычки: курит (стаж курения — 14 лет, до 15 сигарет в сутки), последний год курит электронные сигареты, употребление алкоголя — «редко» (со слов пациента). Травмы и операции отрицает. Аллергологический анамнез благоприятный. Гемотрансфузионный анамнез: гемотрансфузии в 2017 и 2019 гг. по поводу железодефицитной анемии, без осложнений. Фармакологический анамнез: постоянно принимает ингибиторы протонной помпы.
С учётом результатов СКТ органов грудной клетки, жалоб, анамнеза заболевания, пациенту рекомендовано дообследование. Эзофагогастродуоденоскопия (январь 2021 г.) — выявлены признаки дистального рефлюкс-эзофагита, градация А, недостаточности кардии, ГЭРБ, хиатальной грыжи, хронического гастрита, дуоденита. По данным рентгенологического исследования (январь 2021 г.) — рентгенологические признаки дистального рефлюкс-эзофагита, хронического гастрита, фиксированной ГПОД IV ст., дуоденита.
Пациенту по результатам обследований рекомендовано оперативное лечение гигантской грыжи пищеводного отверстия диафрагмы. В январе 2021 г. в хирургическом отделении Ростовского государственного медицинского университета проведены лапароскопическое устранение грыжи пищеводного отверстия диафрагмы, задняя крурорафия, фундопликация по Ниссену.
На следующие сутки после операции пациент переведен из отделения анестезиологии и реанимации в палату хирургического отделения, где проводились антибактериальная, спазмолитическая, антисекреторная терапии. Пациент принимает полутвёрдую и жидкую пищу. Симптомы пищеводной и желудочной диспепсии отсутствуют.
В послеоперационном периоде пациенту будет рекомендовано проведение немедикаментозной коррекции, а именно частое, дробное питание, полный отказ от курения и употребления алкоголя, отказ от интенсивных физических нагрузок, ношение удобной одежды, не стягивающей живот, нормализация работы кишечника и предотвращение запоров.
Медикаментозная коррекция предполагает назначение курса антисекреторной и цитопротективной терапии.
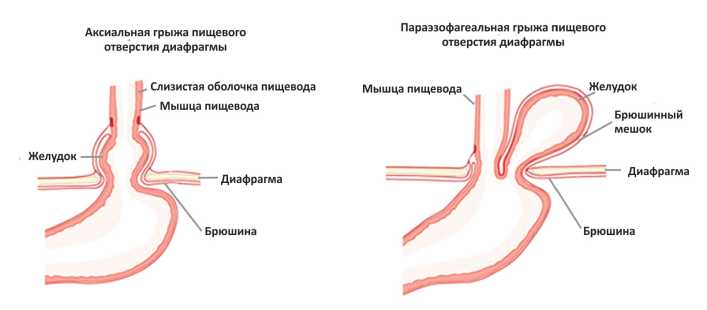 Рисунок 1. Виды грыж пищеводного отверстия диафрагмы.
Рисунок 1. Виды грыж пищеводного отверстия диафрагмы.
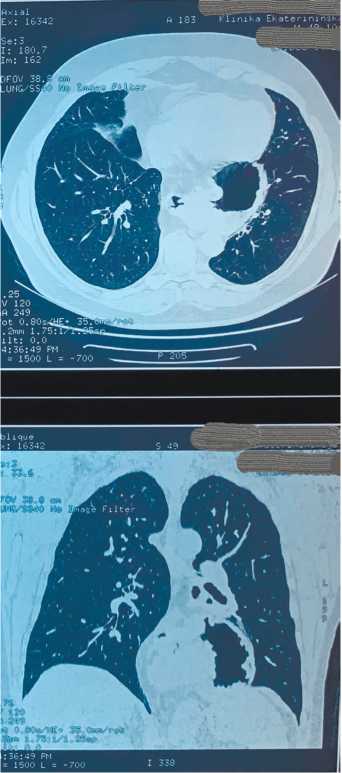 Рисунок 2. Аксиальные и фронтальные КТ-проекции гигантской грыжи отверстия диафрагмы. Часть двенадцатиперстной кишки и весь желудок располагаются в грудной полости параэзофагеально.
Рисунок 2. Аксиальные и фронтальные КТ-проекции гигантской грыжи отверстия диафрагмы. Часть двенадцатиперстной кишки и весь желудок располагаются в грудной полости параэзофагеально.
Рисунок 3. Рентгенологическое исследование верхних отделов ЖКТ. Умеренное утолщение складок слизистой в дистальном отделе пищевода, теле и антральном отделе желудка. Газовый пузырь желудка в грудной полости.
Рисунок 4. Рентгенологическое исследование верхних отделов ЖКТ. Дислокация в/3, с/3 и части н/3 желудка в грудную полость. Луковица двенадцатиперстной кишки обычной формы, размеров и положения, пассаж по дуге двенадцатиперстной кишки обычный.
Рисунок 5. Грыжевые ворота. Расширение пищеводного отверстия диафрагмы.
Рисунок 6. Выделение желудка в заднем средостении.
Рисунок 7. Задняя крурорафия.
Симптомы
Грыжи пищевода, исходя из характерной симптоматики, дают возможность определить следующие виды. Бессимптомные. Симптомы болезни не проявляются, что характерно для таких видов грыж, как пищеводные и кардиальные, то есть образования незначительных размеров. Их диагностика осуществляется абсолютно случайно и в основном при обследовании абсолютно разных болезней. Грыжи пищевода, при которых болезнь сопровождается недостаточностью кардии.
Симптомы аксиальных грыж – это изжога, которая появляется после еды, а также в результате резкой смены положения, которое занимает пациент. Изжога в ночное время возникает часто, что обусловлено повышением тонуса, который актуален для блуждающего нерва, а также расслаблением, которое отмечено в области нижнего пищеводного сфинктера.
Изжога может быть как интенсивной, так и легкой, что обеспечивает купирование ее применением антацидов. При интенсивной изжоге пациенты становятся неработоспособными. Выраженность изжоги определяется целым спектром факторов, к которым относится кислотно-пептический, характерный для желудочного сока, заброс в пищевод желчи, растяжение его в связи с воздействием гастроэзофагеального рефлюкса и т.д.
Болевые ощущения появляются в связи с влиянием тех факторов, которые вызывают изжогу. Боль сосредоточена за грудиной, причем ее увеличение обусловлено горизонтальным положением пациента. Болевые ощущения режущие, колющие, жгучие. Появляются боли совместно с таким явлением, как регургитация желудочного содержимого.
Имеется в виду заброс части желудка в ротовую полость через пищевод. Возвращаясь к болям, стоит отметить, что их пациенты ощущают в 50% случаев, при этом около 10-25% ощущают псевдокоронарные боли, которые локализируются в области сердца с свойственной иррадацией.
Устранение такой боли осуществляется на протяжении нескольких минут при приеме нитроглицерина. Помимо вышеперечисленных зон появления болевых ощущений, пациенты часто жалуются на боли в других частях. Сюда относятся боли в межлопаточной зоне, а также в области Шоффара-Минковского.
Грыжи пищевода, при которых заболевание протекает без синдрома недостаточности, характерного для кардии. В данном случае симптомы основаны на следующих проявлениях: офагеальные гипермоторные дискинезии или в симптоматике, свойственной осложнениям, появляющимся в связи с основным заболеванием. Наблюдаются эпигастральные, перикардиальные либо ретростернальные болевые ощущения, которые возникают после еды, а также в результате нервных напряжений или подъема тяжестей. Боли могут продолжаться от нескольких минут до суток. Для уменьшения болей принимают нитроглицерин или ненаркотические анальгетики.
При изменении положения тела и приеме жидкости наблюдается облегчение. Случается так, что для уменьшения болей пациенты принимают пищу, что действует эффективно. В частых случаях наблюдается парадоксальная дисфагия или дисфагия перемежающаяся. Параэзофагеальные грыжи.
Для образований данного вида не характерны какие-либо проявления. Если грыжа значительно увеличена в размерах, наблюдается эзофагеальная компрессия, что способствует появлению дисфагии.
Лишь в единичных случаях наблюдаются симптомы, характерны для эзофагоспазма. Ущемление образований сопровождается болями, локализирующейся в области грудины. Болезни, которые протекают совместно с болезнями желудочно-кишечного тракта.
Грыжевая болезнь, сопровождающаяся небольшим пищеводом врожденного характера. Здесь существует две версии проявления.
- При первом наблюдается размещение в грудной клетке кардиального желудочного отдела; для желудка характерна интраторакальная локализация.
- Во втором варианте имеется слизистая желудка в дистальной части пищевода.
Описание аксиальной хиатальной грыжи первой степени
Желудок является одним из органов, состояние которого отражается на общем состоянии человеческого организма в целом. Если он не здоров, то и человек ощущает дискомфорт, нарушается нормальная жизнедеятельность, падает работоспособность.
Возникновение аксиальной хиатальной грыжи, называемой иначе скользящей, или грыжей пищевого отверстия, отрицательно влияет на этот орган. Расскажем подробней о данной патологии.
Заболевание это характеризуется смещением органов брюшины. Органы сдвигаются в сторону грудины, бывает, что сдвиг столь серьезный, что пройдя сквозь пищеводное отверстие диафрагмы, органы, оказавшись в районе груди, выпирают так сильно, что визуально их очертания можно увидеть.
Запущенная болезнь может спровоцировать частичное попадание (проскальзывание) желудка в грудную полость. В таком случае у пациента наблюдается кислотный рефлюкс – уход желудочной кислоты в пищевод. Обычно это происходит у людей перешагнувших полувековой рубеж и чаще встречается у представительниц слабого пола, нежели у мужчин.
Факторы, способствующие возникновению заболевания
Причин начала перемещения внутренних органов медики выделяют несколько, среди основных отметим:
- тяжелые физические нагрузки, как следствие, чрезмерное напряжение брюшины;
- кашель, продолжающийся долгое время;
- избыточный вес;
- врожденные дефекты пищеводного отверстия и диафрагмы;
- возрастные изменения;
- хроническая задержка стула и затрудненная дефекация;
- внутрибрюшное давление повышено;
- хирургические вмешательства и травматизм;
- беременность, роды с осложнениями.
Понятно, что к возникновению данного недуга ведет любое перенапряжение в брюшной полости.
https://youtube.com/watch?v=9FbuVW2hc6c
Разновидности аксиальной хиатальной грыжи
Медицина данное заболевание разделяет на несколько видов:
- Параэзофагеальная форма. В таком случае смещается часть желудка, обычно орган словно переворачивается, прочие же органы остаются на своих местах. Это довольно редкая разновидность грыжи.
- Скользящая или аксиальная. Нижняя часть пищевода и верхняя часть желудка скользят то в грудную часть, то в брюшину.
- Смешанная или комбинированная. Для неё характерно сочетание признаков аксиальной и параэзофагеальной грыжи.
- Врожденная. Аномальное развитие органов и их местоположения.
В свою очередь аксиальная хиатальная грыжа имеет несколько степеней:
1 степень. Желудок перемещается под диафрагму, в грудине располагается лишь часть пищевода. У пожилых людей это практически норма, медики называют такую грыжу пограничным состоянием. Это наиболее часто встречающаяся степень заболевания.
2 степень. При равномерном сжатии пищевода в грудину смещается часть пищевода и желудок.
3 степень. Весь желудок проскальзывает в грудину, пищевод сокращен.
Диагностирование заболевания и симптоматика
Методик, позволяющих проводить точную диагностику несколько. Основная – рентгенография, позволяющая увидеть на снимках смещение органов. Также определение кислотности при помощи pH-метрии – такая информация необходима для правильного для назначения медикаментозной терапии. Параллельно необходимо выяснить состояние пищевода и желудка посредством фиброгастроскопии.
Мы поговорим непосредственно о симптоматике при первой степени скользящей грыжи. Проявления достаточно интенсивны. Это:
- болевые ощущения, которые могут отдаваться даже в районе сердечной мышцы, отчего пациенты часто, не обращаясь к врачу, начинают пить лекарства для лечения сердечной недостаточности. Иногда боль отдается даже в район лопаток;
- изжога после приема пищи, боль в грудине – такой симптом характерен, если пищевод узкий;
- изжога может возникнуть после физической нагрузки;
- возможно, что больному будет тяжело глотать;
- наличие отрыжки.
Симптомы эти характерны и для многих других недугов, потому часто больные, занимаясь самолечением, лишь усугубляют общее состояние своего организма и запускают основную проблему.
Лечение хиатальной грыжи 1 степени
Методов лечения всего два – это хирургическое вмешательство и консервативная терапия, позволяющая убрать боль.
Если же грыжу не лечить, велик риск возникновения осложнений – кровотечения, ущемления органов, перфорация пищевода, язвы и т.д.
Аксиальная или хиатальная?
Грыжа пищевода является патология, для которой характерна миграция органов ЖКТ сквозь пищеводное отверстие диафрагмы в область грудины. Сдвиг органов может осуществляться двумя способами:
- по оси пищевода, т.е. одновременно смещаются и нижний конец пищеводной трубки и верхняя (кардиальная часть желудка), к которой он прилегает, и тогда говорят об аксиальной грыже (медики называют ее хиатальной),
- проникновение в отверстие тела желудка и привратника (иногда вместе с частью кишечника, называемой двенадцатиперстной кишкой), в то время как нижний конец пищевода и начальный отдел желудка остаются на своем месте, что соответствует параэзофагеальной грыже.
В некоторых случаях можно наблюдать и нестандартную ситуацию, когда происходит смещение пищевода и желудка по аксиальному типу, но в отверстие также проникают и петли кишечника. Это смешанный тип патологии, который встречается достаточно редко.
Отверстие диафрагмы, позволяющее пищеводу из грудного отдела опускаться в брюшной, чего не могу другие органы верхней части тела, имеет ограниченные размеры. Его диаметр составляет чуть более 2,5 см. Размера отверстия достаточно, чтобы в него свободно проходил пищевод, а предварительно измельченная в ротовой полости пища могла свободно двигаться в просвете органа. Если диафрагмальное отверстие в силу какой-то из причин увеличивается, в него при повышении внутрибрюшного давления может проскальзывать не только пищеводная трубка, но и желудок или отдельная его часть.
Аксиальная или хиатальная грыжа пищевода – это результат ослабления или врожденной слабости связки, удерживающей пищевод в нормальном положении и расположенной в непосредственной близости от пищеводного отверстия (связка Морозова-Саввина), и снижения тонуса мышц диафрагмы в области зазора. Это взаимосвязанные ситуации, более характерные для возрастных изменений в организме человека, когда замедляется обмен веществ, а мышечные и соединительные ткани утрачивают свою прочность и способность выдерживать нагрузки.
Ослаблению мышц диафрагмы и связочного аппарата способствуют также вредные привычки, среди которых и привычка постоянно переедать, лишний вес, травмы мышечной пластины, разделяющей грудную и брюшную полость, гиподинамия, приводящая к атрофии связочно-мышечного аппарата. Ослабление связки приводит к увеличению диаметра отверстия, что позволяет пищеводу и желудку смещаться вверх относительно него.
Но вышеописанные моменты являются лишь предрасполагающими факторами для развития болезни, которая напоминает о себе при повышении внутрибрюшного давления, которое как бы выталкивает органы брюшной полости за пределы диафрагмального отверстия. Особенно опасны ситуации, когда повышенное давление в брюшине отмечается на постоянной основе или ситуация регулярно повторяется.
Это возможно при заболеваниях желудка и кишечника, сопровождающихся повышенным газообразованием и хроническими запорами, поднятии и переносе тяжестей, высоких физических нагрузках, продолжительном натужном кашле, характерном, например, для обструкции бронхов. С повышением внутрибрюшного давления вследствие роста матки сталкиваются и беременные женщины, развивающаяся во 2-3 триместре грыжа пищевода у которых даже не удивляет врачей. Идентичная ситуация наблюдается также во время натуживания при родах, при этом давление в брюшине может увеличиваться в несколько раз.
Смещение пищевода и желудка относительно отверстия диафрагмы может быть спровоцировано также аномалиями их строения или происходящими внутри них патологическими процессами. Например, человек может иметь укороченный пищевод еще с рождения, но уменьшение его размеров может также быть вызвано воспалительным процессом в тканях органа или хронический спазм стенок пищевода.
Длительно протекающее воспаление в пищеводе чревато замещением пораженных участков неэластичной фиброзной тканью, которая как бы стягивает орган и тем самым уменьшает его длину, вследствие чего пищеводно-желудочное соустье постепенно смещается вверх, увлекая за собой и кардиальный отдел желудка.
Как видим, все это ситуации довольно распространенные, поэтому неудивительно, что грыжа пищевода по своей популярности постепенно приближается к гастриту, язве желудка и холециститу, признанным лидерам среди заболеваний ЖКТ. При этом среди 2 видов грыжи пищевода аксиальная занимает лидирующее место. Лишь порядка 10% пациентов с диагнозом «грыжа пищевода» имеют параэзофагиальную или смешанную ее форму. Остальные 90% приходятся на хиатальную грыжу.
Лечение грыжи
На начальных этапах развития грыжи используют преимущественно консервативную терапию. Производится коррекция питания пациента. Должны быть исключены: жирные, жареные, острые продукты, соленья, кофе, какао, шоколад, мороженое, продукты с высоким содержанием клетчатки (отруби, зерновые, орехи, сырые овощи и фрукты), газированные напитки или любые продукты, повышающие вероятность изжоги и вздутия живота. Рацион пополняется кашами, нежирными сортами мяса и рыбы, блюдами, приготовленными на пару, и рядом других разрешенных продуктов. Организуется дробное питание, может быть рекомендовано регулярное употребление минеральной воды.
В дополнение к скорректированной диете индивидуально формируется медикаментозная терапия, которая может включать:
-
группы препаратов для снижения образования желудочного сока или для нейтрализации его избытка (антациды, Н2-антигистаминные препараты, ингибиторы протонного насоса);
-
препараты для улучшения состояния внутренней выстилки пищеварительной системы, а также для стимуляции перистальтики, снятия боли в районе нижней части пищевода и избавления от тошноты (прокинетики);
-
витамины группы В для ускорения восстановления клеток и тканей желудка и пищевода.
Также рекомендуются регулярные занятия лечебной гимнастикой, при этом нужно избегать слишком большой нагрузки – она может вести к увеличению внутрибрюшного давления и ухудшать состояние.
Если становится понятно, что меры консервативной терапии не дают нужного результата, появились предраковые изменения пищевода или изначально имеются осложнения болезни, назначается хирургическое лечение (операции).
Во время операции доктор возвращает желудок обратно в брюшную полость и производит манипуляции для предотвращения его нового перемещения через отверстие диафрагмы.
В современной хирургии разработано огромное количество способов лечения ГПОД. Хирург подбирает оптимальный метод индивидуально для каждого пациента.
Наибольшее распространение получила операция под названием лапароскопическая фундопликация, которая проводится через небольшой разрез (до 1,5 см). Контроль действий доктор осуществляет с помощью лапароскопа – телескопической трубки с источником света, которая подключена к видеокамере. Из стенок желудка формируется манжета, которой обматывают нижнюю часть пищевода и фиксируют с помощью швов. Таким образом объединяются нижняя часть пищевода и для закрепления его местоположения верхняя часть желудка, а манжета мешает прохождению через диафрагму. При необходимости прямо во время операции грыжевое пищеводное отверстие может быть сужено.
По окончании операции обычно пациент находится в стационаре под наблюдением врача еще в течение 2-5 дней для выполнения послеоперационных мероприятий. При возникновении признаков осложнений осуществляется соответствующая терапия.
Для оценки результатов операции через 3-6 месяцев после ее выполнения рекомендуется пройти обследование с помощью гастроскопии или рентгенографии.
Лечение
В терапии лечения изначально задействованы консервативные способы, и только в том случае, если они не приведут к необходимому результату, осуществляется хирургическая операция. Метод консервативной терапии основан на препаратах, которые снижают кислотность желудка и желудочную секрецию. Кроме всего вышеперечисленного, назначаются средства, которые защищают слизистую пищевода. Также назначается дополнительное питание, принципы которого должны строго соблюдаться. Относительно хирургической операции, то она включает в себя удаление грыжи пищевода.
С целью диагностирования и назначения правильного метода лечения, стоит обратиться к гастроэнтерологу или к хирургу.
Предрасполагающие факторы
 Лишний вес и гиподинамия – один из факторов чрезмерного расслабления пищеводных сфинктеров. Нормализация веса лежит в основе успешного лечения многих гастроэнтерологических патологий
Лишний вес и гиподинамия – один из факторов чрезмерного расслабления пищеводных сфинктеров. Нормализация веса лежит в основе успешного лечения многих гастроэнтерологических патологий
Смещение верхних отделов пищеварительной системы имеет множество прямых и косвенных причин. Основными причинами развития заболевания считаются следующие состояния:
- Наследственный фактор. Слабость соединительно-мышечной ткани нередко формируется на уровне генетики. Нередко грыжа пищевода и желудка сочетаны с пахово-мошоночной или пупочной грыжей.
- Слабость мышц и связок диафрагмы, пищевода. Здесь большую роль играет малоподвижный образ жизни, снижение функциональности всей пищеварительной системы, а также естественное старение организма.
- Нарушение внутрибрюшного давления. Состояние расширяет отверстие диафрагмы, способствует смещению части пищевода или всего органа.
Последний фактор играет ключевое значение в формировании пищеводной грыжи. Повышение внутрибрюшного давления возможно по нескольким причинам:
- постоянные вздутия живота, метеоризм, приступы диспепсии;
- период беременности, особенно II или III триместры;
- появление свободной жидкости в брюшине на фоне цирроза, раковых опухолях, сердечной недостаточности;
- хронический кашель;
- частая рвота в ответ на различные раздражители;
- переедание, алкоголизм;
- длительное медикаментозное лечение;
- серьезная физическая нагрузка при ослабленном диафрагмальном аппарате;
- ожирение.
Смещение пищевода происходит либо по причине нарушения моторики гладкой мускулатуры, либо укорочения пищевода на фоне фиброзных изменений ткани.
Грыжа пищевода не относится к самостоятельным заболеваниям. Обычно патология становится следствием различных заболеваний пищеварительной системы, осложнением некоторых хронических состояний.






























