Формы остеохондроза
От вариантов развития болезни будут зависеть диагностика и лечение. Клиническая картина отличается по степени проявления и зачастую настолько не выражена, что поставить верный диагноз сложно.
Кенига
Разрушение хрящевых поверхностей суставов с отделением разрушенного участка хряща и его смещением в суставную полость.
Особенности данной формы:
- Болеют чаще лица молодого возраста (15–30).
- Чаще болеют мужчины.
Болезнь Кенига чаще встречается у мужчин
Существует несколько стадий развития:
- На первой – клинические проявления практически отсутствуют (иногда незначительная боль). Инструментальные методы не показывают никаких изменений в тканях.
- На второй – боль в суставе и воспаление суставной капсулы с образованием жидкости (синовит) в полости сустава. Инструментально – слабые признаки разрушения костного вещества.
- На третьей – блокада сустава за счёт практически полного отделения участка хряща и вклинивание в полость сустава. На снимках видно инородное тело в полости сустава (тень).
- На четвёртой – полное отделение хрящевого участка и его омертвление. Блокада в суставе снимается, и болезнь из острой фазы переходит в хроническую (боль постоянная, персистирующая). На снимках обособленное инородное тело в суставе.
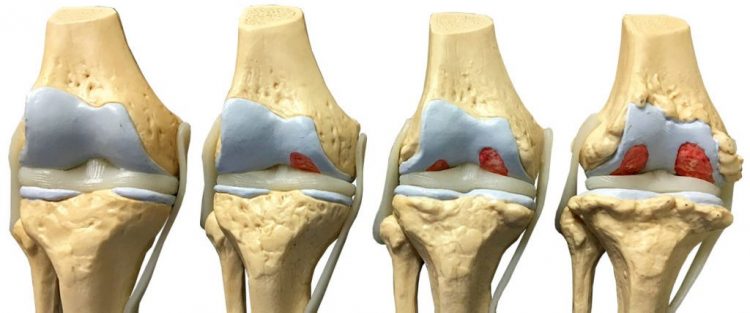
Как поражается сустав на каждой стадии заболевания
Лечение зачастую оперативное. Это связано с поздней диагностикой патологии.
Ларсона Юханссона
Форма остеохондропатии, связанная с окостенением надколенника. Заболевание затрагивает и окружающую соединительную ткань и провоцирует сильную болезненность при движении. Частота встречаемости 1:10000.
Особенности проявления:
- заболевание довольно редкое и сложное в диагностике;
- частые развитие гидрартроза (скопление жидкости неинфекционной природы в полости сустава);
- выраженное нарушение двигательной активности.
Форма остеохондропатии с окостенением наколенника встречается очень редко
Может возникнуть в любом возрасте. Прогноз относительно благоприятный.
Осгуда Шлаттера
Один из вариантов остеохондропатий, связанный с разрастанием бугристости большеберцовой кости. Это болезнь детского возраста (до 18 типичные проявления).
Зависимости от пола нет. Предположительный фактор риска — это профессиональные занятия спортом (особенно футбол, баскетбол, хоккей).
На бугристости кости крепятся связки четырёхглавой мышцы бедра (одной из головок). При усиленном росте — особенно в подростковом периоде — может возникнуть перелом или трещина и по факту заживления — разрастание бугристости кости.
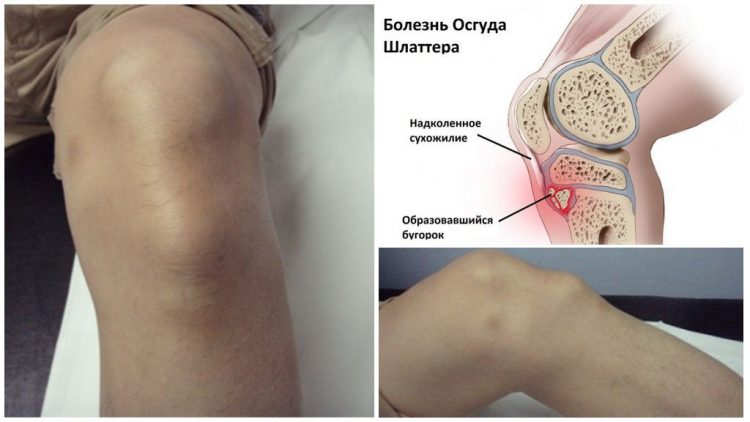
Заболевание Осгуда Шлаттера чаще всего встречается в детском или юношеском возрасте
Особенности заболевания:
- Может возникнуть как при наличии травмы в анамнезе, так и на фоне абсолютного здоровья.
- Внешних проявлений нет. При пальпации резкая боль и припухлость в области бугристости большеберцовой кости. Боль усиливается при резком сгибании или разгибании.
- Процесс ограничен. Перехода на другие области не происходит.
- Поражение чаще одностороннее.
- Значительная длительность заболевания с периодами обострения и ремиссии.
Деформирующий
Это форма связана с выраженным дистрофическим изменением сустава и как следствие деформацией суставов. Не все формы остеохондроза приводят к деформации. В классическом варианте при своевременном лечении деформации не происходит.
Особенности заболевания:
- Постепенное и длительное прогрессирование (до 3 месяцев).
- Боль не резко выражена в отличие от других форм болезни.
- Характерна боль старта, то есть усиление боли при нагрузке после длительного сидения на месте.
- Изменение формы конечностей при запущенном течении заболевания (Х-образная, О-образная).
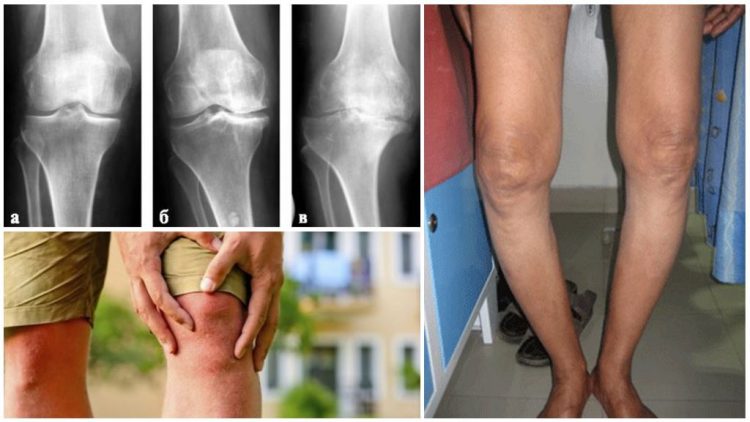
Деформирующий остеохондроз при своевременном лечении развиваться не будет
Прогноз благоприятный. Лечение преимущественно консервативное (хирургическая помощь в редких случаях).
Консервативное лечение
Здесь есть широкий спектр возможностей — в зависимости от того, какой механизм воздействия на колени использовать:
- НПВП, то есть нестероидные противовоспалительные препараты, будут полезны в случае появления болевых симптомов. Можно использовать их в виде пероральных препаратов, гелей или кремов для местного применения, а также в виде внутримышечных инъекций. Последние отпускаются только по рецепту врача.
- Лекарства, поддерживающие регенерацию суставного хряща — они могут остановить прогрессирование дегенерации хряща, но, к сожалению, они не отменят существующие изменения. Здесь можно упомянуть препараты, содержащие глюкозамин, хондроитинсульфат или коллаген II типа. Эти вещества входят в состав хряща, защищают его от разрушения и отвечают за его правильное питание.
- Вязкие добавки — этот метод включает инъекцию гиалуроновой кислоты прямо в сустав. Это улучшает качество и состав синовиальной жидкости — увеличивает ее вязкость и эластичность. Суставы восстанавливают адекватное питание и гидратацию и, следовательно, адекватное скольжение и амортизацию во время движения.
- Реабилитация — дает очень хорошие результаты с небольшими изменениями. С помощью соответствующих упражнений или физиотерапии (например, лазера, токов, ультразвука) можно получить фантастические результаты. Колени восстанавливают адекватную подвижность, уменьшается их воспаление и улучшается кровообращение.
Лечение
В первую очередь, начинается с пересмотра ежедневного рациона, в который нужно включить продукты богатые витаминами и кальцием. Следующим этапом, необходимо устранить воспаление и боль. Для этого специалист назначает прием Вольтарена или Диклофенака.
Как только болевой синдром, воспаление и отечность снижают свою активность, необходимо переходить ко второй стадии лечения – регенерации хрящевой ткани. Она может быть запущена посредством активного применения такого хондропротектора как Структум.
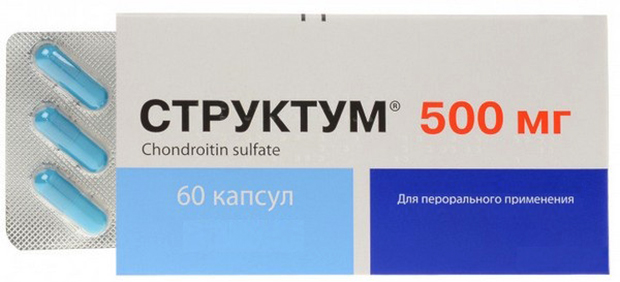
Прием хондропротекторов может длиться более года. Первые 4-6 месяцев дозировка должна соответствовать инструкции и имеющемуся недугу. Вторая половина реабилитационного периода требует уменьшения дозировки, исходя из полученного результата. Корректировку выполняет врач.
Физиопроцедуры также являются важной частью восстановительного процесса. Это физические упражнения, интенсивность которых возрастает по мере успехов терапевтического лечения
Лучше всего, если комплекс упражнений будет подобран исключительно под потребности пациента.
Что касается использования в лечении пчелиного яда и прополиса, лучше всего обговорить такой метод нетрадиционного лечения непосредственно с врачом.
Причины остеохондроза
Причины, вызывающие остеохондроз, достаточно разнообразны.
Во-первых, с возрастом эластичность межпозвоночных дисков постепенно утрачивается. Это означает, что наша спина требует особого внимания. Длительное пребывание в положении, вызывающем перекос позвоночника, может вызвать необратимые изменения. Следует избегать сидения в несимметричной позе, бороться с привычкой лежать только на одном каком-то боку, переносить груз (например, сумку) только в одной руке.
Малоподвижный образ жизни губительно сказывается на здоровье позвоночника. Необходимо двигаться, однако при этом физические нагрузки должны быть умеренными. Следует давать позвоночнику возможность восстановиться после нагрузки, а также желательно избегать травм, которые также приводят к развитию патологий позвоночника.
Вторая группа причин связана с нарушением обмена веществ и неправильным питанием. Пища, богатая углеводами и жирами, насыщает организм калориями, которые нам, при нашей сидячей городской жизни, часто просто негде потратить; в результате энергия откладывается в виде жировой ткани, создавая избыточный вес. Ожирение – это повышенная нагрузка на позвоночник, которая приводит к развитию остеохондроза. К тому же, подобная диета обычно содержит недостаточное количество микроэлементов (кальция, калия, фосфора, магния, марганца и других), которые так необходимы для укрепления костной ткани. Причиной избыточного веса часто являются и эндокринные заболевания. При этом нарушение энергетического, водного или минерального обмена также способно негативно сказаться на тканях, участвующих в строении позвоночника.
Факторами, способствующими развитию остеохондроза, могут быть:
- плоскостопие;
- гормональные изменения;
- инфекционные заболевания;
- нарушения местного кровообращения,
а также некоторые другие факторы.
Восстановительные методики
 Лечение остеохондропатии колен предполагает применение как консервативных, так и хирургических способов.
Лечение остеохондропатии колен предполагает применение как консервативных, так и хирургических способов.
Для реабилитации детей и подростков рекомендуется применение медикаментов и противовоспалительных мазей. Они помогут устранить воспаление и дискомфорт в колене. Так как процессы роста тканей все еще активны, заживление дефекта быстро даст положительный результат и получится остановить прогрессирование остеохондроза.
Уровень повседневной активности можно сохранить, иммобилизация при данной патологии колен не требуется. Если врач решает, что необходимо уменьшить нагрузку на ногу, то рекомендуется использовать костыли в течение 3-6 недель. Кроме того, в лечение остеохондроза включают специальные физические упражнения и комплекс физиопроцедур.
Упражнения для восстановления подвижности при остеохондрозе:
Лягте на пол лицом вниз, ноги прямые, руки вдоль тела. Необходимо поднять ногу, не сгибая в колене, на 15 см от поверхности и продержаться в таком положении 30 сек. Повторить с другой ногой.
Сядьте на стол или другую опору и совершайте движения нижними конечностями. Амплитуда умеренная. Время на выполнения упражнения при остеохондрозе — 2-5 минут.
Исходное положение как в предыдущем пункте. Ногу поднимаем до образования прямого угла с телом и задерживаемся на 3 сек. Стопы должны быть строго перпендикулярны голени
Важно чувствовать напряжение в мышцах. Повторить по 5 раз для каждой ноги.
Велосипед
Лежа на спине на полу, имитировать кручение педалей.
Это лишь часть полезных гимнастических тренировок для разработки колена. Полный комплекс упражнений при остеохондрозе должен составить лечащий врач.
Если консервативные методики неэффективны, даже легкие упражнения из лечебной физкультуры вызывают сильный дискомфорт и ломоту, болезнь продолжает прогрессировать — применяется хирургическое лечение. Вмешательство не проводится на детях и подростках, так как для них дегенеративный процесс обратим.
- Симптомы остеохондроза шеи и своевременное лечение
- Методы лечения остеохондроза грудной клетки
Во время операции осуществляется фиксация фрагментов коленного хряща различными способами. Часто для этой цели применяются канюлированные винты Герберта. Может быть проведена имплантация культуры собственных хондроцитов, аутотрансплантация костно-хрящевых стержней и мозаичная артропластика.
Симптомы
Тяжесть после ходьбы — признак остеохондроза
На начальных стадиях остеохондроза возникают болевые ощущения в зоне поясницы. Постепенно их интенсивность нарастает и приводит к проявлению корешкового синдрома, при котором боли из пораженной области позвоночника распространяются на ягодицы и ноги (в основном на бедро и голень). Нередко в нижних конечностях возникает также слабость.
Болевые ощущения носят различный характер. Часто они имитируют другие патологии нервной и сосудистой систем ног. Нередко боль и слабость приводят к изменению походки (она становится шаткой) и заставляют человека останавливаться при ходьбе: развивается так называемая псевдоперемежающаяся хромота. Ее клиническая картина напоминает эндартериит сосудов нижних конечностей. В этих случаях для уточнения диагноза «остеохондроз» необходимо проведение доплеровского ультразвукового исследования сосудов нижних конечностей, посредством которого можно выявить наличие спазма и нарушения кровообращения. При прогрессировании остеохондроза и формировании межпозвонковых грыж может развиться синдром икроножной мышцы, связанный с возбуждением спинальных структур. Для него характерно возникновение резких болей в ногах (точнее – в икроножных мышцах) во время ходьбы. Могут проявляться также тонические судороги. Боли бывают тянущими, ноющими, напоминают болевые ощущения, возникающие при хронической форме венозной недостаточности. Отличия болей в ногах при остеохондрозе от данного заболевания заключаются в:
- отсутствии отеков;
- отсутствии расширенных вен, которые при пальпации напоминают плотный жгут;
- периодическом возникновении слабости в ногах.
В случае поражения остеохондрозом корешка L III могут возникать зябкость в области голени и стопы, а также похолодание. При появлении этих симптомов необходима дифференциальная диагностика с заболеваниями различной этиологии, приводящими к спазму артерий нижних конечностей. Боли в ногах могут имитировать симптомы диабетической периферической полиневропатии. Это заболевание часто сопровождается:
- болезненностью в области стоп;
- значительным ослаблением рефлексов;
- парестезиями;
- снижением чувствительности (вибрационной и болевой) вплоть до ее полной потери.
В случае остеохондроза боли, как правило, распространяются на одну ногу, которая иннервируется ущемленным корешком. Также возможно появление слабости в ногах. При диабетической полиневропатии поражаются обе нижние, а в некоторых случаях – и верхние конечности.
Из-за остеохондроза может развиться атрофия мышц
Не хватает витаминов
Стать толчком для появления ОКС может авитаминоз и то, что необходимых минералов катастрофически не хватает. Этот дефицит исследуется только благодаря биохимическим лабораторным исследования крови. Если доктор подтвердит его, то пациенту пропишут целый комплекс специальных витаминных добавок, что оперативно устранят такие пробелы. Запас Ca пополниться и прописанным планом питания, курс лечения составляет диетолог.

Во время диеты человек употребляет исключительно свежие овощи, а также продукты, богатые на белки. Клетчатка поможет Ca, Fe, а также остальным элементам и витаминам, полностью усваиваться на момент поступления в организм. Огурец, морковку, помидору, а также капусту стоит включить в ежедневный рацион всем страдающим на ОКС. Овощи зеленого цвета также положительно влияют на течение заболевания, они очищают организм от зашлакованности и токсического воздействия. Продукты, богатые на казеин, обогатят тело Ca, Fe. Особенно если принимать сыр и творог.

Рыбные и другие и морские деликатесы – желаемая пища больных ОКС. Ее можно употреблять только вареной или печеной. Протеин и Ca, содержащиеся в этой еде, положительно влияют на восстановление хрящевых и соединительных тканей.
Необходимо полностью исключить алкогольные напитки. Особенно если пациенту прописано принимать действенные психотропные препараты, уменьшающие боль. Напиток с повышенным градусом не может сочетаться с принимаемым фармакологическими препаратами, поэтому тем, кто серьезно задумал избавиться от ОКС, стоит в полной мере исключить напитки с повышенным градусом.
Остеохондроз колена лечение народными рецептами
Лечить деформацию коленного сустава можно разными способами, некоторые люди предпочитают народные. Такие методы терапии остеохондроза, как правило, активизируют приток крови к воспаленной области и запускают процесс регенерации хрящевой ткани.
- Смешать в стеклянной посуде спирт и йод в равном соотношении. Раствор поместить в теплое место на 1 сутки. Проводить ежедневно втирания в колено, пока симптомы остеохондроза не отступят.
- Тампон, смоченный в урине, прикладывать в виде компресса на больную часть. Замотать пищевой пленкой, перевязать.
- 1 ч.л. скипидара, желток куриного яйца и 10 мл. уксуса яблочного взбить до однородного состояния. Мазь втирать ежедневно, обработанный участок замотать шерстяной тканью.
Подобные методы можно совмещать с медикаментозным лечением остеохондроза
Важно проводить манипуляции регулярно до исчезновения симптомов. При лечении колен народными методами убедитесь в отсутствии аллергии на компоненты
Обязательно проконсультируйтесь с доктором прежде чем подбирать метод терапии остеохондроза.
Статья проверена редакцией
Причины возникновения
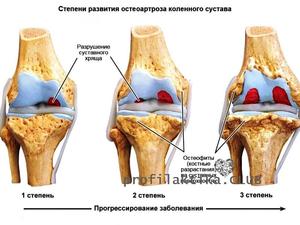 При этой болезни происходят дегенеративно-дистрофические изменения, которые способствуют нарушениям нормальной деятельности сустава. Дегенерация — это разрушение хрящей, а дистрофия — нарушение правильного обмена веществ в колене.
При этой болезни происходят дегенеративно-дистрофические изменения, которые способствуют нарушениям нормальной деятельности сустава. Дегенерация — это разрушение хрящей, а дистрофия — нарушение правильного обмена веществ в колене.
Верх всего коленного сустава покрыт гиалиновым хрящом. Он уменьшает трение костей, выступает в роли амортизатора. При остеохондрозе хрящи становятся неровными. Появляется трение внутри суставов. Из-за увеличивающейся нагрузки на кость нарушается их конфигурация, ограничивается их подвижность.
Начинаясь с изменения хряща, который специалисты называют хондрозом, дистрофический процесс ведет к снижению его амортизационной функции.
Медики называют различные причины, провоцирующие это заболевание:
- Воспалительный процесс;
- Износ хрящей:
- Недостаточное кровоснабжение сустава из-за проблем с сосудами;
- Травмы;
- Нарушение обмена веществ;
- Избыточный вес;
- Плоскостопие;
- Слишком большая нагрузка на суставы;
- Наследственность.
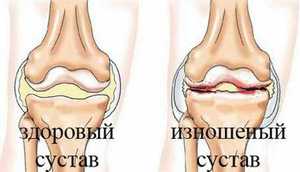 Существенным фактором, влияющим на возникновение в колене остеохондроза, выступает возраст. Статистика показывает, что эта болезнь после 60 лет обнаруживается почти у 85% людей. Хрящи стареют, суставы теряют способность восстанавливаться.
Существенным фактором, влияющим на возникновение в колене остеохондроза, выступает возраст. Статистика показывает, что эта болезнь после 60 лет обнаруживается почти у 85% людей. Хрящи стареют, суставы теряют способность восстанавливаться.
Но, утверждают специалисты, все это — факторы риска возникновения остеохондроза. А однозначная причина появления этой болезни пока не установлена.
Методы лечения
Лечение остеохондроза суставов может проводиться двумя способами: консервативным путем или с применением хирургических методик. Операция требуется в случае запущенного заболевания, начальные формы в большинстве случаев удается устранить без радикального вмешательства.
Инструкция по лечению ювенильного остеохондроза также предусматривает использование консервативных методик. Это возможно благодаря наличию открытых зон роста. Возможно обойтись без оперативного вмешательства и спустя полгода-год после их закрытия.
Консервативная терапия
Для успешного устранения патологии на 1 — 2 стадии назначается комплексная консервативная терапия. Для предотвращения дальнейшего разрушения хряща необходимо временное ограничение физической нагрузки. Например, если проводится лечение остеохондроза тазобедренного сустава, рекомендуется использовать костыли для облегчения передвижения.
Для восстановления нормального питания тканей, снятия болевых ощущений и запуска регенеративных процессов, применяется комбинация таких методик консервативной терапии:
- Прием медикаментов. Назначаются противовоспалительные средства нестероидной и гормональной группы, обезболивающие блокады, витамины и хондропротекторы, стимуляторы кровообращения. Они помогают бороться с симптомами и способствуют запуску регенеративных процессов.
- Физиотерапия. Аппаратные процедуры (электрофорез, магнитотерапия, озонокерит и т. д.) усиливают действие используемых лекарственных препаратов, облегчают проявление симптомов заболевания и стимулируют трофику тканей.
- Мануальное воздействие. При отсутствии воспаления и обширных очагов некроза полезным будет массаж проблемной области. Подобные процедуры лучше доверить профессионалам, так как самостоятельное проведение массажа может лишь усугубить проблему.
- Нетрадиционная медицина. Для дополнения основной терапии используются различные нетрадиционные техники: гирудотерапия, апитерапия, грязелечение, иглоукалывание и т. д.
- ЛФК. Двигательная активность по специальным программам положительно сказывается на состоянии всего опорно-двигательного аппарата. Если проводится лечение остеохондроза плечевого сустава, прорабатывается верхняя часть тела, для суставов ног подбираются специальные упражнения.
Хирургическое вмешательство
При прогрессировании заболевания и развитии осложнений лечение остеохондроза плечевого сустава или других видов сочленений возможно только с использованием хирургических методик.
Самыми распространенными вариантами операций являются:
- высверливание очагов патологии с использованием артроскопа при условии сохранения фиксации хрящевого фрагмента и отсутствии воспалительного процесса;
- артропластика мозаичного типа;
- фиксация полуподвижного фрагмента;
- аутотрансплантация хряща;
- имплантация собственных хондроцитов пациента.
У пациентов молодого возраста шансы на благоприятный результат гораздо выше, нежели у зрелых и пожилых людей.
Лечение
Вариантов терапии рассматриваемой болезни много
Помимо использования медпрепаратов, физиотерапевтических процедур, средств народной терапии, витаминных комплексов, важно следить за образом жизни. Врачи отмечают, что при поражении сочленения колена, важно исключить лишние нагрузки на соединение, следить за рационом, снизить вес (при необходимости), выполнять назначенные упражнения при остеохондрозе коленного сустава
Иногда единственным выходом считается лечение патологии хирургическим путем.
Цель лечения
Главная цель лечения предполагает сохранение проф. деятельности, способность пациента вести полноценную жизнь. Для этого необходимо приостановить патологические изменения хрящей сочленения, субхондральной кости
Также важно остановить воспаление, понизить силу болезненного синдрома
Специалисты
Специалисты рассматривают остеохондроз, как хроническую болезнь. Вылечить остеохондроз коленного сустава невозможно
Они акцентируют внимание на том, что пациент должен научиться правильно, жить с этой патологией. Ему необходимо улучшить физическую активность, эмоциональный настрой
Медикаментозное
Медикаментозная терапия предполагает применение ряда медпрепаратов для лечения рассматриваемой болезни. Обычно курс включает следующие лекарства:
Медпрепараты с противовоспалительным эффектом(НПВС, глюкокортикостероиды). Их назначают внутрисуставно.
Медпрепараты базисной терапии, которая считается более длительной. Их используют для замедления прогрессирования болезни. С их помощью укрепляется ткань хрящей. Лечебный эффект от медпрепаратов указанной группы проявляется постепенно, по прошествии недель, месяцев.
Местное введение кортикостероидов (внутрь соединения). Обычно используют Дипроспан, Кеналог, Целестон, Флостерон, Гидрокортизон. Это необходимо для оказания противовоспалительного эффекта
При введении медпрепаратов внутрь сочленения важно соблюдать сроки, периодичность инъекций внутрь одного сустава. В год допускается не больше 4-х инъекций
Когда второе введение лекарства внутрисуставно не приносит облегчения, существенного улучшения, уколы отменяют. После того, как сделают укол необходимо обеспечить конечности покой на 2 часа. Также важно на протяжении определенного периода не нагружать соединение. Эффект от инъекций кортикостероидов длится несколько дней или месяцев. Это зависит от особенностей организма, патологии.
Хондропротекторы. Главный акцент врачи делают на использовании медпрепаратов, способствующих улучшению обмена внутри клеток хрящей, повышают устойчивость хрящей к влиянию веществ, провоцирующих их повреждение. Медпрепараты для защиты хрящей требуют длительного применения курсами. Длительность терапии около 6 мес. за год. Чаще всего из этой группы используют следующие медпрепараты: Дона, Артра, Терафлекс, Структум, Хондролон, Хондроитин АКОС, Эльбона,
«Протезы синовиальной жидкости». Инъекции гиалуроновой кислоты. Медпрепараты из этой группы начали использовать в терапии остеохондрозов крупных соединений. Это средство улучшает смазку поверхностей соединения, улучшает питание тканей хряща, понижает болевой синдром. Применяют препараты лишь в терапии гонартроза, коксартроза. Из медпрепаратов гиалуроновой кислоты используют: Остенил, Синвиск, Дьюралан, Ферматрон, Гиастат.
Медпрепараты, способствующие улучшению микроциркуляции (например, Пентоксифиллин). Такой метод улучшает доставку питательных веществ к тканям хряща.
Мази при остеохондрозе коленного сустава. Чтобы уменьшить боль колена используют разные мази. Они существенно улучшают качество жизни, снимают симптомы болезни. Согревающие мази необходимы для улучшения кровообращения сочленения (Эспол, Гевкамен, Меновазин, Никофлекс-крем).
Чтобы уменьшить симптомы синовита, который сопровождает остеохондроз, используют крема с нестероидными противовоспалительными веществами (Бутадионовая, Индометациновая мази, Вольтарен-гель, Долгит, Фастум). Но действие мазей не настолько эффективно, как инъекции. Всего лишь 5 – 7% действующего вещества проникает через эпителий.
Компрессы. Эффект от этих средств больше, чем от мазей. Их выполняют со следующими медпрепаратами: Бишофит, Димексид, Медицинская желчь.
Диагностические мероприятия
Чтобы поставить диагноз остеохондроза колена врачу необходимо изучить все жалобы пациента, провести ортопедическое обследование
Врачу важно уточнить моменты, при которых болезненность сочленения усиливается. Также он может поинтересоваться, когда боли проходят, стихают
Он уточняет наличие болезней сочленений у старших родственников пациента.
Чтобы назначили лечение, необходимо обратиться к хирургу-ортопеду. Специалист направит пациента на ряд дополнительных исследований. Среди них:
- УЗИ.
- Рентген. Указанный метод помогает определить степень поражения тканей, размер щели сочленения, наличие остеофитов. С помощью рентгена обнаруживаются такие состояния: неправильная ось кости, заострение межмыщелкового возвышения.
- МРТ. Указанная методика исследования назначается в случаях, когда вышеуказанные методы неспособны отразить точную причину болей, возникающих в сочленении.
- Анализ крови. Его проводят с целью исключения ряда других патологий (болезнь Лайма, ревматоидные поражения).
https://youtube.com/watch?v=drP49rtPZ9o




























