Методы диагностики
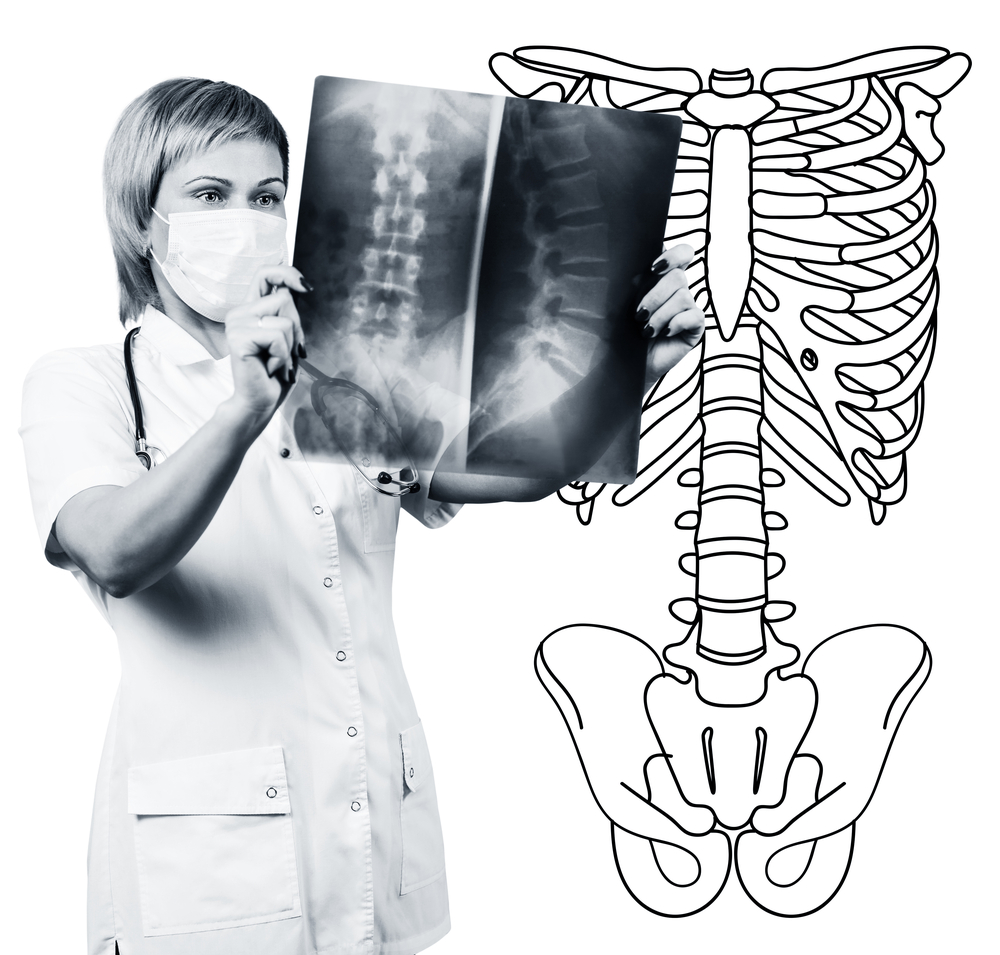
Диагностика остеохондроза поясничного отдела позвоночника основывается на клинических данных и
данных дополнительных методов исследования. Ключевая роль принадлежит таким методам, как:
- рентгенография поясничного отдела позвоночника;
- компьютерная томография поясничного отдела позвоночника;
- магнитно-резонансная томография поясничного отдела позвоночника.
Рентгенографию поясничного позвоночника обязательно выполняют в 2-х взаимно перпендикулярных проекциях – прямой задней и боковой. Такие снимки позволяют увидеть форму, контуры и структуру тел позвонков, высоту и форму межпозвоночных дисков, аномалии строения позвоночника, естественные изгибы. Для отображения межпозвоночных суставов и межпозвоночных отверстий производят рентгенограммы в косых проекциях. Для выявления патологической подвижности отдельных поясничных сегментов (что является признаком остеохондроза) рентгенографию выполняют в условиях функциональных проб, то есть в положении сгибания и разгибания позвоночника. В норме хорошо видно изменение высоты межпозвоночных дисков в передних или задних отделах в соответствии с направлением наклоном тела, при остеохондрозе из-за функционального блока одного из сегментов высота диска не меняется ни при сгибании, ни при разгибании. При патологической подвижности определяется смещение позвонков вперед или назад. К основным рентгенологическим признакам остеохондроза относят сужение межпозвоночной щели, патологическую подвижность и смещение тел позвонков, отложение солей в ткани диска (обызвествление), образование краевых разрастаний тел позвонков, уплотнение позвонка на границе с пораженным диском (субхондральный склероз). Рентгенография поясничного отдела позвоночника является рутинным методом исследования, который постепенно утрачивает свою значимость на фоне активного внедрения новых и более информативных методов исследования (КТ и МРТ). Рентгенографию поясничного отдела сегодня используют в качестве скринингового метода диагностики.
КТ поясничного отдела позвоночника проводится также с использованием рентгеновского излучения, но лучевая нагрузка на организм значительно меньше, чем при рентгенографии. Исследование проводится лежа на столе специального прибора – компьютерного томографа, оно абсолютно безболезненное. Полученные снимки обрабатываются с помощью компьютера и позволяют увидеть значительно больше структур, чем при рентгенографии позвоночника.
МРТ — метод, при котором для создания изображений используется электромагнитное излучение. Исследование также проводится в положении лежа на столе, который заезжает в камеру томографа. МРТ безвредно и безболезненно.
КТ или МРТ поясничного отдела позвоночника позволяют увидеть все структуры позвоночника, тщательно рассмотреть межпозвоночные диски (причем и студенистое ядро, и фиброзное кольцо) и межпозвоночные отверстия, содержимое позвоночного канала. Даже незначительное выпячивание межпозвоночного диска не останется незамеченным. Эти методы (особенно МРТ) позволяют определить направление грыжи диска при ее наличии, степень сдавления нервных корешков, спинного мозга. Таким образом, эти методы исследования значительно более информативны в диагностике остеохондроза поясничного отдела позвоночника, чем рентгенография
К тому же они позволяют диагностировать не только остеохондроз, но и другие заболевания (опухоли, нарушения кровообращения в спинном мозге, абсцессы, врожденные дефекты строения позвоночника и спинного мозга), что важно при проведении дифференциальной диагностики причин боли в спине
Остеохондроз поясничного отдела позвоночника – заболевание, которое наиболее часто становится причиной болей в спине. Представляет собой, по сути, разрушение межпозвоночных дисков. Из-за остеохондроза поясничного отдела позвоночника человек часто утрачивает трудоспособность, поскольку, кроме болей, болезнь может приводить к нарушению подвижности позвоночника, невозможности сидеть, стоять и ходить. Симптомы этого заболевания неспецифичны и требуют проведения дополнительных методов исследования для точного подтверждения диагноза. Наиболее информативным и безопасным из современных методов диагностики остеохондроза является МРТ позвоночника.
Видео на тему «Остеохондроз позвоночника: симптомы, диагностика и лечение»:
Симптомы остеохондроза
 Остеохондроз — лечение в АО Семейный доктор
Остеохондроз — лечение в АО Семейный доктор
- тупые болезненные ощущения в спине (в области пораженного участка позвоночника);
- ощущения тяжести в области спины, постоянного напряжения спинных мышц;
- онемения мышц, появления «мурашек». В таких случаях обычно говорят, что «спина затекла»;
- хруста при поворотах тела и шеи;
- головной боли, головокружений, шума в ушах (типично при шейном остеохондрозе);
- ноющие боли в области груди (типично при грудном остеохондрозе).
При первом появлении подобных симптомов желательно пройти обследование у врача-невролога.
Дальнейшее развитие болезни проявляется в симптомах, несущих значительный дискомфорт:
Боли в спине
Наблюдаются сильные боли в области спины (по ходу позвоночника). Боль может иррадиировать в конечности.
Онемение пальцев
Типичным проявлением остеохондроза является онемение пальцев рук и ног.
Ограничение двигательной активности
Даже при минимальной физической нагрузке боль усиливается (например, в результате тряски и толчков при поездке в транспорте). Боль приводит к значительным ограничениям подвижности и двигательной активности.
Профилактика
Для профилактики поясничного остеохондроза нужно, прежде всего, следить за индексом массы тела, не допускать избыточного веса. Следует избегать сидячего, малоподвижного образа жизни.
Питание должно быть полноценным и содержать достаточное количество белков, а также аминокислот, необходимых для синтеза коллагена.
Хорошие средства профилактики поясничного остеохондроза — упражнения лечебной физкультуры (ЛФК), пешие прогулки, плаванье.
Для профилактики обострений остеохондроза следует держать поясницу в тепле, не допускать переохлаждения на холоде или сквозняке.
Важно!
Если вы сидите, то делать это нужно правильно. Угол между торсом и бедрами должен составлять более 90 градусов. Иными словами, сидеть нужно слегка откинувшись назад или слегка опустив бедра. Мнение о том, что сидеть нужно с вертикально выпрямленной спиной неверно. При таком положении нагрузка на внешнюю часть межпозвоночных дисков в пояснице возрастает в 7 — 10 раз.
Частые вопросы
Как лечить поясницу в домашних условиях?
Из средств народной медицины при поясничном остеохондрозе чаще всего применяются согревающие компрессы, горячие ванны, лечебные пластыри. С помощью тепла можно расслабить мышечное напряжение и тем самым снизить давление на защемленные нервы. Кроме того, тепло усиливает местное кровообращение. Эти средства имеют симптоматический характер и не могут заменить полноценное лечение, поскольку проведение сеансов иглоукалывания, точечного массажа, моксотерапиии требует врачебной квалификации.
Что лучше оперировать или лечить остеохондроз?
Лечение лучше операции всегда, когда оно возможно. Дело в том, что операция не устраняет причины развития остеохондроза и его осложнений. Поэтому в 10 — 15% после дискэктомии возникают рецидивы грыжи в соседних сегментах поясничного отдела. Кроме того, операция опасна осложнениями, связанными с повреждением нервов. Одно из самых частых осложнений — парез стопы («шлепающая походка»).
Поясничный остеохондроз — это болезнь или неизбежное возрастное явление?
Неизбежных возрастных болезней не существует. Если нет причин, факторов развития остеохондроза, он сам собой не возникнет ни в каком возрасте. Распространенность заболевания вовсе не означает его неизбежность. Как показывает опыт клиники «Тибет», поясничный остеохондроз вполне поддается лечению, его развитие можно обратить вспять и вернуть человека к нормальной жизни.
Список использованной литературы:
- Епифанов В. А. Остеохондроз позвоночника (диагностика, лечение, профилактика). — М.: МЕДпресс-информ, 2004.
- Луцик А. А. Дегенеративно-дистрофические заболевания позвоночника. — Новосибирск: Наука, 2012.
- Вейн A. M., Власов Н. A. Патогенез вегетативных нарушений при остеохондрозе позвоночника. Проблемы патологии позвоночника. — М., 2012.
- Веселовский В. П. Практическая вертеброневрология и мануальная терапия. — Рига, 2011.
- Девятова М. В. Лечебная физическая культура при остеохондрозе позвоночника и заболеваниях периферической нервной системы. — Ленинград: Медицина, 1983.
- Жарков Ж. Я. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей. — М.: Медицина, 2014.
- Девятова М. В. Лечебная гимнастика при поясничном остеохондрозе. —СПб.: Союз, 2001.
- Верес А. И. Профилактическое лечение неврологических проявлений поясничного остеохондроза. — Барановичи, 2003.
- Каменев Ю. Ф. Боль в пояснице при остеохондрозе позвоночника. — Петрозаводск: ИнтелТек, 2004.
- Шмидт И. Р. Остеохондроз позвоночника: Этиология и профилактика. — Новосибирск: Наука, 1992.
Какой врач лечит?
При появлении болей в пояснице обращаться необходимо к ортопеду и неврологу. На осмотре оценивается неврологическое состояние пациента, проверяется, как позвоночник выполняет свои функции. Также врачи оценивают состояние спинных и ягодичных мышц.
Опытным специалистам одного осмотра достаточно для установки предварительного диагноза. Но для его подтверждения больного направляют на аппаратную диагностику.
Методы диагностики
Наиболее простым и доступным методом выявления остеохондроза считается рентгенография. Но для получения более точной картины назначают компьютерную либо магнитно-резонансную томографию.
МРТ дает возможность рассмотреть состояние позвоночника максимально точно. Ведь при проведении процедуры делаются послойные снимки проблемной области.
Начальные признаки остеохондроза крестцового отдела
Принято считать, что остеохондроз вызывает сильные и постоянные боли, а также заметную скованность движения. Однако в начале заболевания боли может не быть вообще, при этом клинические проявления уже можно заметить. Чаще всего неприятные ощущения локализуются в области крестца. Это могут быть чувство сдавливания, небольшое покалывание, ощущение жжения или холода в пораженной области.
Первые клинические признаки болезни – это дискомфорт или ощущение тяжести, напряженности в области поясницы, ягодиц и крестца. Боль может появляться эпизодически при воздействии некоторых факторов:
- сильной усталости, недосыпа;
- физической нагрузки;
- переохлаждения;
- длительного нахождения в одной позе.
Человек, испытывающий боль на первой стадии остеохондроза, склонен списывать неприятные ощущения на внешние причины: «неудачно повернулся», «долго сидел», «продуло». Вследствие игнорирования первых симптомов заболевание продолжает развиваться.
Важно! Нередко пациенты на ранней стадии остеохондроза отказываются от выполнения зарядки и снижают физическую нагрузку. Однако попытка таким образом улучшить состояние только ускоряет дальнейшее развитие болезни
Комплекс лечебных мероприятий
Перечень способов терапии достаточно широк, чаще всего он предполагает комплекс медикаментозного, физического и хирургического лечения. Нужный способ терапии подбирается медицинским специалистом.
Препараты для лечения болезни
Сначала медики прописывают консервативное лечение. Оно предполагает применение лекарственных препаратов обезболивающего, согревающего действия. Они позволяют облегчить болевое состояние и обеспечить свободное движение и нормальную работоспособность. Чаще всего предпочтение отдается представителям группы нестероидных противовоспалительных составов:
- Диклофенак.
- Найз.
- Мелоксикам.
- Ибупрофен.
- Мовалис.
Они эффективны, но сопровождаются довольно опасными побочными эффектами для кишечника, вплоть до образования язв.
Для улучшения общего самочувствия дегенеративно-дистрофическое изменение предполагает применение простейших лекарственных составов – Кетонал, Кетанов. Принцип действия препаратов заключается в устранении болевых ощущений и облегчении общего самочувствия.
В целях расслабления напряженных мышц выписывается Сирдалуд, Мидокалм. Эти препараты показаны к применению только с перерывами, поскольку оказывают серьезное влияние на состояние мускулатуры.
Помимо приведенных средств, врачи назначают регулярное использование хондропротекторов, которые нацелены на активацию регенерации суставов и тканей.
Для восстановления организма часто используются комплексы специальных витаминов и минералов. Наибольшим эффектом обладают препараты группы B (6, 12).
Если болевое ощущение выражено достаточно сильно и не может быть подавлено посредством популярных медикаментов, используется новокаиновая блокада. В рамках процедуры предполагается введение лекарственного препарата непосредственно в зону спинного мозга.
Вылечить дистрофические изменения в поясничном отделе достаточно просто, если соблюдать все правила применения лекарств и следовать дозировкам.
Лечебная физкультура и массаж
Данный комплекс процедур обычно способствует нормализации опции кровообращения в проблемной зоне. А также он нацелен на мышечное расслабление и обеспечение истонченных тканей необходимым питанием. ЛФК при дегенеративных поражениях способствует улучшению метаболических процессов и приведению крови в область поясницы. Кроме того, мероприятие будет полезным для тучных людей, поскольку способствует устранению лишнего веса.

Главный нюанс этих мероприятий заключается в возможности увеличения расстояния между позвонками поясницы, а также в способности освобождения нервов, которые были сдавлены. Так, при дегенеративно-дистрофических изменениях в пояснично-крестцовом отделе позвоночника можно будет избавиться от болевого синдрома и снять воспаление.
И также желательно записаться в бассейн, ведь качественные занятия помогут укрепить мышцы и обеспечить их плавное растяжение. Посредством похудения можно добиться снятия лишней нагрузки
Но в это время важно грамотно продумать и спланировать рацион, чтобы организм получал достаточное количество витаминных и минеральных веществ
Оперативное вмешательство
К большому счастью, в огромном количестве клинических случаев на помощь приходит применение медикаментов и лечебных физических упражнений. Операция нужна только в случае активного прогрессирования болезни, даже при своевременно и регулярно принимаемых мерах терапии. При этом врач смотрит на МР картину дегенеративно-дистрофических изменений. В ходе мероприятия происходит установка устройств, которые способствуют поддержанию поясничного позвоночного отдела. Такой подход позволяет снять лишнее давление и предотвратить дальнейший процесс деформации межпозвонковых дисков.
Еще одним распространенным случаем операции является формирование серьезной поясничной грыжи, предполагающей выход диска из позвоночных границ. Пульпа, покинувшая диск, затем прижигается лазером или вытягивается.
Процесс оперирования предполагает возможность решения одновременно нескольких клинических задач:
- декомпрессия в области нервов спинномозгового типа;
- устранение объекта, приводящего к сдавливанию волокон нервов;
- удаление стеноза, развившегося в спинном мозге.
Если явление дегенеративного изменения носит острый характер, показано осуществление экстренного вмешательства. Оно имеет целью предупредить неврологические расстройства. Посредством данной меры специалисты могут устранить мозговую компрессию и восстановить опции органов таза.
Степени поясничного остеохондроза
Проявления заболевания зависят от степени развития патологии. Выделяют четыре степени остеохондроза:
- Период изменения и перемещения студенистого ядра внутри диска. Появляются боли из-за раздражения нервных окончаний, находящихся в фиброзном кольце и продольных связках. Пациент ощущает локальный дискомфорт в том отделе позвоночника, где находится пораженный диск: острую боль или прострелы в пояснице (люмбаго), тупую боль постоянного характера (люмбалгию).
- Период разрушения фиброзного кольца диска. Характеризуется появлением нестабильности и увеличением подвижности позвонков, что вызывает длительное и стойкое напряжение мышц. Больной ощущает такие симптомы, как постоянное утомление мышц поясницы, дискомфорт,
- Период разрывов фиброзного кольца и выхода вещества студенистого ядра за его пределы с формированием грыжи диска. Наблюдаются так называемые корешковые синдромы, которые связаны со сдавлением нервных корешков выпавшими фрагментами.
- Позвоночный столб сильно деформирован. Двигательная функция человека затруднена. Основной вопрос, который требует решения — инвалидизация пациента. Однако надо подчеркнуть, что на этой стадии болезни боль практически отсутствует. Но это не сигнал о приостановке заболевания, совсем наоборот.
- Происходит патологическое разрастание ткани костей, что еще более ухудшит состояние.
Как лечить остеохондроз поясничного отдела будет напрямую зависеть от степени поражения, для этого используют медикаментозные, немедикаментозные и хирургические способы воздействия.

Профилактика остеохондроз пояснично-крестцового отдела
Чтобы уберечь позвоночник от разрушения, необходимо следовать несложным правилам:
- вести активный образ жизни;
- не поднимать тяжести;
- избегать интенсивных физических нагрузок;
- правильно питаться;
- поддерживать вес в норме;
- носить ортопедические стельки для снятия нагрузки со спины;
- при статических или динамических нагрузках использовать пояснично-крестцовый корсет;
- во время долгого сидения можно использовать накладку Селиванова для разгрузки позвоночника;
- при малейших признаках дискомфорта в пояснице обращаться к врачу;
- не заниматься самолечением, неправильные действия приведут к грозным осложнениям.
Диагностические мероприятия
Процесс диагностики при подозрении на остеохондроз включает несколько этапов и начинается с первичной консультации у специалиста, в ходе которой уточняется следующая информация:

- Осуществляется анализ жалоб пациента. Выясняется, в какой области сконцентрированы болевые ощущения и другие признаки недуга;
- Уточняется длительность, периодичность и характера дискомфорта;
- Устанавливается период появления первичных признаков патологии, регулярность болевых приступов и факторы риска;
- Образ жизни человека. Врач выясняет, в какой сфере деятельности занят пациент, каким нагрузкам он подвергается ежедневно, участвует ли в спортивных мероприятиях, поднимает ли тяжелые предметы и выполняет ли физический труд в течение длительного периода времени;
- Анализ истории болезни. Ревматолог уточняет, какие патологические процессы пациент перенес ранее.
Далее врач приступает к внешнему осмотру пациента
При этом особое внимание уделяется анатомическим особенностям конечностей и туловища, по отношению к позвоночному столбу. Также он выясняет, имеются ли какие-либо изменения в осанке больного и состоянии его кожи
На завершающей стадии внешнего обследования ревматолог устанавливает степень поражения корешков. Для этого реализуются следующие действия:
- Симптом Ласега. Пациенту рекомендуется принять положение «лежа». Затем он должен по очереди поднимать ноги, сгибая их в коленном суставе. Если во время выполнения этих упражнений возникает боль в поясничном отделе, это свидетельствует о положительном результате;
- Симптом Вассермана. Пациента кладут на живот, отодвигая нижнюю конечность в бок на максимальный угол. Если патологический процесс имеет место, во фронтальной области бедра и в паховой части сразу появляется дискомфорт;
- Симптом Нери. Больного просят резко отвести голову назад или наклонить вперед. Если после этих манипуляций в области поясницы появится болевой синдром, можно судить о наличии данного симптома;
- Симптом Дежерина. Пациенту рекомендуется напрячь область пресса. Боль в позвоночном столбе свидетельствует о наличии остеохондроза поясничного отдела.
Для уточнения диагноза пациенту рекомендуется выполнить процедуру МРТ. В процессе данной диагностики специалисту удается определить наличие или отсутствие злокачественных новообразований и костных патологий. Ограничением для осуществления исследования считается наличие у пациента психических расстройств.КТ позволяет получить достаточно точные и достоверные сведения относительно болезни.Рентгенография осуществляется исключительно при запущенной форме заболевания, когда костная ткань позвоночника подверглась значительной деструкции.
Запись на прием
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
- Клиника УВТ на ВДНХ (Только УВТ) +7 (495) 616-39-11 ул. Академика Королева 8к1
- Клиника на Беговой (Без УВТ) +7 (499) 673-44-10 ул. Беговая, 24
- Детский медицинский центр на Новопеределкино (Только дети, без УВТ) +7 (495) 132-40-02 ул. Лукинская, 8к1
Лечение остеохондроза поясничного отдела
Медикаментозные методы лечения
Для облегчения воспаления и уменьшения боли при защемлении нервного корешка применяются мази, инъекции или таблетки нестероидных противовоспалительных препаратов на основе диклофенака, ибупрофена и других НПВС. Эти средства оказывают симптоматическое действие и не влияют на развитие заболевания.
Для купирования острой боли может быть использована обезболивающая эпидуральная блокада — инъекция анальгетика (новокаина, лидокаина) в пространство между оболочкой спинного мозга и надкостницей позвонка.
Другой вариант обезболивающей блокады — инъекция анальгетика непосредственно в область защемления нерва. Такая блокада называется паравертебральной.
В качестве вспомогательных средств медикаментозной терапии при поясничном остеохондрозе назначаются:
- миорелаксанты, спазмолитики для уменьшения мышечного напряжения и давления на нервы,
- комплексы витаминов В, С, А для питания нервных тканей,
- хондропротекторы для замедления разрушения соединительной ткани межпозвоночных дисков.
Немедикаментозное лечение
Немедикаментозное лечение поясничного остеохондроза проводится методами физио- и рефлексотерапии, а также с помощью лечебной физкультуры (ЛФК).
Главные цели лечения — уменьшение воспаления и боли, улучшение кровоснабжения межпозвоночных дисков, нормализация обменных процессов, стимуляция восстановления тканей.
Хирургическое лечение
Хирургическая операция показана при осложнении поясничного остеохондроза — межпозвоночной грыже при наличии стеноза спинного мозга или при высоком риске его возникновения. Это крайняя, радикальная мера, которая состоит в удалении части разрушенного диска или всего диска целиком с его заменой искусственным эндопротезом.
Такая операция называется частичной или тотальной дискэктомией.
Как избавиться от патологии
Пояснично-крестцовый остеохондроз лечится консервативным или оперативным способом.
В безоперационный метод включены:
- медикаментозные средства;
- физиотерапевтическое лечение;
- мануальная терапия;
- лечебная гимнастика.
Схема лечения остеохондроза и рекомендации по профилактике острого приступа составляются после полного обследования. Учитывается на только наличие определенных симптомов, но и образ жизни, занимаемая должность, уровень физической активности.
Уже на третьей стадии остеохондроза может понадобиться хирургическое вмешательство. Операция назначается после формирования межпозвоночных грыж. Диагностировать патологию можно с помощью магнитно-резонансной томографии, результат не только подтвердит предположение, но и определит степень развития патологии.
Лекарственное лечение остеохондроза пояснично крестцового отдела
- Обезболивающие препараты помогут облегчить состояние на короткий промежуток времени, кратковременно устранив симптомы. Баралгин, Пенталгин действуют на боли умеренной интенсивности.
- Нестероидные противовоспалительные препараты способствуют устранению воспаления, болевых ощущений и нормализации температуры тела. Ибупрофен, Индометацин, Диклофенак назначаются в виде таблеток, инъекций или мазей в зависимости от состояния.
- Острые приступообразные боли, не поддающиеся купированию с помощью обычных способов, снимают новокаиновыми блокадами. Такой способ помогает забыть о боли на несколько недель.
- Глюкокотикостероиды (Бетаметазон, Дипроспан, Дексаметазон) вводятся при запущенных состояниях. Сильное воспаление и интенсивная болезненность являются показанием для назначения стероидных гормонов.
- Седативные препараты (Персен, Афобазол) принимают при расстройстве сна и подавленном состоянии, которое чередуется с раздражительностью.
- Хондропротекторы (Артра, Терафлекс, Дона, Стректум) в своем составе содержат глюкозамин и хондроитина сульфат, необходимые для суставных тканей, чтобы поддерживать их в оптимальной форме. Длительный прием хондропротекторов остановит разрушение суставов и способствует плавному восстановлению хрящевой ткани.
- Миорелаксанты (Мидокалм) снимут спазм мускулатуры спины, расслабление которых способствует снижению боли.
- Витамины группы В (Мильгамма) усиливают действие миорелаксантов и вводятся в комплексе с данной фармакологической группой.
Физиотерапия
Современные методы физиотерапии эффективно дополняют применение медикаментов, ликвидируя воспаление и восстанавливая позвоночник. Главным преимущество является способность воздействовать непосредственно на очаги воспаления, не воздействуя на окружающие органы и ткани. После сеансов уменьшается отек, улучшается кровообращение и обменные процессы.
Популярные методы:
- Детензортерапия – растяжение позвоночника при помощи специального устройства, напоминающего ортопедический матрац с металлическими вставками. После нахождения больного, в положении лежа, расстояние между позвонками увеличивается.
- Магнитотерапия – лечебное воздействие импульсным магнитным током с силой проникновения до 7 см внутрь тканей. Проводится в условиях поликлиники или дома при наличии специальной медицинской техники.
- УВЧ – ультрафиолетовое облучение направляется на больные участки для устранения воспалительного синдрома.
- Фонорез – при помощи ультразвуковых волн оказывается местное воздействие медикаментами для снятия отека, боли и воспаления.
- КВЧ – лечебное влияние на позвонки высокочастотными импульсами, по своему воздействию напоминающее иглоукалывание.
- Лазеротерапия – пучок лазера направляется на разрушающийся позвонок для восстановления двигательной способности.
Необходимо помнить, что физиотерапия может нанести вред, если ее применять при наличие противопоказаний:
- онкологические заболевания;
- беременность;
- тяжелые хронические патологии;
- сердечно-сосудистая недостаточность в стадии декомпенсации;
- дерматологические проблемы.
Хирургическая операция проводится по следующим показаниям:
- болевой синдром не поддается традиционному лечению;
- разрушенные позвонки оказывают давление на спинной мозг, что грозит параличом;
- симптом конского хвоста, который проявляется резкой болью, онемением верхней части нижних конечностей, нарушением мочеиспускания и акта дефекации, половой дисфункцией, парезом мышц ног.
Оперативное вмешательство осуществляется с помощью эндоскопа или открытым методом. Восстановительный период длится месяцами и зависит от индивидуальных особенностей организма больного.












![Лечение остеохондроза поясничного отдела позвоночника [крестцового]](http://kikunikonserv.ru/wp-content/uploads/d/1/0/d107a88e79ccd4a3d94d16ac3d76dffc.jpeg)
















