Основные причины болей внизу спины
- дегенеративно-дистрофические патологии (остеохондроз, спондилоартроз, анкилозирующий спондилоартрит (болезнь Бехтерева));
- межпозвонковые грыжи;
- протрузии межпозвонковых дисков;
- спондилолистез (смещение позвонка относительно позвоночного столба);
- ущемление нервных корешков спазмированной мышцей (радикулопатии);
- опухоли позвонков или спинного мозга;
- травмы позвонков;
- инфекционные процессы в позвонках либо расположенных между ними дисках;
- снижение минеральной плотности позвонков (остеопороз), размягчение костной ткани (остеомаляция).
Провоцирующими факторами являются:
- гиподинамия (малоподвижный образ жизни);
- длительное пребывание в статичном положении сидя;
- чрезмерные физические нагрузки;
- избыточная масса тела.
Также боли в нижней области спины могут стать следствием инсульта спинного мозга – спинального инсульта. Однако в этом случае они – не первостепенная жалоба: у человека имеется ряд иных симптомов, свидетельствующих о серьезности ситуации.
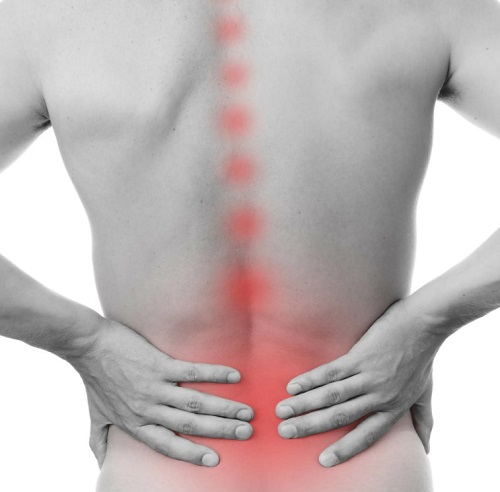
Причиной боли в спине ниже поясницы у женщин могут стать и болезни ряда внутренних органов – почек, печени, кишечника. Также они возникают при нормальной и патологической (протекающей с осложнениями) беременности.
Мочеиспускательная система
Боль в пояснице может быть следствием мочекаменной болезни в период выхода конкрементов из почки по мочеточнику в мочевой пузырь. Она односторонняя, резкая, схваткообразная, иногда – столь сильная, что у больной нарушается сознание, она «мечется», не может найти удобное облегчающее боль положение.
Уретерит (воспаление мочеточника), развившийся вследствие пиелонефрита или другой инфекционно-воспалительной патологии почек, также сопровождается болью в поясничной области. Однако она совершенно иного характера – тупая, ноющая, тянущая, чаще – односторонняя, но может беспокоить женщину и одновременно слева и справа.
Цистит редко протекает с этим симптомом, а его появление свидетельствует о том, что патологический процесс прогрессирует и воспаление распространяется в сторону почек.
Болезни почек
Если поясничные боли сопровождаются утренней отечностью лица, нарушениями со стороны мочеиспускания, повышением артериального давления – причиной, скорее всего, являются почки. Распространенный диагноз – пиелонефрит, представляющий собой воспаление чашечно-лоханочной системы и паренхимы почек. Характеризуется он повышением температуры тела, слабостью, утомляемостью, дискомфортом, ноющей, тупой болью с одной стороны поясницы.
При обострении гломерулонефрита боль чаще двусторонняя, сопровождается характерными изменениями в анализе мочи (появлением в ней большого количества эритроцитов) и повышением артериального давления.
Мочекаменная болезнь, о которой было сказано выше, протекает с формированием в области почечных лоханок и чашечек камней – конкрементов, которые при попадании в мочеточник вызывают приступ почечной колики – резкой, интенсивной, острой боли по ходу мочевых путей.
Цирроз печени
Боли возникают лишь на далеко зашедшей стадии этой болезни, причем более характерны для нее все же боли в животе, в области правого подреберья, однако в части случаев они иррадиируют (отдают) именно в поясницу.
Патологии кишечника
Один из распространенных симптомов инфекционного воспаления толстой кишки – колита – тянущие боли в спине. Помимо этого наблюдаются боли по ходу кишечника, его вздутие, нарушения стула – диарея либо запоры.
Болью в суставах, в том числе и межпозвонковых, а также анкилозирующим спондилитом сопровождается грозное аутоиммунное заболевание кишечника – неспецифический язвенный колит, требующее постоянного соблюдения пациентом диеты и приема им медикаментозной терапии.
Беременность
Боль в спине ниже поясницы у женщин часто возникает в период вынашивания плода, причем иногда она является вариантом нормы, а иногда – одним из проявлений осложнений беременности.
Медицинские обследования на 3 месяце беременности
На этот пункт стоит обратить особое внимание
Посещения врачей
На 12 неделе беременности женщине выдается обходной лист, в котором отмечены специалисты, консультация которых необходима на данном сроке. Обязательны посещения следующих врачей:
Акушер-гинеколог
На третьем месяце будущая мама посещает кабинет данного врача 1 раз в месяц. Специалист осматривает беременную, записывает в карту основные измерения (текущие вес, давление, высоту дна матки). Главная цель визита к акушеру-гинекологу – убедиться, что нет угроз развития беременности.
Терапевт
Консультация терапевта нужна для исключения наличия у матери хронических болезней, например порока сердца или гипертонии. Если таковые все же имеются, то за самочувствием будущей мамы будет установлено более пристальное наблюдение на весь период ведения беременности в женской консультации.
Окулист
Этот специалист оценивает состояние сетчатки и глазного дна. От результата обследования зависит выбор тактики ведения родов. При серьезных проблемах с внутренней оболочкой глаза врачи советуют избегать потуг, поэтому в большинстве подобных случаев назначается кесарево сечение.
Стоматолог
«Зубных дел мастер» определяет, есть ли очаги инфекции в полости рта (т.е. кариес), и по мере возможности устраняет их
Очень важно не откладывать лечение проблемных зубов на долгосрочный период, так как во время беременности процесс разрушения эмали и образования кариозных полостей протекает с удвоенной скоростью.
Лор-врач
Исключает наличие хронических инфекций в слуховых проходах, носовой полости и горле. Иногда в первом-втором триместрах будущую маму атакует «ринит беременных», который характеризуется выделениями из носа, затруднением дыхания и заложенностью пазух
При этом общее состояние здоровья не ухудшается, и температура тела в норме. Консультация отоларинголога в этом случае поможет в короткие сроки справиться с проблемой.
Анализы
В конце первого триместра женщине назначается большой спектр анализов. Их результаты позволят врачу объективно оценить развитие беременности. Анализы на 12 неделе беременности в обязательном порядке будут включать в себя:
- анализ крови на сифилис;
- анализ крови на ВИЧ-инфекцию;
- анализ на антитела к вирусу гепатита В и С;
- анализ на определение группы крови и резус-фактора;
- клинический анализ крови;
- биохимический анализ крови;
- мазок из влагалища и цервикального канала на инфекции, передающиеся половым путем;
- исследование факторов свертываемости крови;
- общий анализ мочи.
Пренатальный скрининг и УЗИ
К концу первого триместра будущей маме следует не только встать на учет по беременности, но и сделать первый скрининг в 12 недель беременности на пороки развития плода. Он включает в себя УЗИ плода и анализ крови на гормоны хорионического гонадотропина (ХГЧ) и плазменного протеина (ПАПП). Изменение уровня их содержания является маркером наличия тех или иных отклонений у ребенка.
УЗИ пренатальный скрининг на 12 неделе (видео):
Пол ребенка на УЗИ в 12 недель еще не виден. Но на фото, которое предоставят родителям, уже отчетливо видно, что плод похож на миниатюрного человечка, — можно рассмотреть голову, крохотные ручки и ножки.
На заметку! Проходите все исследования, которые назначает вам акушер-гинеколог
Это не только мера предосторожности – без нужных обследований женщине грозит попадание в инфекционное отделение роддома. Помните, что с результатами ваших анализов на руках врачу проще составить примерный план ведения беременности.
Что происходит с будущей мамой: изменения в организме и самочувствие

Ощущения на 12 неделе беременности переходят в благоприятную фазу. Остаются позади утренние недомогания, отступает тошнота. Благодаря гормонам роженицы «расцветают» на глазах. У них меняется цвет лица. Волосы приобретают шелковистость.
А вот эмоциональное состояние пока остается нестабильным: сейчас вы можете тревожиться по любому пустяку, а то и без повода. Но через 5 минут радуетесь и улыбаетесь.
Именно сейчас пришло время становиться на учет у врача-гинеколога. Теперь наведываться в его кабинет нужно раз-два в месяц.
Внешне изменения в облике будущей роженицы становятся заметны наблюдательным окружающим. Очерчивается округлившийся животик. Матка уже успела вырасти минимум на 10 см и, естественно, что ей не хватает места. Поэтому она и начинает выступать вперед. Каждые 7 дней она будет прибавлять по еще одному сантиметру. Пока еще можно скрывать свое «интересное положение» за просторными нарядами. Но уже следует отправляться на шопинг по магазинам и прикупать специальную одежду для беременных.
Из неприятных особенностей положения можно отметить:
- Повышение нагрузки на сердце, печень и почки.
- Все еще могут беспокоить изжога и запоры.
- Возникает усталость.
- Ощущается нехватка свежего воздуха.
- Возможно появление пигментных пятен на коже, но не стоит беспокоиться – после родов они сойдут. То же касается и темной полосы на животе.
- Стоит угроза варикозного расширения вен.
Через кровеносную систему к плоду поступают все необходимые полезные вещества, поэтому увеличившийся объем крови вызывает тахикардию.
Гормон прогестерон вырабатывается теперь плацентой, а не желтым телом, которое сейчас увядает (оно находилось на месте созревшей яйцеклетки).
Из приятного для многих девушек – объем бюста начинает увеличиваться. Еще один положительный момент состоит в том, что позывы в туалет становятся менее частыми.
Что касается веса, одни могут набрать пару-тройку кило, другие наоборот скидывают их. И то, и другое – в пределах нормы.
Выделения. Нормальными и не вызывающими беспокойства считаются выделения белого, молочного цвета или же с желтоватым оттенком. Возможно, они будут отдавать кисловатым ароматом.
Гнойные или слизистые выделения сигнализируют о наличии грибка кандида. Попросту говоря – у вас развилась молочница, которую срочно нужно вылечить.
А вот если вы замечаете на нижнем белье кровянистые пятна, при этом им сопутствуют зуд, жжение, резкий неприятный запах и даже боли внизу живота – это серьезный повод для обращения в женскую консультацию.
Боли. В целом ничего не должно беспокоить женщину. Но допустимыми являются едва ощутимые болевые ощущения внизу живота. Дело в том, что связки, которые держат матку, начинают натягиваться и создают определенный дискомфорт.
Также может ныть поясница. Постепенно начинающий увеличиваться живот на 12 неделе беременности смещает центр тяжести и отдается это именно в спину. Но также это может говорить и о проблемах с мочевым пузырем, а именно о воспалении или инфекции. Чтобы избавить себя от лишних переживаний, проконсультируйтесь у доктора.
Физические изменения на 12 неделе беременности
-
Кожа вокруг ваших сосков может стать темнее, пигментные пятна могут появиться и на лице. Уже сейчас может образоваться вертикальная темная линия, идущая от пупка до лобковой области. Эта линия возникает из-за гормональных изменений, после рождения ребенка она исчезнет.
-
Увеличение общего объема крови может привести к тому, что ваша кожа начнет «сиять» — наверное, вы слышали об этом эффекте беременности. Надоедливые прыщи, которые мучили вас последние несколько недель, пропадают, освобождая место чистой и здоровой коже. Наконец-то!
-
Вам больше не придется так часто ходить в туалет, как раньше. С 12-й недели матка поднимается из таза и перестает давить на мочевой пузырь. Вы можете даже почувствовать, как происходит этот процесс, особенно, когда лежите на кровати с полным мочевым пузырем.
Разрешенные лекарства
группу А по классификации FDAПрименение при беременности и лактации
| Группа препаратов | Какие лекарства можно принимать на десятой неделе беременности |
| Жаропонижающие препараты (от температуры) | Лекарства на основе парацетамола (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.), ибупрофена (Бонифен, Бруфен, Ибупром, Ибусан, Ипрен, Нурофен и др.) или ацетилсалициловой кислоты (Аспирин, Ацетилсалициловая кислота). |
| Противокашлевые средства (для подавления сухого мучительного кашля без мокроты) | Лекарства на основе декстрометорфана (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс). В настоящее время исследованиями установлено, что декстрометорфан безопасен в течение всей беременности. Но раньше считалось, что его нельзя использовать в первом триместре. Поэтому в некоторых инструкциях, в которые производители не внесли своевременно изменений, до сих пор указано, что препараты противопоказаны в первом триместре. Эта информация неверная, устаревшая, на самом деле декстрометорфан можно принимать и в первом триместре, то есть и на 12-й неделе. |
| Препараты от насморка и заложенности носа | Разрешены только препараты для местного применения (капли в нос или спреи) на основе псевдоэфедрина, фенилэфрина (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолина и оксиметазолина (Для Нос, Галазолин и т.д.). |
| Антигистаминные препараты (от аллергии) | Только препараты, принадлежащие к III поколению антигистаминных средств (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эриус и др.). |
| Отхаркивающие средства (для выведения мокроты при влажном кашле) | Средства на основе гвайфенезина или бромгексина (Бронхикум, Бронхипрет, Гербион, Геделикс и др.). |
| Препараты для купирования головной боли | Препараты на основе дротаверина (Но-Шпа, Дротаверин и др.), папаверин или сульфат магния (магнезия). |
| Противорвотные средства | Препараты Дроперидол, Церукал, Торекан. |
| Антациды (средства для купирования изжоги) | Средства на основе алюминия и магния гидроксида (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). |
| Противогрибковые препараты (средства для лечения кандидоза) | Исключительно местные формы лекарственных препаратов – свечи, крема, таблетки для введения во влагалище (Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол). |
| Противогеморройные средства | Исключительно формы для местного применения – свечи, крема, таблетки для введения в прямую кишку (Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксевазин, Эскузан). |
| Препараты от запора | Препараты на основе лактулозы (Дюфалак, Порталак, Нормазе и др.). |
| Противодиарейные средства (лекарства от поноса) | Пробиотики (Линекс) или сорбенты (Смекта). |
| Антибиотики | Только группы пенициллина (Амоксициллин, Амоксиклав) и цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин. |
ЭКО и многоплодная беременность
В отличие от обычной, беременность после ЭКО не вызывает проблем с определением срока; врачи в клинике точно фиксируют момент оплодотворения и отсчитывают недели исходя из него. Так что 12-я неделя эмбрионального срока соответствует примерно 14-й неделе срока акушерского обычной беременности. Женщина, вынашивающая «ребёнка из пробирки», при постановке на учёт в женскую консультацию должна сообщить врачу о том, что ребёнок зачат с помощью ЭКО — тогда не возникнет путаницы с подсчётами.
В остальном и те, и другие дети развиваются одинаковыми темпами, а будущие мамы испытывают похожие ощущения и подвергаются одним и тем же рискам. Правда, после ЭКО всё-таки выше опасность:
- выкидыша;
- врождённых пороков плода;
- инфицирования малыша.
Поэтому такие женщины чаще ходят по врачам и сдают анализы. А ещё ЭКО повышает вероятность рождения двойни, тройни.
Если в утробе будущей мамы развиваются два или три плода, токсикоз может затянуться и 12-я неделя избавления не принесёт. Придётся терпеть ещё примерно месяц. К сожалению, при многоплодной беременности выше угрозы неправильного предлежания плаценты.
Вопросы и ответы на волнующие темы
Меня одолела простуда. Мучает насморк и лёгочная температура. Врач назначил лечение, но я не хочу принимать эти препараты. Это же сплошная химия, а я на 12 неделе беременности. Чем можно пролечиться? Может есть средства на травяной основе, которые можно принимать при беременности?
Если у не беременной женщины лёгочной считается температура тела около 37,2 – 37,4 ºС, то у женщины «в положении» — это нормальная температура.
Поэтому температуру до 37,8 ºС таблетками не сбивают. Обильное тёплое питьё в виде липового чая с лимоном или с малиновым вареньем снизит немного повышенную температуру.
Насморк и кашель можно пролечить при помощи травяных ингаляций (например, подышите паром отвара листа эвкалипта). Также прочтите статью о том, как лечить простуду. Будьте здоровы!
Всегда ли кровотечение или коричневые выделения, и когда тянет внизу живота — это признак дальнейшей гибели ребёнка? Можно ли спасти малыша?
Кровотечение, коричневые выделения и боли внизу живота не всегда заканчиваются выкидышем или замершей беременностью. Ответственные врачи стараются спасти беременность на любом сроке.
Первым делом необходимо остановить кровотечение (если такое имеется), а потом провести УЗИ, сдать ряд анализов для определения причины появления тревожных симптомов.
После получения на руки результатов анализов, врачи назначают лечение
При дефиците жизненно важного для эмбриона гормона прогестерона назначают Дюфастон или Утрожестан, при отторжении плода иммунитетом будущей мамы — Метипред и Дюфастон совместно. Но-шпу и Папаверин прописывают для снятия болевых спазмов матки
Я на 12 акушерской неделе беременности. Какой уровень ХГЧ на этом сроке?
На двенадцатой неделе беременности уровень ХГЧ должен находиться в границах 30 000 — 120 000 мЕд/мл.
Только 12-я неделя беременности, а грудь уже перестала болеть и стала мягкой. Слышала, что такое бывает при замершей беременности. Очень волнуюсь по этому поводу, плановое УЗИ только недавно прошла, всё было хорошо, а на следующее ещё нескоро. Что это может быть?
Обычно к 12-й акушерской неделе беременности болевые ощущения в груди исчезают или становятся менее явными, а из сосков может выделяться молозиво. В течение дня грудь беременной может то наливаться, то становиться мягкой и стихать.
Точно покажет замершую беременность анализ крови на уровень ХГЧ и УЗИ матки.
В домашних условиях можно измерять базальную температуру (утром, не вставая с постели). Она должна быть не меньше 37 ºС и не выше 37,9 ºС.
А также проанализируйте общее состояние своего организма: нет ли коричневых выделений или кровотечения, нет ли тянущей боли внизу живота.
Если из симптомов только исчезновение токсикоза и боли в груди, то волноваться не стоит.
Опасен ли скрининг для здоровья ребенка и будущей мамы?
Вред ультразвукового исследования не доказан. Но учёные единогласно утверждают, что если проводить УЗИ планово, то есть трижды за беременность, то никакого вреда не будет ни ребенку, ни его матери. Плановое УЗИ или, как говорят современные врачи, скрининг проводят в 10-14 недель, потом в 20-24 недели и в 32-34 акушерской недели беременности.
Если назначают скрининг чаще положенного, значит, это необходимо для уточнения состояния здоровья эмбриона и течения беременности в целом. Отказываться от обследования не стоит, ведь это может спасти вашу беременность или предупредить отклонение в развитии эмбриона.
Болевые симптомы
При нормальном протекании беременности на 12 неделе женщина не должна ощущать никаких болей, тем более интенсивных.
Вариантом нормы является только слабая боль мышечного характера внизу живота вследствие растягивания связок, поддерживающих матку.
- Может также возникнуть боль в пояснице, особенно у женщин, страдающих остеохондрозом. Если будущая мама имеет здоровый позвоночник, неприятные ощущения в спине могут появиться намного позже – во второй половине беременности, что связано со смещением центра тяжести вследствие увеличения размера живота.Следует помнить о том, что боль в поясничной области может возникать и при болезнях почек, поэтому при подобном недомогании следует обратиться к врачу.
- Если же болевые ощущения в животеявляются интенсивными или сопровождаются появлением коричневых или кровянистых выделений, необходимо срочно обратиться в медицинское учреждение.
- При появлении продолжительной болив любом органе или участке тела следует пройти дополнительное обследование, ведь любые неприятные ощущения сигнализируют о неблагополучии в состоянии организма.
После завершения 12 недели вероятность возникновения проблем со здоровьем у малыша снизится еще больше, поэтому будущей маме необходимо сохранять спокойствие и положительный настрой.
Что происходит с вашим телом
Окружающие еще не заметили перемен, но сама будущая мама их чувствует: одежда стала тесновата в области живота, грудь налилась — возможно, вам нужен новый бюстгальтер.
С 12 недели на коже лица и тела, вокруг сосков могут появляться пигментные пятна желтоватого или коричневого цвета – хлоазма; так работают гормоны беременности. После родов пигментация исчезнет.
Матка увеличилась до 10 сантиметров в ширину и продолжает понемногу подниматься вверх из области малого таза.
Объем циркулирующей крови в сосудистом русле начал расти, и вы можете периодически ощущать сердцебиение, но пока это незначительная нагрузка, от которой одни только плюсы: все органы получают максимум кислорода и питания, работают как часы, кожа увлажнена и «сыта», она сияет.
Ваш эмоциональный фон все еще может быть нестабильным, и в сентиментальные моменты слезы все еще близко, но в целом вы становитесь спокойнее и расслабленнее: этому способствует изменение гормонального фона, исчезновение токсикоза, возвращение энергии и окончательное осознание своего грядущего материнства.
Зависимость размера плода от недель беременности
За долгий период времени, пока существуют современные акушерство и гинекология, у медицины появились чёткие рамки развития и роста, которым младенец в норме обязательно должен соответствовать. Среди таких параметров – размер плода, чётко выраженные конечности, подвижность, количество околоплодной жидкости и отсутствие внутриутробных патологий развития, которых уже открыто великое множество.
Эти же рекомендации зачастую отвечают на вопрос о том, на какой неделе можно узнать пол ребенка на УЗИ. Всё зависит от уровня развития у младенца органов и систем. Хотя у всех малышей они примерно одинаковые, наблюдение во время всей беременности не зря рекомендуется всем мамам – чем больше сеансов будет сделано, тем с большей уверенностью медики смогут сказать вам, что ребенок абсолютно здоров
Это как раз и есть самое важное, а то, во сколько недель можно определить пол ребенка по УЗИ, – дело второстепенное
Каждая неделя беременности уникальна, ведь эти периоды кардинально разнятся между собой, оставаясь одинаково важными в общем процессе развития. За семь дней малыш в утробе успевает «перешагнуть» целую стадию своего становления в самостоятельный, отдельный от мамы организм.
Половая система – одна из самых сложных механизмов человеческого тела, потому её основы закладываются рано. Именно в 12 недель можно узнать пол ребенка по УЗИ впервые. Можно и раньше, но тогда велика вероятность неточного результата.
Соотношение недель беременности и шанса безошибочно определить пол малыша:
- 12-ая неделя. Можно ли узнать пол ребенка в 12 недель на УЗИ? Да, можно – ровно третий месяц беременности часто ассоциируется у родителей с первыми (и верными) догадками о том, можно ли узнать пол ребенка на 12 неделе беременности. Считается, что именно этот срок завершает период неизвестности и позволяет молодой семье окончательно понять, во сколько недель можно узнать пол ребенка по УЗИ точно и без ошибок в их случае. На сроке в три месяца молодые мамы в нетерпении торопятся выяснить пол своего малыша и не зря – первичные половые признаки уже сформированы достаточно, чтобы их можно было разглядеть на экране. Трудность в том, что маленький плод практически не разворачивается и потребуется немало удачи, чтобы всё рассмотреть.
- 13-ая неделя. Если задуматься о том, на какой неделе можно узнать пол ребенка по УЗИ точно и с вероятностью в 100%, то 12-ая и 13-ая недели вряд ли попадут в список. Можно ли в 13 недель определить пол ребенка на УЗИ? Можно, но результат не будет сильно отличаться от исследований на 12-ой неделе. Диагностика на этих двух неделях чаще всего проводится с опорой на здоровье плода, а не любопытство родителей.
- 14-ая неделя. Если вы будете исследовать форумы в попытках увидеть, во сколько недель узнают пол ребенка большинство родителей, то наверняка заметите, как к 14-ой неделе у молодых мам начинает иссякать терпение. Решение о том, во сколько недель беременности можно узнать пол ребенка, принадлежит только вам и немного вашему лечащему врачу, но природное любопытство может взять верх – это естественно. По прошествии 14 недель беременности размер плода и пол ребенка становятся немного явнее видны на экране, но мало какой акушер сможет дать гарантию большую, чем 80%.
- 15-ая неделя. При наличии в клинике хорошего оборудования, на вопрос о возможности узнать половую принадлежность ребенка на 15 неделе беременности вам ответят положительно, но предупредят, что речь идёт о тех же 80%.
- 16-ая неделя. Можно ли узнать половую принадлежность плода в 16 недель? Да, а в хороших клиниках шанс узнать правду может повыситься на пять процентов, но средние результаты прежние – организм младенца занят другими системами органов.
- 18-ая неделя и далее. И, наконец – можно ли узнать пол ребенка на 18 неделе беременности? Здесь ответ будет уже более чётким и уверенным «да». Большинство УЗИ-аппаратов рассчитаны на распознавание пола, начиная с 18-ой недели.
Как видите, определение пола малыша – дело непростое. Требуется профессионализм, терпение родителей и мягкость медиков, которым придётся ещё много раз объяснять неопытным мамам очевидные вещи, в числе которых нередко попадаются разъяснения на тему о том, можно ли узнать половую принадлежность будущего ребенка на 11 неделе беременности, а то и раньше.
УЗИ плода на 23 неделе беременности: мальчик и девочка
ЧТО ПРОИСХОДИТ
Как и ранее, на сроке 11 – 12 недель беременности размеры тела плода непропорциональны и голова пока намного больше остального туловища. Глазки малыша прикрыты веками, а на месте ресниц, бровей, на верхней губе и подбородке появились пушковые волосики.
На 12-й неделе беременности на подушечках пальчиков плода формируется уникальный кожный рисунок («отпечаток»). Кишечник занял свое место и периодически сокращается, почки вырабатывают мочу, печень выделяет желчь. Гипофиз и щитовидная железа продуцируют гормоны. Кроме эритроцитов, в крови малыша появляются лейкоциты.
На этом этапе продолжает развиваться нервная система, укрепляются мышцы, идет процесс созревания костной ткани, начинают формироваться голосовые связки и слюнные железы.
12-я неделя беременности — срок, когда практически завершается созревание тимуса (вилочковой железы). Это один из главных органов иммунной системы, отвечающий за продуцирование лимфоцитов. А еще к концу этой недели заканчивается формирование половой принадлежности ребенка, и, возможно, во время ближайшего визита на УЗИ вы узнаете, мальчик у вас будет или девочка. Правда, на обычном аппарате этого еще не видно. А вот оборудование, использующее 3D-технологии, позволяет рассмотреть плод более детально.
На сроке 11 – 12 недель беременности вес малыша около 14 г, а длина от копчика до темени составляет 6 – 9 см. Ребенок очень активен: он двигает ручками и ножками, кувыркается, сосет пальчик, поворачивает головку, реагирует на внешние раздражители (вибрации, громкие звуки, яркий свет и др.). Но его шевелений вы еще не ощущаете.
Симптомы 12 недели беременности
Среди перечня наиболее характерных симптомов для 12 недели беременности выделяют следующие:
- увеличение объемов молочной железы;
- чрезмерная чувствительность сосков;
- густые выделения из сосков – молозиво;
- прибавка в весе;
- образование пигментной полосы от пупка к лобковой зоне;
- увеличение объемов живота;
- усиление аппетита, изменение вкусовых предпочтений;
- понижение артериального давления;
- отечность конечностей после физических нагрузок;
- ломкость волос и ногтей.
Объемы живота при первой беременности в 12 недель не увеличиваются. Женщина может продолжать носить привычную для нее одежду
Важно заметить необходимость отказа от одежды из синтетических волокон, подобная мера связана с усиление процесса выработки пота потовыми железами. Тем не менее, живот уже начинает расти и девушке следует задуматься о приобретении специальных средств от растяжек. Применять их нужно сразу, использование в последние месяцы беременности и после родов не даст положительных результатов
Применять их нужно сразу, использование в последние месяцы беременности и после родов не даст положительных результатов.
Болезненные ощущения в этот период при планомерном протекании беременности не проявляются. Могут ощущаться тянущие ощущения внизу живота связанные с ростом матки.
Подобные проявления не требуют принятия терапевтических мер
Со вниманием следует относиться к следующему симптому – резкая и острая боль в области живота. Подобное проявление может свидетельствовать о развитии инфекции в мочевом пузыре, спровоцированной раскрытием шейки матки. Внимание! Резкая боль в области живота в период беременности – весомый повод для обращения к доктору
Следует рассматривать обильность и характер выделений в период беременности
Внимание! Резкая боль в области живота в период беременности – весомый повод для обращения к доктору. Следует рассматривать обильность и характер выделений в период беременности. Обильные, творожистые выделения с неприятным запахом могут быть симптомом кандидоза влагалища или хламидиоза
В обязательном порядке необходимо комплексное лечение, присутствие подобных инфекций в организме матери опасно для плода. Не смотря на то, что риск самопроизвольного прерывания беременности к 12 неделе снижается, он все же присутствует. Малейшие кровяные вкрапления в выделениях из влагалища – повод для срочной госпитализации и проведения полного обследования
Обильные, творожистые выделения с неприятным запахом могут быть симптомом кандидоза влагалища или хламидиоза. В обязательном порядке необходимо комплексное лечение, присутствие подобных инфекций в организме матери опасно для плода. Не смотря на то, что риск самопроизвольного прерывания беременности к 12 неделе снижается, он все же присутствует. Малейшие кровяные вкрапления в выделениях из влагалища – повод для срочной госпитализации и проведения полного обследования
Следует рассматривать обильность и характер выделений в период беременности. Обильные, творожистые выделения с неприятным запахом могут быть симптомом кандидоза влагалища или хламидиоза. В обязательном порядке необходимо комплексное лечение, присутствие подобных инфекций в организме матери опасно для плода. Не смотря на то, что риск самопроизвольного прерывания беременности к 12 неделе снижается, он все же присутствует. Малейшие кровяные вкрапления в выделениях из влагалища – повод для срочной госпитализации и проведения полного обследования.
Анализы и исследования при беременности
УЗИ (ультразвуковое исследование) — через 5 недель после первого дня последней менструации, по показаниям. Диагностика беременности, исключение внематочной беременности.
Анализ крови на СПИД (ВИЧ), сифилис (RW), гепатит В — при постановке на учет по беременности (женская консультация, профильный медицинский центр, консультативная поликлиника при родильном доме и т.п.). Эти заболевания могут осложнить течение беременности и требуют особого подхода к ведению пациентки.
Анализ на группу крови и резус-фактор — при постановке на учет по беременности. При риске резус-конфликта (если у женщины отрицательный резус-фактор, а у мужа положительный) беременность требует особого наблюдения.
Общий и биохимический анализ крови, анализ крови на сахар — при постановке на учет по беременности. Дают представление об общем здоровье беременной, возможных хронических заболеваниях.
Общий анализ мочи — при постановке на учет по беременности, затем перед каждым посещением врача. Свидетельствует о качестве работы почек.
Мазок из влагалища — при постановке на учет по беременности. Оценка микробной флоры, исключение урогенитальных инфекций.
Анализы на урогенитальные инфекции — по показаниям.
























![12 недель беременности [сколько это месяцев] – что происходит с малышом и мамой, как выглядит живот](http://kikunikonserv.ru/wp-content/uploads/4/c/e/4ce1daf2109b3a4569866ce162ea551e.jpeg)





