«О недержании мочи стесняются говорить, но эта проблема легко решается»
►А почему у многих женщин после родов появляется геморрой?
– Дело в том, что естественное рождение ребенка дает большую нагрузку на кровоснабжение малого таза, в особенности на кровоток ректо-сигмоидного отдела. А если малыш еще и крупный, то вероятность развития геморроя увеличивается, и в таком случае требуется помощь хирурга-проктолога.
Геморрой может беспокоить женщину не только после родов, но и во время беременности. Профилактика – это гимнастика и правильное питание, способствующее регулярному стулу и отсутствию запоров. В некоторых случаях по рекомендации врача женщине необходимы медикаменты, улучшающие кровоснабжение малого таза.
►Варикоз – тоже частая проблема?
– Бывает и варикоз, и флебит, и тромбофлебит. Во время беременности, начиная с 28-й недели, объем циркулирующей крови увеличивается на 50%. Это очень большая нагрузка и на сердечно-сосудистую систему в целом, и на бассейн вен нижних конечностей в частности. С целью профилактики врач может рекомендовать эластические чулки определенной степени компрессии во время беременности, родов и в послеродовом периоде.
►Почему появляется недержание мочи? Это можно исправить?
– Недержание мочи у женщин появляется, потому что изменяется анатомия между мочевым пузырем и маткой, изменяется гормональный фон, и часто женщина просто не умеет управлять своими интимными мышцами.
Об этой проблеме стесняются говорить, но нужно знать, что она решается разными методами: БОС-терапией, тренировками с помощью влагалищных конусов и шариков, опять же лазерными и физиотерапевтическими процедурами.
►А последствия кесарева сложнее?
– Однозначного ответа нет. Кровотечение – наиболее опасное осложнение в случае гипотонии и атонии матки. В таких ситуациях при отсутствии эффекта от консервативных методов лечения женщине удаляют матку. Но, по мировой статистике, 20–25% родов во всем мире в настоящее время заканчиваются операцией кесарева сечения.
Один из уважаемых профессоров однажды образно отметил, что зубы у женщин вырываются реже, чем делают сейчас операцию кесарева сечения, и это правда. Но ее не делают по желанию женщины, есть определенные показания к этой операции, как со стороны здоровья роженицы, так и со стороны плода.
Причины отклонений
Частой патологией при беременности являются зелёные воды. Провоцирующим фактором выступает внутриутробная гипоксия. Снижается количество кислорода в крови будущего малыша. В норме каловые массы остаются в кишечнике. При недостатке кислорода происходит расслабление кишечника и меконий попадает в амниотическую жидкость.
Причины тёмных вод при родах: гипоксия плода, инфекции, которые женщина перенесла во время беременности, генетические заболевания ребёнка. Сбой возникает в результате нарушения кровообращения в плаценте. Наступает её старение. При переношенной беременности возникают дегенеративные изменения, сосуды перестают функционировать. В 1–2 триместре случается вследствие патологии кровообращения или при болезнях сердечно-сосудистой системы.
Почему отходят чёрные воды при родах:
- отслоение плаценты;
- инфицирование;
- респираторные заболевания;
- генетические отклонения.
Причины чёрных вод отличаются в зависимости от того, какую болезнь диагностировали будущей маме. Необходимо делать дополнительные исследования, если схватки ещё не начались. Решение о методе родоразрешения принимают на основании полученных результатов.
Причины коричневых вод при родах: внутриутробная инфекция, низкий гемоглобин матери, выпадение пуповины, отслойка плаценты. Обращаются за помощью к гинекологу, чтобы определить серьёзность ситуации. Влияние оказывает хроническое заболевание будущей мамы, тяжёлая форма позднего гестоза.
Чем опасны чёрные воды при родах:
- болезнями глаз, кожи, почек;
- послеродовой пневмонией;
- ДЦП;
- запоздалым развитием.
Если отошли воды розового цвета при родах, это указывает на повышение тонуса матки. Женщина ощущает боли внизу живота. Имеет значение патология сердца и сосудов, наличие сахарного диабета, многоплодная беременность. Проблема возникает при фетоплацентарной недостаточности. Когда течёт кровь при отхождении вод, ставят диагноз отслойки плаценты требуется незамедлительное проведение кесарева сечения.
Если отошли воды с примесью кровью при родах, ребёнок недополучает кислород. Не дожидаются самостоятельных схваток. Регулировать процесс необходимо под присмотром акушера. Это случается при синдроме соединительно-тканной дисплазии, при анемии, длительном приёме гормонов.
https://youtube.com/watch?v=6Gq2oBF5UVo
Цвет околоплодных вод
Однако беременным женщинам не стоит заострять внимание на преждевременном отхождении околоплодных вод – это явление хоть и имеет место быть, но не так уж и часто – не более одного случая на 30 тысяч беременностей. Чаще всего околоплодные воды отходят в самый подходящий и предусмотренный природой момент – с 38 по 40 неделю беременности, когда развитие крохи полностью завершено, и он готов появиться на свет – именно в это время начинается подтекание околоплодных вод перед родами
Однако и вовремя отошедшие околоплодные воды могут рассказать врачу и будущей маме много информации, касающейся состояния малыша. Очень часто оценка цвета и прозрачности околоплодных вод помогает врачам принять правильное решение и определиться с тактикой ведения родов. Итак, о чем же нам может рассказать этот водный светофор – цвет околоплодных вод? Однако, оценивая состояние беременной женщины по цвету, помните о том, что околоплодные воды со взвесью являются физиологической нормой.
В том случае, если у беременной женщины отошли воды, которые имеют желтый цвет и слегка мутноваты, повода для беспокойства нет никакого. Примерно такими они и должны быть при нормальном течении беременности. Мамочка может спокойно собраться и добраться до роддома, из которого она вернется со своим таким долгожданным маленьким счастьем.
Порой околоплодные воды имеют естественный желтый оттенок, однако присмотревшись, беременная женщина может заметить в них красные прожилки. Если вы чувствуете себя хорошо, вас ничего не беспокоит, и вы начинаете ощущать схватки – вам не стоит пугаться. В 99% случаев эти прожилки являются лишь следствием того, что шейка матки начала открываться и свидетельствует только о том, что родовой процесс проходит по плану.
А вот в том случае, если отошедшие околоплодные воды зеленые, женщина и медики должны бить тревогу, так как это является сигналом о серьезных проблемах у крохи. Зеленый цвет амниотической жидкости возникает в двух случаях – если произошла внутриутробная дефекация, или если околоплодных вод было слишком мало. Меконий в околоплодных водах может привести к развитию у крохи врожденной пневмонии.
Кроме того, и в том, и в другом случае малыш страдает от гипоксии – внутриутробного голодания. Женщина, заметившая, что околоплодные воды имеют зеленый оттенок, должна как можно быстрее попасть в роддом и обязательно поставить в известность врачей о том, что околоплодные воды зеленого цвета, так как своевременно принятые меры помогут сохранить здоровье и даже жизнь малыша.
Околоплодные воды темно – коричневого цвета, увы, цвет огромного несчастья. Этот цвет почти во всех случаях свидетельствует о внутриутробной смерти крохи. И в этом случае речь идет о спасении жизни женщины. Однако в наше время подобные случаи встречаются настолько редко, что и говорить об этом не имеет смысла. При регулярном наблюдении у врача – гинеколога все проблемы обнаруживаются своевременно и околоплодные воды при беременности отражают состояние женщины.
Красный цвет околоплодных вод – цвет серьезной опасности, как для мамы, так и для малыша. Чаще всего красный или розовый оттенок околоплодных вод возникает в результате попадания крови при кровотечении либо у мамы, либо у малыша. Сами понимаете, насколько опасно это для мамы и ребенка. Если подобная ситуация настигла вас, ваши действия должны быть следующими – немедленно примите горизонтальное положение и ни в коем случае не двигайтесь. Родные должны без промедления вызвать бригаду «скорой помощи».
Во время звонка обязательно (!) сообщите диспетчеру о том, что у беременной женщины отошли околоплодные воды красного цвета. Как правило, в этом случае к беременной женщине приезжает реанимационный автомобиль, оснащенный всем необходимым для оказания экстренной помощи маме и малышу, а не обычная машина «скорой помощи». Ни в коем случае нельзя пытаться самостоятельно доставить беременную женщину в роддом, даже в том случае, если он находится в соседнем доме
Любое неосторожное движение может стать причиной гибели крохи и даже его мамы! Помните о том, что речь идет о двух человеческих жизнях
Справедливости ради надо заметить, что подобные случае тоже встречаются достаточно редко, в основном в том случае, если беременная женщина получила серьезную травму вследствие ДТП, падения или иного ЧП. В основном же все беременности оканчиваются первым криком крохи и бездонной нежностью в маминых глазах. Легких вам родов и безграничного счастья!
Иллюстрации с сайта: 2011 Thinkstock.
Нормы показателей околоплодных вод и допустимые отклонения от нормы
Околоплодные воды подлежат пристальной оценке. Оценивается как их внешний вид, так и количественные и качественные характеристики, которые сравниваются с нормативными.
Для оценки околоплодных вод приняты определённые параметры контроля:
- Цвет. Обычный цвет жидкости — светлый, прозрачный, молочный с небольшими хлопьями примесей или взвеси. Нормальным считается также лёгкая примесь крови, когда воды мутновато-жёлтого цвета, что говорит о частичном раскрытии шейки матки и подготовке организма к скорым родам. Зная их нормальный оттенок, любое окрашивание вод в другой цвет — сигнал о нарушениях жизнедеятельности плода:
- зелёные воды — средняя тяжесть гипоксии плода или примеси первородного кала мекония;
- тёмно-зелёная — высокая степень гипоксии;
- цвет мясных помоев с включениями интенсивно прокрашенных и малоподвижных хлопьев секрета сальных желёз и компонентов эпидермального барьера кожи — гибель плода;
- желтушный окрас — резус-конфликт или тяжёлая степень несовместимости крови плода и матери.
- Степень прозрачности. По плотности амниотическая жидкость похожа на воду. Если её количество недостаточно и воды более плотные, то в большинстве случаев диагностируют плацентарную недостаточность.
- Запах. Бытует мнение, что запах и вкус амниотической жидкости схож с материнским молоком, поэтому новорождённые дети так охотно тянутся к материнской груди.
- Кислотность. Околоплодные воды имеют слабощелочную или близкую к нейтральной реакцию. Установлено, что рН околоплодных вод при сроке беременности до 12 недель относительно высока и составляет 7,32±0,03. Изменение кислотности среды говорит о нарушениях плода:
- рН=7 — нехватка кислорода у плода лёгкой степени;
- рН=6,7 — гипоксия уже выраженная или развивается гемолитическая анемия с разрушением эритроцитов в крови плода.
- Количество вод. Замер объёма производит специалист во время УЗИ-диагностики. При этом измеряются два параметра:
- Максимальный вертикальный карман MVP или DVP — это самый протяжённый, не занятый частями тела плода и жидкостью пуповины, отрезок амниотической жидкости, что располагается между плодом и передней брюшной стенкой. Патологический диагноз выставляется, если размер отличается от нормы — от 2 до 8 см: · 8 см — пограничный размер. Требуется наблюдение в динамике через 2 недели; · менее 2 см — маловодие; · больше или равно 8 см — многоводие.
- Индекс амниотической жидкости ИАЖ, измеряемый с 16 недель беременности. Количество вод меняется в течение всего периода беременности и зависит от организма женщины. После достижения своего максимума в 36 недели, равного 1200 мл, количество вод постепенно уменьшается и к родам до 600–800 мл. Для более точной оценки количества вод принят ИАЖ, который измеряют с помощью аппарата УЗИ начиная с 16 недели. Нормальным считается индекс в пределах от 8,1 до 18 см. Критическим считается величина ИАЖ менее 50 мм.
Таблица: нормативные значения амниотического индекса по неделям
| Срок беременности | Средний нормальный показатель в мм | Допустимые отклонения от нормы в мм |
| 16 неделя | 121 | 73–201 |
| 17 | 127 | 77–211 |
| 18 | 133 | 80–220 |
| 19 | 137 | 83–225 |
| 20 | 141 | 86–230 |
| 21 | 143 | 88–233 |
| 22 | 145 | 89–235 |
| 23 | 146 | 90–237 |
| 24 | 147 | 90–238 |
| 25 | 147 | 89–240 |
| 26 | 147 | 89–242 |
| 27 | 156 | 85–245 |
| 28 | 146 | 86–249 |
| 29 | 145 | 84–254 |
| 30 | 145 | 82–258 |
| 31 | 144 | 79–263 |
| 32 | 144 | 77–269 |
| 33 | 143 | 74–274 |
| 34 | 142 | 72–278 |
| 35 | 140 | 70–279 |
| 36 | 138 | 68–279 |
| 37 | 135 | 66–275 |
| 38 | 132 | 65–269 |
| 39 | 127 | 64–255 |
| 40 | 123 | 63–240 |
| 41 | 116 | 63–216 |
| 42 | 110 | 63–192 |
Клинические формы кандидоза
Молочница протекает в разных формах. Среди них можно классифицировать такие:
- Присутствие кандидобактерий в микрофлоре беременной в довольно большом количестве. При этом нет симптомов воспаления. Если анализы содержать высокий показатель, то беременная должна находиться под наблюдением.
- Диагноз «кандидозный вульвовагинит» ставиться на основе конкретной клинической картины. Анализ обычно показывает баланс кандид и лактобактерий, которые способны подавить действие патогена.
- Высокий показатель патогенов в результатах исследований при сниженном иммунном ответе говорит о бактериальном вагините.
Женщина до беременности может быть носителем инфекции, но не испытывать симптомов. Это первый вариант, и если молочница не прогрессирует, то особого лечения не требуется.
Подтекание околоплодных вод
В среднем, каждая пятая беременная женщина сталкивается с ситуацией, что отхождение вод начинается преждевременно – но постепенно. Чтобы не перепутать с непроизвольным мочеиспусканием, нужно напрячь мышцы: если жидкость вытекать перестала, значит, это были не околоплодные воды (их контролировать усилием воли и мышц невозможно).
Если амниотическая жидкость действительно вытекает, беременной женщине нужно обратиться к врачу. Подтекание означает потерю герметичности и, как следствие, увеличение риска, что в плодный пузырь попадет инфекция.
Врачу-акушер возьмет у беременной женщине мазок, убедится, что в нем действительно присутствуют элементы околоплодных вод – и на основе этой информации будет принимать решение. На ранних сроках (до 34 недель) беременность стараются продлить любыми доступными медицинскими средствами, защищая организм малыша антибиотиками и дожидаясь, пока его легкие созреют для самостоятельного дыхания.
Если же налицо инфекция (повышение температуры у мамы, повышенное количество лейкоцитов в мазке и в крови) – женщину начинают готовить к экстренным родам.
Подтекание околоплодных вод
Природа очень мудра – она предусмотрела, чтобы плодные оболочки были герметичными до самого начала родового процесса. В норме в течение беременности околоплодные воды не подтекают, ни при каких условиях. Однако порой, под влиянием каких-либо внешних факторов, таких как падение или иное грубое физическое воздействие, могут привести надрывам плодного пузыря и, как следствие, подтеканию околоплодных вод различной интенсивности, в зависимости от степени повреждения плодного пузыря. Начинается подтекание околоплодных вод, признаки которого и замечают беременные женщины.
Однако очень часто будущие мамы начинают жутко паниковать, обнаружив на белье мокрые пятна. Женщины полагают, что у них началось подтекание околоплодных вод. Однако в большинстве случаев эти пятна никоим образом не связаны с подтеканием околоплодных вод, а объясняется абсолютно другими факторами. Во-первых, чем больше срок беременности, тем обильнее у женщины становятся влагалищные выделения. А во-вторых, на больших сроках беременности расслабляются мышцы органов малого таза, в том числе и мочевого пузыря, из-за чего возможно легкое недержание мочи.
Для того чтобы самостоятельно прояснить ситуацию, женщине необходимо сделать тест на подтекание околоплодных вод в домашних условиях: сходите в туалет и полностью опорожните мочевой пузырь, подмойтесь и вытритесь насухо. Прилягте на кровать, предварительно постелив чистую сухую простынь. Проследите за своим состоянием – если в ближайшие 15 минут на ней появится влажное пятно, немедленно вызывайте бригаду «скорой помощи» – медики точно знают, как определить подтекание околоплодных вод.
Подтекание околоплодных вод является очень тревожным сигналом в том случае, если беременность не достигла своего логического завершения. А в том случае, если подошел срок появления крохи на свет, подтекание околоплодных вод является сигналом для мамы, что настал срок родов. Именно поэтому игнорировать это явление недопустимо ни в коем случае.
Ведь в том случае, если срок беременности недостаточно большой, чтобы малыш появлялся на свет, повреждение плодного пузыря может привести к проникновению внутрь плодных оболочек патогенной микрофлоры, инфицированию и гибели плода. Врачи в таком случае возьмут околоплодные воды для оценки степени зрелости легких и почек крохи.
В том случае, если они достаточно зрелые для того, чтобы кроха смог существовать вне матки, врачи простимулируют начало родов, во избежание инфицирования плода. В том же случае, если легкие не достигли минимально возможной степени зрелости, врачи будут стараться продлить беременность так долго, как это возможно. Для малыша решающим может стать даже один единственный лишний день, проведенный в животике у мамы в том случае, если отхождение околоплодных вод невозможно остановить.
Все это время и мама, и малыш будут находиться под строжайшим контролем медицинского персонала. Для предупреждения инфицирования крохи, который лишился своей естественной среды обитания – околоплодных вод, врачи будут проводить специальную антибактериальную терапию, направленную на уничтожение чужеродной патогенной микрофлоры. Женщина же в это время должна неукоснительно соблюдать строгий постельный режим – от этого зависит успешный исход беременности.
Как правило, подобным образом врачам удается выиграть одну – две недели, в течение которых легкие крохи успевают созреть. Однако врачи занимают не только выжидательную позицию – на протяжении всего этого времени беременная женщина получает специальные инъекции гормонального препарата, который в значительной мере ускоряет процесс созревания дыхательной и мочевыделительной систем малыша. Как правило, подобная тактика сохранения беременности приносит очень и очень хорошие результаты в том случае, если у беременной женщины подтекают околоплодные воды.
Состав и норма околоплодных вод
Оболочки плода начинают формироваться после прикрепления оплодотворенной яйцеклетки к стенке матки. Тогда и запускается сложный процесс. Из плодных оболочек (амниона и хориона) формируется защитный пузырь со стерильной жидкостью внутри. По мере роста плода пузырь увеличивается.
Околоплодные воды формируются за счет «просачивания» плазмы материнской крови. На поздних сроках в производстве и обновлении амниотической жидкости участвует уже и сам ребенок, его легкие, почки.
Амниотическая жидкость состоит из воды (97 %) с растворенными в ней протеинами, минеральными солями (кальций, натрий, хлор). В ней также можно обнаружить клетки кожи, волос, ароматические вещества.
Существует мнение, что запах околоплодных вод схож с запахом молока матери, поэтому новорожденный малыш без труда находит мамину грудь, ведь он пил похожую на молоко жидкость еще в утробе.
Норма и патологии
Нормальное количество околоплодных вод к концу беременности 600-1500мл. По ряду причин эти цифры могут отклоняться от нормы в большую или меньшую сторону. Тогда врачи говорят о многоводии или маловодии.
Маловодие диагностируется в том случае, когда у будущей мамы менее 500 мл околоплодных вод. Причина снижения количества вод кроется в недостаточном развитии эндометрия (водной оболочки) или снижении его секреторной способности. Среди прочих причин, вызывающих патологию, называют
- аномалии развития мочеполовой системы ребенка;
- гипертонию мамы;
- воспалительные заболевания женщины;
- нарушение обмена веществ, ожирение;
- фетоплацентарную недостаточность.
Маловодие у одного плода при вынашивании близнецов объясняется неравномерным распределением крови в плаценте.
При маловодии наблюдаются сильные боли в животе, болезненные шевеления ребенка, матка уменьшена, размер ее дна не соответствует сроку беременности.
При многоводии секреторная функция водной оболочки повышена. К многоводию могут привести:
- сахарный диабет, инфекционный и вирусные заболевания мамы;
- заболевания сердца, почек;
- несовместимость резус-фактора крови матери и ребенка;
- многоплодная беременность (многоводие у одного плода, маловодие у другого);
- заболевания плаценты.
Признаками многоводия являются тяжесть в животе, отеки ног, затрудняется дыхание и кровообращение, шевеления ребенка становятся лишком активными.
Маловодие и многоводие – опасные патологии. Для их устранения требуется помощь специалиста. При малейших подозрениях стоит обратиться к врачу.
Отклонения в цвете околоплодных вод
В норме амниотическая жидкость бесцветна, прозрачная. По консистенции похожа на воду, не имеет запаха. Чаще всего будущих мам беспокоит изменение цвета околоплодных вод.
Судить о цвете околоплодных вод можно во время их излития, которое происходит в родах. В большинстве случаев, если беременность доношенная, воды прозрачные или мутновато-желтые. Это их нормальный цвет, он не несет опасности. Задача женщины после излития вод – добраться до роддома в течение 2-3 часов.
Амниотическая жидкость может быть и другого цвета.
- В красную крапинку. Незначительная примесь крови в жидкости нормального (светлого или мутновато-желтого) цвета считается нормальной, поскольку говорит о раскрытии шейки матки.
- Зеленый цвет. В зеленоватый или болотный цвет воды окрашивает первородный кал ребенка. Ребенок испытывает кислородное голодание, проглатывание таких вод опасно развитием пневмонии у малыша.
- Красный. Опасный цвет, говорит о внутреннем кровотечении у матери или плода. Самое верное решение – принять горизонтальное положение, срочно вызвать скорую помощь.
- Темно-коричневый. Этот цвет говорит о гибели плода, нужно немедленно обратиться к врачу.
При изменении цвета околоплодных вод матери и ребенку может грозить опасность. Поэтому самостоятельно до роддома лучше не добираться, стоит вызвать скорую, сообщив о цвете вод.
ПРИНЦИП ТЕСТА
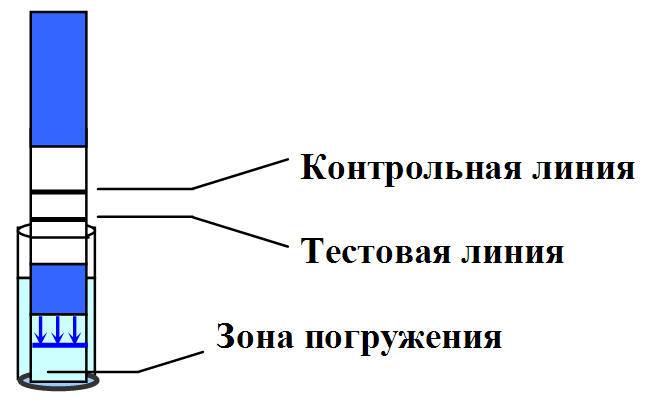
Проба выделений из влагалища, взятая влагалищным тампоном, помещается в пробирку с растворителем. Растворитель в течение 1 минуты экстрагирует пробу из тампона, после чего тампон выбрасывается. После этого в пробирку погружается тестовая полоска AmniSure (дипстик, устройство бокового тока). Содержимое пробы перемещается из погружающейся области в тестовую область полоски. Результат теста визуально считывается через 5-10 минут по наличию одной или двух полос.
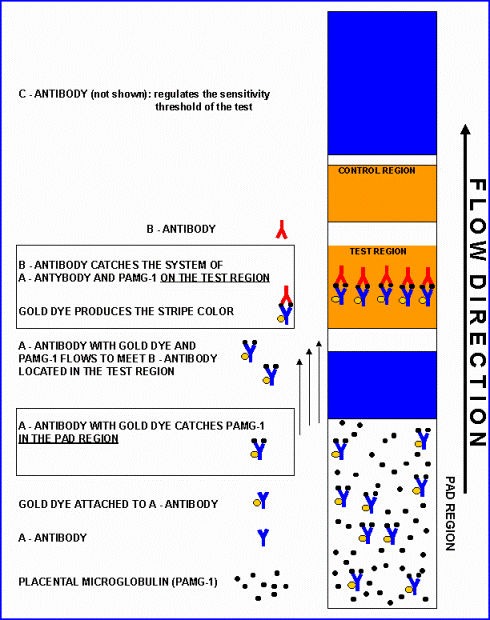
Тест использует принцип иммунохроматографии для определения для определения человеческого плацентарного α1-микроглобулина (ПАМГ-1, PAMG-1, placental α1-microglobulin). ПАМГ-1 был выбран с этой целью благодаря своим уникальным характеристикам: высокому содержанию в околоплодных водах, низкому уровню в крови и чрезвычайно низкой (50-220 пг/мл) концентрации в секрете влагалища и шейки матки при неповрежденных оболочках.
Тест использует высокочувствительные моноклональные антитела, которые выявляют даже минимальное количество белка, появляющегося во влагалище после начала подтекания вод. Для минимизации частоты ложноотрицательных результатов, в тесте используется специально подобранная комбинация из двух моноклональных антител, которая обеспечивает порог чувствительности теста на оптимально низком уровне. Фоновый уровень ПАМГ-1 в секрете влагалища чрезвычайно низок (0,05 – 0,005 мг в капле). Пороговая концентрация ПАМГ-1, которую можно определять с помощью данной комбинации антител, составляет 50 – 220 пг (т. е. 0,05 – 0,22 нг) в 1 мл секрета влагалища. Порог чувствительности теста был специально повышен в 20 раз до 5 – 7 нг/мл, что позволило повысить точность теста до 99% за счет устранения ложноположительных и ложноотрицательных результатов.
Во время процедуры ПАМГ-1 из пробы последовательно связывается с моноклональными антителами A (A-Mab), конъюгированными с меткой, а затем с моноклональными антителами B (B-Mab), иммобилизованными на нерастворимом носителе. Когда антитела A-Mab входят в контакт с ПАМГ-1 в зоне погружения, они захватывают ПАМГ-1 и транспортируют его в тестовую зону. Тестовая зона дипстика имеет полосу, где находятся иммобилизованные антитела B-Mab. Антитела B-Mab “встречают” ПАМГ-1, приносимый мобильными антителами A-Mab из зоны погружения. Эта встреча иммобилизует комплекс ПАМГ-1/A-Mab, в результате чего появляется буро-желтое окрашивание в области тестовой полоски. Это окрашивание возникает в результате наличия золотого красителя, прицепленного к антителам A-Mab. Наличие такого окрашивания указывает на подтекание околоплодных вод. Вторая (контрольная) полоска сделана для того, чтобы проверить, “работает” ли тест-система правильно. Эта полоска появляется когда иммуноглобулины G кролика против антигенов мыши соединятся с мышиными антителами с золотым красителем. Если реакция происходит, появляется контрольная полоска.
Изменение цвета околоплодных вод
У большинства беременных роды начинаются на сроке от 36 до 40 недель. Плодный пузырь может сохранять целостность на протяжении всего первого периода родов, и не лопнуть вплоть до начала потуг. В ряде случаев врач или акушерка вскрывает пузырь, или он лопается сам. Нередко родовая деятельность начинается с отхождения вод, и лишь потом возникают схватки.
Если воды начали отходить, важно внимательно оценить их цвет, так как от него во многом зависит дальнейшая тактика ведения родов. Околоплодные воды прозрачные, беловато-желтоватые или слегка мутноватые.
Околоплодные воды прозрачные, беловато-желтоватые или слегка мутноватые.
Это обычный цвет амниотической жидкости, характерный для нормально протекающей беременности. Постарайтесь в ближайшие два часа добраться до родильного дома.
Околоплодные воды имеют небольшие вкрапления красного цвета (крапинки) или прожилки крови.
Скорее всего, это результат того, что раскрывается шейка матки. Но, все-таки нужно немедленно отправляться в роддом, чтобы врач провел детальный осмотр и исключил осложнения в родах.
Зеленоватый цвет вод или откровенные примеси зелени, серо-зеленый цвет.
Это повод для большого беспокойства. Причинами для подобного окрашивания вод может стать два фактора — дефицит околоплодной жидкости или опорожнение плодом кишечника внутриутробно (мекконий). В роддом нужно отправляться немедленно, так как при таком состоянии плод может страдать от выраженной гипоксии, которая и привела к расслаблению анального сфинктера и опорожнению кишечника плода. Если ребенок во время родов заглотит такие околоплодные воды, это грозит, при попадании в легкие, развитием пневмонии или пульмонита.
Темно-коричневый цвет околоплодных вод.
Это очень опасный признак, он указывает на вероятность внутриутробной гибели плода
Причин может быть множество, но сейчас важно немедленно оказать помощь матери, она сильно рискует жизнью
Красноватый цвет вод или .
Это сигнал неотложного состояния, привести к такому может кровотечение у матери или плода. При малейшем подозрении на подобное нужно немедленно лечь и вызвать «скорую». Малейшее движение опасно. При вызове бригады неотложки нужно сообщить, что околоплодные воды кровавые, и следить за состоянием. Не стоит делать самостоятельных попыткок доехать до роддома при таком окрашивании вод.
Фото — фотобанк Лори
В норме
околоплодные воды светлые, прозрачные, могут иметь незначительное количество примесей, которые появляются не ранее второго триместра. К концу беременности они могут становиться более мутными, количество примесей увеличивается: в амниотической жидкости содержатся первородная смазка с кожи плода, пушковые волосы.
опасно
Изменение окраски и прозрачности околоплодных вод свидетельствует о развитии патологического состояния и требует дополнительного обследования!
- Анализ крови на антитела;
- Обследование на ИППП;
- Кардиотография;
Основные изменения цвета околоплодных вод
-
Ярко-желтая окраска
. Как правило, это свидетельствует о или несовместимости матери и плода по группам крови. Эта патология является опасной для ребенка, может привести к ряду осложнения и требует обязательного лечения в условиях стационара; -
Зеленая окраска
. Выявление околоплодных вод зеленого цвета является признаком гипоксии плода и требует срочного лечения; -
Светлая окраска с красными прожилками
. Такая окраска является вариантом нормы при начале родовой деятельности и связана с и ее микроразрывами; -
Красный цвет
. Такая окраска вод является признаком развития кровотечения по ряду причин ( , ) и требует срочной госпитализации женщины.
Причины, почему так бывает
Осложненные роды: аномальная родовая деятельность, обвитие пуповины или ее сдавление – основные причины, отчего при родах может повышаться риск отхождения зеленых мекониальных вод.
При заболевании матери:
- сердечно-сосудистые нарушения;
- хронические болезни почек и легких;
- сахарный диабет;
- анемия;
- поздние токсикозы;
- аборты в анамнезе;
- возрастные беременные;
- курение и другие вредные привычки;
- переношенной, крайне редко – недоношенной беременности.
Зеленые амниотические воды
Со стороны плода:
- хроническая или острая гипоксии (недостаток кислорода);
- ЗВРП (задержка внутриутробного развития);
- инфицирование.
Все жизненно необходимые функции, в которых нуждается плод внутриутробно, осуществляются через плаценту. Нарушения в функционировании этого органа приводят к тяжелым осложнениям. Причины, вызывающие плацентарную недостаточность:
- инфекции, передающиеся при сексуальных контактах;
- экстрагенитальная патология.
Среди множества причин, влияющих на отхождение вод зеленого цвета, исследователи главными считают две – это комплекс нарушений со стороны детского места и развития плода.
Как это происходит:
- Спазм сосудов брыжейки у плода.
- У ребенка усиливается перистальтика кишечника.
- Расслабляется анальный сфинктер.
- Первородный кал выходит в околоплодные воды.
- Они окрашиваются в зеленый цвет.
Почему же все-таки текут зеленые воды? Рассмотрим несколько примеров.
- Если будущая мама сама недостаточно получает кислорода, значит, ребенку его тоже не будет хватать. Например, при анемии.
- При некоторых заболеваниях у женщины происходит спазм кровеносных сосудов – кровоснабжение плода ухудшается.
- При курении беременная невольно заставляет свое чадо «курить» вместе с ней. Естественно, что кислорода в нужном объеме не достается ни матери, ни ребенку.



























