Диагностика
Диагностировать тазовое предлежание не составляет трудностей. Для этого применяют наружный и внутренний осмотр, а также дополнительные методы исследования.
Наружный осмотр
С этой целью используют приемы Леопольда (определение положения и предлежания ребенка) и измерение живота:
Высота маточного дна
Дно матки при данном виде предлежания находится высоко, то есть превышает физиологическую норму. Это связано с тем, что тазовый конец не прижимается ко входу в малый таз до начала родов.
Приемы Леопольда
При прощупывании живота четко определяется, что плотная и округлая часть (головка) находится в дне матки, а ягодички (крупная, мягкая, неправильной формы и не баллотирующая, то есть неподвижная часть) находится у входа в таз.
Сердцебиение плода
При головном предлежание четко выслушивается сердцебиение справ или слева, но ниже пупка. При предлежании тазовым концом сердцебиение слышно на уровне либо выше пупка.
Влагалищное исследование
Данный метод наиболее информативен при проведении в родах:
- в случае предлежания ягодиц прощупывается мягкая часть и щель между ягодичек, а также крестец и половые органы;
- если предлежание чисто ягодичное, легко определяется паховый сгиб;
- в случае смешанного ягодичного предлежания рядом с ягодичками прощупывается стопа;
- при ножном определяется ножки плода, а в случае выпадения ножки главным ее отличием от выпавшей ручки служит признак, что с ручкой возможно «поздороваться».
Дополнительные методы
УЗИ плода
Уточняется предлежание плода, а также его масса, наличие или отсутствие врожденных пороков и обвития пуповиной, степень разгибания головки.
КТГ и ЭКГ плода
Позволяют оценить состояние малыша, гипоксию, обвитие или прижатие петель пуповины.
Возможные осложнения при родах и последствия
Тазовое предлежание вовсе не означает, что у женщины во время вынашивания ребенка возникнут осложнения. Проблемы могут появиться в ходе родовой деятельности.
- Слабой родовой деятельностью. Поскольку нижняя часть тела мягче головы, она намного слабее давит на тазовое кольцо. Соответственно, на полное раскрытие шейки требуется намного больше времени.
- Травматизмом. При выходе из родовых путей у ребенка может запрокинуться назад головка или ручки. Кроме того, у таких деток намного чаще диагностируют кривошею, вывих бедра.
- Развитием гипоксии. У детей в ягодичном предлежании часто случается зажатие пуповины, вследствие чего осложняется приток кислорода.
- Дисплазией тазобедренных суставов у новорожденного. Из-за неправильного расположения у малыша может развиться недоразвитость суставов.
- Патологиями наружных половых органов. Девочка подвергается риску возникновения отека половых губ, а мальчик – мошонки.
Доктор перевернул дочку в нужное положение
Елена, мама 10-месячной Катюшки:
На 34-й неделе я пришла на плановое УЗИ к доктору Гайлису и первое, что он у меня спросил, знаю ли я, что ребенок сидит на попе? Я не просто знала, я была в этом уверена! Врач сказал, что ребенок для моей конституции уже большой и самому ему трудно будет перевернуться, места совсем мало. А переворачиваться дочка, похоже, сама не планировала. Я делала и упражнения, и ходила на занятия в бассейн. Но ничего не помогало. Кесарево сечения мне делать очень не хотелось.
Врач посоветовал и дальше делать специальные упражнения и обязательно продолжать ходить в бассейн на аквааэробику. А в самом конце приема вдруг предложил перевернуть дочку. Вернее, как он сам выразился, помочь малышке перевернуться, так как переворот обычно делают на более позднем сроке и в других условиях.
Честно сказать, я очень испугалась, так как совсем не была к этому готова. Но все оказалось не так страшно. Процедура заняла не более 2 минут. Было совсем не больно, немного неприятно. Врач помассировал живот, пощупал, покрутил что-то, я толком и не поняла, что произошло, но из кабинета я вышла уже с правильным предлежанием плода.
Причины возникновения тазового предлежания
Иногда то, что ребенок в утробе занимает положение ногами вниз – это просто случайность. Тем не менее есть определенные факторы, которые затрудняют поворот плода во время беременности и увеличивают вероятность тазового предлежания.
- Аномалии матки. Обычно матка имеет форму полой перевернутой груши, но у некоторых женщин она развивается по-разному или деформируется. Нарушения часто присутствуют с рождения, но могут развиваться и в более позднем возрасте из-за рубцовой ткани, возникшей в результате операции (включая кесарево сечение), миомы (доброкачественные опухоли, которые растут в стенке матки) или тяжелой инфекции. В результате у ребенка может не хватить места для переворачивания.
- Расположение плаценты. Например, в случае предлежания плаценты, она может препятствовать тому, чтобы плод занял положение головой вниз.
- Объем околоплодных вод. Слишком малое или слишком большое количество околоплодных вод также может привести к тому, что ребенок окажется в тазовом предлежании. При маловодии движение плода в утробе значительно ограничивается, в то время как при многоводии – повышается, поскольку у него слишком много места и он может менять позиции вплоть до родов.
- Пороки развития. Очень редко тазовое предлежание может быть признаком проблем с мышечной или центральной нервной системой ребенка. Такие осложнения могут быть выявлены во время обследования, которое проводится примерно на 20 неделе беременности.
- Многоплодная беременность. При вынашивании близнецов один или несколько детей могут оказаться не в состоянии перевернуться, поскольку у них меньше места для движения.
Течение беременности
Окончательный диагноз тазового предлежания выносят на 36 неделе, когда плод прочно занял положение в матке, хотя не исключен и самопроизвольный поворот. Беременность при предлежании плода тазовым концом гораздо чаще протекает с осложнениями, нежели при головном предлежании. Основными осложнениями выступают:
- угроза прерывания или преждевременных родов;
- гестоз;
- плацентарная недостаточность.
Все перечисленные осложнения приводят к кислородному голоданию плода, и, соответственно, к его задержке развития (гипотрофии и маловесности), аномальному количеству околоплодных вод (мало- или многоводие), обвитию пуповиной. Кроме того, тазовое предлежание нередко сопровождается предлежанием плаценты, неустойчивым положением плода и дородовым излитием вод.
Созревание продолговатого мозга
К 33 – 36 неделе созревание продолговатого мозга начинает замедляться, что проявляется перицеллюрным и периваскулярным отеком головного мозга, что ведет к «набуханию» и нарушению кровообращения в мозге, а, следовательно, и к расстройству его функций.
Надпочечники
Истощается функция надпочечников, а также гипоталамо-гипофизарной системы, что существенно снижает приспособительно-защитные реакции плода в родах и после.
Половые гонады (яички и яичники)
Отмечается нарушение кровообращения и отек тканей, частично гибнут зрелые клетки половых гонад, что впоследствии сказывается на репродуктивной функции (гипогонадизм, олиго- и азооспермия) и приводит к бесплодию.
Врожденные пороки развития
При предлежании тазовым концом в 3 раза чаще, в отличие от головного предлежания встречаются врожденные пороки. В первую очередь пороки ЦНС и сердца, а также аномалии пищеварительного тракта и опорно-двигательной системы.
Нарушение маточно-плацентарного кровотока
Приводит к гипоксии плода, учащению сердцебиения и снижению двигательной активности.
Что за патология
В первые 30 недель развития кроха свободно шевелится в материнском животе. Это и не удивительно — вокруг много жидкости, в которой легко перемещаться. Размеры его еще маленькие и ничего не мешает двигаться.
После 32 недели ему становится тесно, и он принимает положение, в котором скорее всего и пролежит до рождения. Маме любая поза крохи не доставляет каких-либо неудобств.
Определяют ее на УЗИ. В 90% дитя лежит головой вниз — это самое благоприятное для естественного деторождения положение и малыш занимает его рефлекторно.
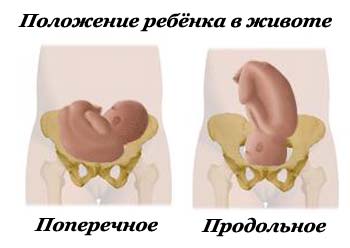
Но иногда дитя находится ножками или попой вперед. Такую позу называют тазовое предлежание плода.
Причин может быть несколько:
- недоношенная беременность, тогда эмбрион еще слишком маленький и свободно перемещается в животе мамы;
- недоразвитие вестибулярного аппарата у малыша, из-за чего он не принимает позу вниз головой;
- многоводие, в воде дитя не может зафиксироваться в одном положении или же наоборот маловодие, тогда дитя почти неподвижно;
- ограничение подвижности дитя выростами на стенках матки или физиологическими особенностями женщины.
При повторных разрешениях от бремени у женщины может быть снижен тонус матки и брюшной стенки. При его чрезмерном повышении дитя ограничено в подвижности и не может занять правильную позицию.
Прежде всего, нарушение бывает нескольких видов.
- Ягодичное. Оно самое частое и наиболее благоприятное для роженицы. Ребенок как будто сидит на корточках, или если плод лежит попой вниз.
- Ножное. Ноги малыша находятся у входа в матку.
- Смешанное.
Ведение родов
Ведение родов в случае тазового предлежания имеет существенную разницу по сравнению с родами в головном предлежании.
Ведение периода схваток
Постельный режим
Если при нормальных родах роженице в первом периоде настоятельно рекомендуют вести себя активно (ходить), то в случае тазового предлежания женщине полагается лежать, причем ножной конец кровати лучше приподнять. Подобная тактика предотвращает преждевременное или раннее отхождение вод. Лежать полагается на том боку, куда обращена спинка малыша, что стимулирует маточные сокращения и предупреждает слабость схваток.
После отхождения вод
Как только воды отошли, необходимо провести влагалищное исследование, чтобы исключить выпадение ножек или пуповинной петли. Если предлежание чисто ягодичное, можно попытаться заправить выпавшую петли. При ножном предлежании этот метод не применяется. Если петля не заправляется или предлежат ножки, проводится экстренное кесарево сечение.
Мониторинг
Первый период родов полагается вести под контролем КТГ, в крайнем случае, проводить аускультацию плода каждые полчаса (при родах в головном предлежании каждый час). Также следует следить за сократительной активностью матки, вести партограмму (график раскрытия маточного зева).
Профилактика гипоксии плода
Своевременное предоставление медикаментозного сна-отдыха (в начале первого периода) и введение триады по Николаеву каждые 3 часа.
Анестезия
В случае тазового предлежания рекомендуется первый период родов обезболивать (эпидуральная либо пудендальная анестезия).
Спазмолитики
Своевременное введение спазмолитиков (но-шпа, папаверин) начинается с открытия шейки на 4 см и повторяется каждые 3 – 4 часа, что предотвращает ее спазм.
Ведение второго периода
Окситоцин
В конце периода схваток и начале второго периода внутривенно кают окситоцин, что предупреждает слабость схваток и потуг и сохраняет правильное членорасположение малыша. С началом потуг на фоне введения окситоцина вводится внутривенно атропин для предупреждения спазма шейки.
Мониторинг
Продолжается контроль сердцебиения плода и схваток (КТГ).
Эпизиотомия
Как только ягодички появились из половой щели (прорезывание ягодичек) проводится рассечение промежности – эпизиотомия.
Ручное пособие
В зависимости от ситуации, при прорезывании ягодиц или рождении ножек оказывается то или иное ручное пособие (по Цовьянову 1 или 2, экстракция плода за тазовый конец, прием Морисо-Левре-Ляшепель).
Третий период родов ведется как при обычных, физиологических родах.
Пример из практики
В роддом поступила молодая первородящая женщина с жалобами на схватки. На учете в женской консультации не состояла (не любят наши женщины наблюдаться у врача). Роженица находилась примерно на 32 неделе беременности. При пальпации живота выяснилось, что беременность двойней (2 головы и обе в дне матки) и 2 сердцебиения выше пупка. При влагалищном исследовании обнаружилось открытие шейки 8 см, плодного пузыря нет, предлежат ножки, одна тут же выпала. Женщина жалуется на потуги. Кесарево сечение делать поздно. Сразу взяла на родовый стол. Надо сказать, что во время потуг роженица вела себя довольно неадекватно. Кричала, пыталась убежать со стола и руками тянулась к промежности, пока я пыталась извлечь первого малыша. Рождение ножек и туловища прошло более-менее нормально, а головка, конечно, «застряла». Посадив на левую руку ребенка как всадника и введя в ротик палец, пальцами правой руки как вилкой обхватила шейку ребенка (прием Морисо-Левре-Ляшепель), пытаюсь вывести головку. Процесс занял около 3 – 5 минут, я уже не ждала рождение живого малыша. Но он родился живой, хоть и в тяжелой асфиксии. Второй ребенок тоже «шел» ножками. Но с его рождением дело пошло быстрее, так как «путь проложен», хотя тоже возникли трудности с выведением головки. Последовый период без особенностей. На родах присутствовали неонатолог и анестезиолог, которые сразу же оказали реанимационные мероприятия детям. После выписки из роддома женщина была переведена в детское отделение для дальнейшего выхаживания малышей. В заключение хочется сказать, что видела ее и деток примерно через год после рождения, пообщалась с мамой. Детки со слов нормальные, хорошо развиваются и растут.
Разновидности тазовых предлежаний плода с фото
Тип предлежания ребенка в утробе определяется частью тела, которая находится у выхода из матки. Таким образом врачи выделяют тазовое и головное предлежание. Если малыш внутри утробы прижат к тазовому кольцу нижними конечностями или ягодицами, гинеколог делает вывод о тазовом предлежании. Врачи выделяют ножной и ягодичный виды тазового предлежания (они представлены на фото).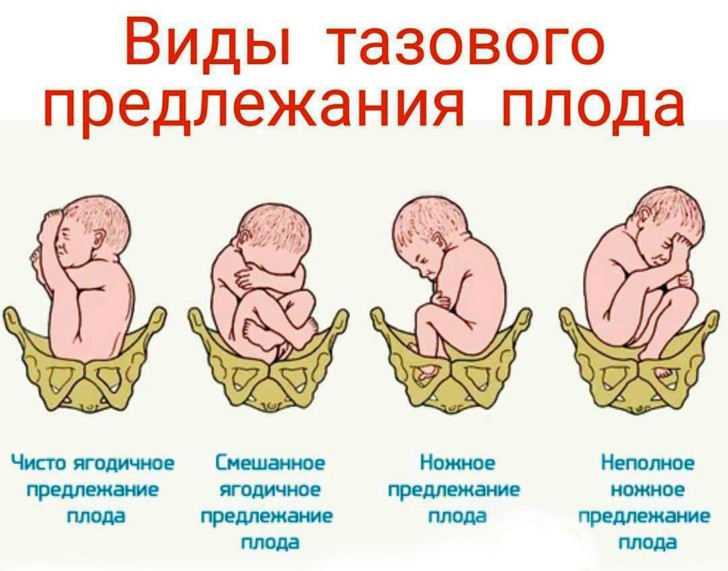
Каждый из видов тазового предлежания делится на несколько подвидов. При классификации ножного предлежания плода врачи выделяют:
- полное – обе нижние конечности младенца направлены к маточному зеву;
- неполное – если внизу находится только одна ножка;
- коленное – наиболее редкий случай, при котором ноги малыша согнуты в коленках и прижаты к костям таза и маточного зева.
При ягодичном предлежании плода внизу находятся его ягодицы. Ягодичное предлежание может быть двух видов:
- Чисто ягодичное. У малыша при этом выпрямлены ноги, головка направлена вперед, а попа прижата к костям таза.
- Смешанное. Ножки согнуты в обоих суставах — тазобедренном и коленном, соответственно, к тазовому кольцу прижимаются и ягодицы, и стопы.
Согласно статистике, ягодичное предлежание плода встречается наиболее часто. На втором месте – смешанное, а на третьем – ножное. Как правило, ребенок должен перевернуться и занять правильное внутриутробное положение до 33–37-й недели. Однако гинекологам известны случаи, когда плод менял свое положение прямо во время родов. Самые высокие шансы на то, что малыш внутри утробы перевернется к моменту начала схваток, имеют роженицы, чьи дети находятся в чисто ягодичном предлежании.
Ведение естественных родов при ягодичном предлежании
- В период схваток и раскрытия шейки матки женщине необходимо соблюдать постельный режим, чтобы избежать различных осложнений.
- После того, как отойдут воды, врач проводит влагалищное исследование для уточнения диагноза и определения вероятности выпадения пуповины.
- В родах врач оказывает помощь в виде пособий, чтобы сохранить расположение ножек плода вдоль туловища с прижатыми скрещенными ручками. После рождения ребенка до уровня пупка начинает развиваться гипоксия из-за сдавления пуповины головкой. Поэтому часто выполняют эпизиотомию, чтобы процесс рождения головки сделать менее травматичным и быстрым, применяют ручное пособие по Цовьянову.
- Если голова не рождается в течение 5-7 минут, то может наступить гибель плода в результате асфиксии, может развиться и отслойка плаценты. Поэтому требуется быстрая и грамотная медицинская помощь врача, применение ручного приема Морисо-Левре.
- Если у женщины (ягодичное предлежание плода в родах), то требуется присутствие неонатолога на случай реанимационных мероприятий новорожденного. После родов полезно определить состав газов в крови из пуповины.
- Все рожденные дети требуют особого внимания неонатолога, серьезного первого осмотра для исключения вывиха тазобедренного сустава, родовой травмы позвоночника, гипоксии мозга, которые нередко сопровождают такие роды.
Тактика естественных родов при тазовом предлежании
Тактика ведения естественных родов с тазовым предлежанием значительно отличается от привычных родов. Даже схватки и излитие околоплодной жидкости могут происходить совсем по-другому.
Роды с тазовым положением ребёнка, проводящиеся естественным путём, могут иметь некоторые отличия:
- Шейка матки может открыться не полностью прежде, чем начнётся изгнание плода.
- Родовая деятельность может быть слабо выражена.
- Часто возникают внутренние разрывы.
- Высок риск преждевременных родов.
- Излитие вод может произойти преждевременно и не полностью.
- Высок риск серьёзных осложнений у плода, вплоть до смертельного исхода, в результате удушья.
Чтобы естественный родовой процесс в тазовом предлежании прошёл успешно, женщине важно правильно подготовиться и внимательно слушать персонал роддома. Во время родов при тазовом предлежании женщина должна внимательно слушать советы медицинского персонала
Во время родов при тазовом предлежании женщина должна внимательно слушать советы медицинского персонала
На первом этапе происходит изгнание нижних конечностей плода и таза до пупочной области. Во время периода схваток, роженицу укладывают на бок, к которому обращена спинка плода. На данном периоде родов врач производит рассечение промежности роженицы, чтобы избежать травмы у ребёнка. Также на первом этапе родовой деятельности медперсонал может совершать манипуляции по правильному повороту ягодиц для безопасного изгнания.
Следующий этап очень ответственный, так как головка плода пережимает пуповину, и если роды не будут завершены немедленно, может произойти непоправимое – смерть младенца в результате асфиксии. На данном этапе должно появиться тельце ребёнка до уровня лопаточной области. Далее должны появиться плечики и ручки плода. В этот момент акушеры могут помогать ребёнку, совершая различные повороты плеч ребёнка и расправление ручек. Если у матери наблюдается слабо выраженная родовая деятельность, то ей вводятся стимулирующие препараты.
Самым ответственным моментом является появление головки малыша. Опытные врачи выполняют ряд манипуляций для безопасного извлечения плода.
После полного изгнания плода, ожидается рождение последа. Затем роженице вводятся препараты, предотвращающие развитие послеродовых осложнений, например, маточного кровотечения.
При тазовом предлежании плода роды осуществляются под строгим контролем состояния роженицы и плода. С помощью профессионального медицинского оборудования контролируется работа сердца матери и ребёнка, чтобы вовремя предпринять меры, если возникнут проблемы.
Причины

Малыша контролируют при плановых осмотрах и УЗИ, чтобы определить его положение. Если во втором триместре врачи обнаруживают «тазовое предлежание», это не должно вызывать беспокойство. Все может измениться до момента родов, поскольку ребенок еще свободно переворачивается несколько раз в день.
Однако после 32 недель беременности стоит обратить внимание на такое заключение. К этому сроку вес малыша становится достаточно большим, чтобы он уже не мог свободно перемещаться внутри матки
Вероятность того, что он самостоятельно перевернется головой вниз, с каждым днем уменьшается. Но почему это происходит?
Есть несколько причин тазового предлежания:
- Многоплодная беременность;
- Многоводие;
- Повышенная активность плода;
- Узкий таз женщины;
- Большой вес ребенка;
- Неправильное развитие плаценты;
- Пониженный тонус матки;
- Короткая пуповина.
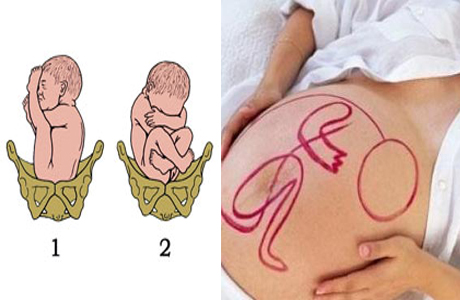
Существует несколько видов тазового положения:
- Ягодичное. У входа матки находятся ягодицы, а ноги расположены вдоль туловища;
- Ножное. Ступни плода находятся у выхода.
- Коленное. К тазу матери направлены колени.
- Смешанное. К лону лежат ягодицы, а ноги ребенка согнуты.
Самым распространенным из всех тазовых предлежаний является ягодичное. Оно составляет 30% всех аномальных родов. Во время схваток малыш занимает ножное положение.
Коленное положение встречается редко – менее 1% всех родов и считается серьезным аргументом в пользу экстренной операции.
Что делать, чтобы ребенок перевернулся
В этом вопросе нужно рассмотреть три направления: что может сделать сама женщина, что может сделать ее акушер-гинеколог и что может предпринять врач, ведущий роды.
Что может сделать женщина
Разберемся, что может зависеть от самой будущей мамочки, и что она может сделать.
- Настроиться на позитивный лад. От психологического состояния матери во многом зависит состояние ребенка, поэтому нервничать и тревожиться крайне не рекомендуется.
- Говорить со своим ребенком и просить его перевернуться. Скептики могут посмеяться над таким советом, но опытные психологи и акушеры говорят о том, что этот метод работает.
- Делать специальные упражнения, например, повороты. Исходное положение — лежа на спине, ноги слегка согнуты в коленях. Аккуратно и плавно, без рывков, нужно повернуться на правый бок и полежать в таком положении в течение 2 минут. После этого перевернуться на левый бок и тоже полежать. Повторить по 5 раз для каждого бока. Все движения должны быть максимально деликатными.
Что может сделать акушер
Если у мамы не получилось простимулировать поворот плода, это абсолютно нормально. На сроке выше 35 недель за дело берется акушер, который пробует сделать так называемый акушерский переворот. В ходе процедуры он с помощью специальных манипуляций воздействует на живот женщины, пытаясь придать плоду оптимальное положение для родов. Однако нельзя не заметить, что большинство деток, «перевернутых акушеркой» в ближайшее время возвращаются в тазовое предлежание.
Довольно часто, чтобы снизить риски и для мамы, и для ее малыша, врач принимает решение о проведении кесарево сечения. Однако, немало женщин рожают естественным путем.
Важно! Выбор варианта ведения родов всегда осуществляется персонализировано с учетом индивидуальных особенностей мамы и ее ребенка. Важно подобрать хорошего специалиста на начальном этапе беременности.
Особенности родоразрешения
Выбор метода родоразрешения зависит от многих факторов. Большинство врачей в этом случае прибегает к кесареву сечению. Техника выполнения та же, что применяется и при головном предлежании. Показаниями к оперативному родоразрешению являются:
- слабая родовая активность;
- патологические процессы в малом тазу;
- недоношенность;
- нарушения в развитии ребенка;
- маленький или избыточный вес;
- переношенная беременность;
- патологии плаценты.
Некоторые врачи считают, что естественные роды при тазовом предлежании для мальчиков опаснее, чем для девочек, из-за возможного травмирования мошонки. Однако не существует статистически достоверных данных, которые подтверждали бы это мнение.
Механизм естественных родов при тазовом предлежании включает следующие этапы:
- Отхождение вод. Воды могут отойти преждевременно, вследствие чего возрастает риск инфицирования и слабой родовой активности. Во избежание вышеперечисленных осложнений роженица должна находиться в лежачем положении до отхождения вод. После того, как у женщины лопнет околоплодный пузырь, врач должен будет провести вагинальный осмотр для того, чтобы исключить любые патологии пуповины.
- Схватки. Средняя продолжительность раскрытия шейки матки при ягодичном или ножном предлежании на несколько часов превышает длительность схваток, чем в случае головного предлежания. Это обусловлено меньшей силой давления мягкой части на тазовое кольцо женщины. Кроме того, что первый период родов может немного затянуться, схватки носят более интенсивный характер в сравнение с пациентками, у которых внизу находится голова ребенка.
- Потуги. Это самый опасный из всех периодов. Поскольку в это время происходит рождение малыша, огромное значение для благополучного родоразрешения имеет акушерская тактика. В период потуг очень многое зависит от компетентности и профессионализма акушера. Сначала из родовых путей выходят ноги и ягодицы, то есть нижняя часть тельца, а потом – сама голова. Основную опасность для рожениц, у которых детки заняли неправильное внутриутробное положение, представляют стремительные роды.
- Отделение плаценты и последа. Третий период не имеет специфики. Отделение последа происходит обычным путем.































