Формы артериальной гипертензии
Правильное определение формы артериальной гипертензии играет решающую роль в предупреждении развития опасных осложнений и выборе оптимальной терапевтической тактики. Особенно это касается вторичной АГ как следствия дисфункции некоторых отдельных органов и систем организма.
Нефрогенные паренхиматозные артериальные гипертензии
Чаще всего причина вторичной артериальной гипертензии — заболевание почек. Давление может повышаться при пиелонефрите, нефропатиях различной природы, опухолях, туберкулезном поражении почек и других почечных патологиях.
Эта форма гипертензий чаще встречается у более молодых людей. Для нее характерно нормальное давление на начальной стадии заболевания. Развитие заболевания и выраженное поражение тканей вызывают повышение артериального давления на фоне хронической почечной недостаточности.
Нефрогенные реноваскулярные артериальные гипертензии
Причина реноваскулярной АГ — нарушение артериального почечного кровотока, в большинстве наблюдений обусловленного атеросклерозом почечных артерий. Стойкое повышение давление развивается при сужении просвета почечной артерии более чем на 70%. Характерный признак данной формы АГ — повышение давления до 160/100 мм рт. ст. и выше.
Заболевание обычно начинается остро, при этом давление не удается сбить гипотензивными препаратами.
При ультразвуковом исследовании определяют асимметрию почек и нарушение магистрального кровотока. Болезнь часто приводит к инфаркту миокарда и инсульту. При отсутствии адекватной терапии выживаемость в ближайшие 5 лет прогнозируют только 30% людей.
Феохромоцитома
Эта АГ, причиной которой является гормонально активное новообразование надпочечников, встречается примерно в 0,3% симптоматических гипертензий. Периодический выброс в кровь адреналина, дофамина и других гормонов вызывает резкое повышение артериального давления и часто приводит к гипертоническому кризу.
Диагноз ставится на основании результатов гормональных тестов и инструментальных исследований. Феохромоцитома лечится только хирургически.
Первичный альдостеронизм
Заболевание обусловлено излишней выработкой в почках гормона альдостерона — он отвечает за задержку в организме ионов натрия и выведение ионов калия. При нарушении калиево-натриевого баланса образуется излишек калия в клетках. Из-за этого в организме накапливается жидкость и повышается артериальное давление.
Лекарственная терапия при первичном альдостеронизме не дает должного эффекта. Пациенты страдают от судорог, мышечной слабости, жажды. Патология может привести к инсульту, гипертоническому кризу, отеку легких.
Синдром и болезнь Иценко-Кушинга
Синдром и болезнь Иценко-Кушинга — изменение гипоталамуса, следствием которого становится избыточный синтез корой надпочечников глюкокортикоидных гормонов. Один из признаков заболевания — ожирение.
Повышенное из-за гормонального дисбаланса артериальное давление не снижается при приеме снижающих давление препаратов. При подтверждении диагноза на КТ и МРТ надпочечников назначается хирургическое или гормональное лечение.
Коарктация аорты
Одна из редких форм артериальной гипертензии, причина которой — затруднение кровотока в большом круге кровообращения из-за врожденного сужения просвета аорты.
Коарктация (сужение) аорты диагностируют сразу после рождения ребенка или в раннем детском возрасте. В результате сужения главного кровеносного сосуда кровоток ухудшается, что приводит к систолической перегрузке левого желудочка сердца. При измерении артериального давления отмечаются высокие показатели на руках и нормальные или пониженные на ногах.
При значительном стенозе артерии показано хирургическое вмешательство.
Лекарственные формы артериальной гипертензии
Некоторые лекарственные препараты повышают вязкость крови, задерживают в организме соль и воду, вызывают спазм сосудов, и становятся причиной артериальной гипертензии.
Среди этих лекарств — капли от насморка с производными эфедрина, нестероидные противовоспалительные препараты, некоторые гормональные контрацептивы, антидепрессанты, глюкокортикоиды.
Подобные средства следует принимать строго по назначению врача и под его постоянным контролем.
Нейрогенные артериальные гипертензии
Причинами артериальной гипертензии могут быть черепно-мозговые травмы, энцефалит, новообразования в головном мозге. Такой вид АГ называется нейрогенным.
Характерные признаки: судороги, головные боли, тахикардия. Нормализация артериального давления возможна только после успешной терапии основного заболевания.
Изменение образа жизни
 Ни один из народных или медикаментозных способов лечения не сравнится с изменением образа жизни и коррекции рациона.
Ни один из народных или медикаментозных способов лечения не сравнится с изменением образа жизни и коррекции рациона.
Перевернуть привычную картину мира и выйти из зоны комфорта крайне сложно, однако данные обстоятельства являются ключевыми факторами предупреждения развития гипертонии и уменьшения артериального давления при её наличии.
Основными целями изменения образа жизни являются:
- снижение риска развития сердечно-сосудистых осложнений;
- откладывание необходимости проведения фармакотерапии;
- уменьшение дозы антигипертензивных препаратов, принимаемых на постоянной основе.
Доказаны положительные эффекты относительно уровня артериального давления у следующих модификаций стиля существования:
Снижение потребления соли. NaCl способствует повышению объёма циркулирующей крови (за счёт задержки воды и солей) и повышению общего периферического сопротивления сосудов (активация симпатической нервной системы). Уменьшение данного продукта до 5 г/сутки позволяет сбить систолическое и диастолическое артериальное давление на 4-5 мм. рт. ст и стабилизировать его уровень
Снижение соли в пищевом рационе особенно важно для лиц старческого и пожилого возраста.
Отказ от алкоголя. Регулярный приём напитков, содержащих этанол, в самых низких объёмах (3-5%), провоцирует подъём кровяного давления и развитие гипертонических кризов даже у лиц, принимающих гипотензивные медикаменты
Максимально допустимое количество чистого спирта для мужчин – 30 г в сутки и 140 г в неделю, для женщин – 20 г и 80 г соответственно.
Коррекция пищевого рациона. Лицам, страдающим гипертонической болезнью или имеющим отягощённый семейный анамнез по данной нозологии, следует употреблять больше фруктов, овощей, молочнокислых продуктов с низким процентным содержанием жира, круп и цельных злаковых ингредиентов, белков растительного происхождения. Рекомендуется принимать около 200 г свежей рыбы каждую неделю и не менее 400 г овощей или фруктов в сутки.
Снижение массы тела. Научные исследования показали, что уменьшение веса на 5,1 кг приводит к понижению систолического и диастолического артериального давления примерно на 4,5 и 4 мм. рт. ст. соответственно. Рекомендуется поддержание индекса массы тела в пределах «здорового» показателя всем больным гипертонической болезнью – около 24-25 кг/м2. Для снижения массы тела следует вводить комплексный подход, который предполагает применение специальной гипокаллорийной диеты и регулярные физические упражнения. При неэффективности стандартных методов возможно использование медикаментозных средств («Орлистат»).
Регулярные физические упражнения. Систематические аэробные нагрузки, по данным мета-анализа нескольких крупных РКИ, способствуют уменьшению артериального давления на 2-3 мм. рт. ст. у здоровых лиц и примерно на 5-7 мм. рт. ст. у тех, кто страдает гипертонической болезнью. Людям с повышенным уровнем артериального давления рекомендуется уделять по 30 минут 5-7 дней в неделю таким упражнениям, как ходьба, беговые тренировки, катание на велосипеде, плавание. Значительный положительный эффект показывают интервальные тренировки.
Отказ от курения. Табачный дым – самый главный фактор риска развития сердечно-сосудистых болезней, развившихся в результате формирования атеросклеротических наложений на стенках сосудов. Отмечено, что у курильщиков в 2 раза чаще встречается ишемическая болезнь сердца, в 1,5 – инфаркт миокарда, в 2,3 – инсульт. После акта курения в течение 15 минут наблюдается повышение артериального давления и частоты сердечных сокращений, которое носит центральный характер. Научные исследования, в ходе которых проводилось суточное мониторирование АД, продемонстрировали, что у людей, выкуривающих не менее 3 сигарет в сутки, среднее систолическое и диастолическое АД на 5-9 % выше.
Таким образом, банальное изменение образа жизни (переход к систематическим общим физическим нагрузкам и здоровому питанию) способно понизить артериальное давление на 10-15% и более. Перед началом ведения здорового образа жизни не требуется консультация специалиста!
Причины и виды артериальной гипертензии
Механизм, запускающий болезнь, до конца не выяснен. Некоторая доля диагнозов (до 10-15%) спровоцирована патологиями внутренних органов: сосудов, почек, структур мозга, эндокринных желез, др. Такую гипертензию называют вторичной. Для нее характерно внезапное начало и быстрый прогресс. Основные усилия направлены на лечение основного заболевания, положительная динамика которого приводит к нормализации состояния.
Более распространена первичная (или эссенциальная гипертензия), при которой артериальное давление повышается без видимых причин. Однако есть ряд факторов, увеличивающих вероятность ее развития:
- наследственная предрасположенность;
- систематическое курение и злоупотребление алкоголем;
- возрастные изменения кровеносной системы;
- стрессы, избыточный вес, прием гормональных препаратов;
- приверженность к кофе, соленой и жирной пище;
- хроническое недосыпание, малоподвижность.
Первичной форме заболевания больше подвержены люди зрелого возраста. После 40-45 лет эссенциальной гипертонией страдает до половины населения. У женщин она нередко развивается на фоне климакса, когда происходит перестройка гормональной и нервной систем.
Вторичная гипертензия, напротив, выявляется чаще у молодых людей (до 20 лет) либо в пожилом (старше 60 лет) возрасте. При такой форме заболевания артериальное давление плохо поддается коррекции, а изменение образа жизни существенно не влияет на состояние. В некоторых случаях симптомы уходят после операции по поводу основного диагноза.
Степени и стадии артериальной гипертонии
Нормальными значениями АД считаются цифры до 120-129 на 80-84 мм рт. ст. При интенсивных физических или психологических нагрузках эпизодические скачки показателей допустимы. Они не считаются угрожающими, если корректируются самостоятельно. О развитии артериальной гипертензии говорят, когда имеет место стойкое повышение АД более 140/90 мм рт. ст. (замеры производят несколько раз с интервалом в несколько дней).
В зависимости от того, насколько сильно увеличивается давление и какие симптомы этому сопутствуют выделяют следующие степени (формы) артериальной гипертензии:
| 1 (мягкая) АД: 140-159/90-99 мм рт. ст. |
Могут присутствовать легкие нарушения сна, эпизодический дискомфорт в области сердца, тахикардия. При нагрузках появляются головные боли. Периоды обострения чередуются с нормальным самочувствием, в котором сохраняется привычная активность. Медикаментозная терапия назначается, если коррекция образа жизни не приводит к улучшению состояния. |
| 2 (умеренная) АД: 160-179/100-109 мм рт. ст. |
Головные и сердечные боли беспокоят чаще, нередко по ночам. Могут фиксироваться головокружения, обмороки, одышка, чувство онемения в конечностях. Такое состояние сохраняется до нескольких лет, но кровоснабжение органов-мишеней уже затронуто, что ведет к проблемам в их работе. Необходим постоянный прием антигипертензивных препаратов: иАПФ, БКК, сартаны. Без лечения вероятно развитие осложнений: стенокардии, атеросклероза, ишемии сердца или мозга, др. |
| 3 (тяжелая) АД: более 180/110 мм рт. ст. |
Наблюдается нарушение координации движений, фиксируются продолжительные гипертонические кризы. Могут развиваться парезы, параличи, ухудшаться зрение. Повышается риск инсультов, инфарктов, отека легких, осложнений со стороны почек и печени. У человека возникают проблемы с самообслуживанием, передвижением, коммуникациями. Без медикаментозной поддержки высока вероятность летального исхода. |
В отдельную группу выделяют изолированную систолическую гипертензию, при которой поднимается только первый показатель артериального давления, а второй не выходит за рамки нормы. Также АД может повышаться у беременных на фоне преэклампсии, что требует экстренных мер.
Дополнительно болезнь классифицируют по категориям в зависимости от влияния на органы-мишени: зрительный аппарат, почки, мозг, сердце, сосуды. На I стадии они отсутствуют, на II появляются изменения, но без расстройства функций. На III стадии работа органов-мишеней нарушается. Вместе с тем растет вероятность развития тяжелых осложнений: инсульта, инфаркта миокарда, острого коронарного синдрома, почечной недостаточности, слепоты, др.
При постановке диагноза врач указывает стадию артериальной гипертензии (I, II, III), степень (1, 2, 3) и уровень риска сердечно-сосудистых катастроф. Последний может быть: низким, средним, высоким или очень высоким (обозначение от 1 до 4). По мере увеличения стадии и степени растет и уровень риска. Дополнительно указываются сопутствующие осложнения, такие как атеросклероз, сахарный диабет, дислипидемия, хромота и т. п.

Профилактика гипертонии
Предупредить развитие гипертонии очень сложно, однако можно максимально отсрочить начало формирования необратимых изменений в сосудах и определить мягкое течение болезни. Меры первичной профилактики направлены на предупреждение стойкого повышения давления
Для этого важно придерживаться общих рекомендаций здорового образа жизни:
- Следить за питанием. Главное — придерживаться нормативов суточного содержания калорий в рационе, исключить запрещенные продукты и свести к минимуму содержание соли.
- Снизить массу тела. Доказано, что потеря каждых 5 кг избыточного веса способствует снижению АД на 2–10 мм.рт.ст.
- Обеспечить умеренные, но регулярные физические нагрузки.
- Отказаться от курения и употребления алкоголя.
- Избегать стрессовых ситуаций.
Вторичная профилактика включают в себя мероприятия, направленные на предупреждение перехода болезни на более тяжелую стадию
Для этого важно не пренебрегать первичными профилактическими мерами, а также постоянно принимать антигипертензивные препараты.
Диета при гипертонии
Важную роль в лечении гипертензии играет диетотерапия: доказано, что соблюдение принципов антигипертензивной диеты эффективно снижает АД в случае предгипертонии и гипертонии I степени
Людям с повышенным давлением важно снизить уровень содержания жиров животного происхождения, холестерина, жареных и жирных блюд, копченостей, консервации, хлебобулочных изделий, сладкого, сахаросодержащих напитков. При этом в рационе должно быть достаточное количество овощей, фруктов, клетчатки (рис
5).
При гипертензии крайне важно уменьшить потребление соли: она задерживает жидкость в организме, вызывает отеки, нарушает работу почек, приводит к снижению содержания калия, который поддерживает ритмичность деятельности сердца. Гипертоникам разрешено употреблять не более 5 г соли в день с учетом ее содержания в продуктах питания, однако в ближайшие годы планируется изменить рекомендации: в новом варианте сократить количество соли необходимо до 3 г в сутки
Как жить с гипертонией?
Человеку с повышенным давлением важно ответственно отнестись к этой проблеме и правильно изменить свой распорядок дня, ежедневно соблюдая все предписания врачей. В первую очередь важным ритуалом должен стать контроль артериального давления
Данные исследований показывают, что контролируют свое АД только около 30% женщин и 15% мужчин, что приводит к серьезным последствиям: у пациентов с гипертонией развиваются необратимые хронические изменения или возникают гипертонические кризы с фатальными осложнениями.
Пациентам рекомендуется вести дневник давления. Это позволит отследить нарушения и поможет врачу в подборе терапии. Также необходимо выделить определенные часы для приема лекарственных средств и строго следовать схеме лечения (рис. 6)
Важно помнить, что современные препараты способны продлить жизнь человека с гипертонией на 15–20 лет при условии их постоянного приема
Влияние на органы-мишени
Органы, которые страдают от разрушительного воздействия гипертензии (стойкое повышение давления) в первую очередь, называют мишенями. К ним относятся:
- Сосуды.
- Сердце.
- Почки.
- Зрительные органы.
- Головной мозг.
Стоит подробнее выяснить, чем опасно повышенное давление для этих органов.
Что происходит с сосудами
Повышенное давление сопровождается излишней напряженностью сосудов. Длительное нахождение в таком состоянии нарушает питание эластичной мышечной стенки, преобразует ее структуру: часть мышц замещается клетками соединительной ткани. Результатом становится плохое кровообращение в органах, разрыв сосудов и кровоизлияния, ведущие к омертвению тканей.
Повреждения головного мозга
Они связаны с повреждением сосудов головного мозга. Они сужаются, их стенки уплотняются, нарушается продвижение крови к мозговым тканям, развивается кислородное голодание. Если в сосудах имеются тромбы или холестериновые бляшки, сужение сосудов может полностью перекрыть доступ кислорода и питательных веществ к мозгу. Это приводит к энцефалопатии, ишемическому инсульту. Кроме того, возможный разрыв аневризм головного мозга приводит к кровоизлиянию и геморрагическому инсульту. В результате человек или умирает, или становится инвалидом.
Патологические изменения в сердце
Высокое давление вынуждает сердце сокращаться чаще и сильнее. Напряженная работа приводит к следующим изменениям:
- Утолщение стенок левого желудочка. Последствия: ишемия сердца, аритмия, инфаркт миокарда.
- Сердце не получает возможности для полноценного отдыха, фазы расслабления становятся все короче. Уставшее сердце начинает плохо сокращаться, не может полноценно перекачивать кровь. Последствия: сердечная недостаточность.
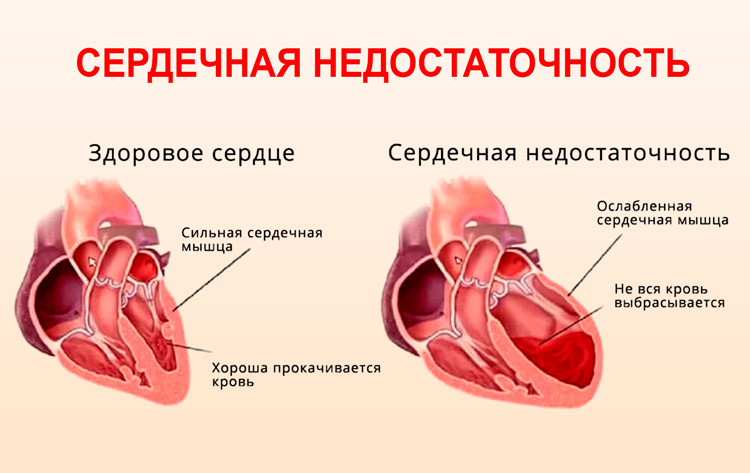
Высокое давление и почки
Сужение почечных сосудов приводит к недостатку кровоснабжения, что провоцирует гибель нефронов (клеток почек). По этой причине нарушается выведение жидкости из организма, ее застой увеличивает объем крови, артериальное давление повышается, в моче появляется белок, кровь загрязняется шлаками. Результат: почечная недостаточность.
Как страдают органы зрения
При повышенном давлении мелкие сосуды подвергаются сильному воздействию. Они спазмируются, истончаются, разрушается их структура. Поврежденные сосуды разрываются, происходит кровоизлияние. Глазные яблоки опутаны паутиной из капилляров, поэтому они страдают от увеличения давления больше всего. Патологические процессы в сосудах сетчатки глаза приводят к потере зрения.
В чем опасность?
Многим пациентам интересно, чем опасна гипертония и стабильно повышенное давление. В первую очередь надо отметить, что повышается риск развития атеросклероза, а если патология уже есть, то она начнет усугубляться. Также усиливается течение крови по сосудам, что травмирует их стенки, сильно пораженные части могут разрушаться и начинается кровоизлияние. Также гипертония опасна для всего организма и конкретных органов.
Сердце
Основной человеческий орган – сердце. При росте давления ему приходится работать в усиленном режиме, увеличивается число сокращений, а также сила выброса крови. Если поражается конкретно этот орган, то осложнения бывают следующими:
- Гипертрофия левого желудочка. В таком состоянии сердце не получает должное количество питательных веществ.
- Сбивается работа и ритм органа.
- Утолщаются стенки сердца.
- Начинается некроз тканей и снижение их упругости.
- Возможен инфаркт.
- Недостаточность сердца с тяжелым течением.
При гипертонии сердцу нет времени для отдыха, оно постоянно работать и через время теряет возможность нормального функционирования. При заболеваниях сердца начинает страдать весь организм, системы и внутренние органы.
Сосудистая система
 При высоком давлении сосуды тоже сильно подвержены опасным последствиям. Им приходится, как и сердцу находится в постоянном напряжении, что приводит к снижению эластичности стенок, со временем они изнашиваются. У пациентов с заболеванием начинают появляться постоянные спазмы сосудов, а также они закупориваются бляшками холестерина.
При высоком давлении сосуды тоже сильно подвержены опасным последствиям. Им приходится, как и сердцу находится в постоянном напряжении, что приводит к снижению эластичности стенок, со временем они изнашиваются. У пациентов с заболеванием начинают появляться постоянные спазмы сосудов, а также они закупориваются бляшками холестерина.
Опасность состоит в том, что сосудистая система не получает весь кислород, происходит недостаток питания и стенки деформируются. При разрыве стенок начинается кровоизлияние, которое приводит к инсульту, необратимым последствиям и смерти.
Органы зрения
При гипертонии и высоких отметках тонометра начинается частый спазм артерий, что отвечают за функции зрительного нерва, еще сбивает кровоснабжение. Все это может приводить к ухудшению зрения и даже полной слепоте.
Патологические процессы часто развиваются в мозгу из-за нарушения циркуляции крови и питания органа.
Почки
 Приступы и резкие скачки показателей, которые появляются часто, и держаться длительное время, неизбежно сказываются на функционировании почек. Именно болезни почек при гипертонии развиваются самыми первыми. Токсины, шлаки не могут полностью выводиться, что приводит к их оседанию в крови и на сосудистой системе.
Приступы и резкие скачки показателей, которые появляются часто, и держаться длительное время, неизбежно сказываются на функционировании почек. Именно болезни почек при гипертонии развиваются самыми первыми. Токсины, шлаки не могут полностью выводиться, что приводит к их оседанию в крови и на сосудистой системе.
При постоянных скачках парный орган тоже испытывает нагрузки, что вызывает недостаточность органа, а в запущенных случаях полную дисфункцию.
Как видно, последствия не просто серьезные, но и опасные для жизни. Если наблюдаются нестабильные показатели на тонометре, то необходимо как можно быстрее обратиться к доктору. В самом начале развития патологии можно быстро нормализовать состояние, даже без использования медикаментов.
Не менее страшным обострением гипертонии считается криз, что быстро развивается и его сложно остановить в домашних условиях, без определенных знаний и навыков. Криз характеризуется резкими скачками, а также возникают симптомы аритмии, тахикардии. В некоторых случаях наступает летальный исход, если пациенту не успеют оказать помощь.
Для мужчин заболевание опасно развитием импотенции, поскольку в организме поражаются все сосуды, что и отвечают за половую активность. В результате всех описанных осложнений, каждому человеку надо слушать свое здоровье и реагировать на любые его изменения. Для облегчения лечения и общего состояния надо скорректировать рацион, образ жизни, включить в распорядок дня занятия спортом, а также больше быть на свежем воздухе.
Простые советы и своевременный профилактический осмотр позволяют избежать появления болезни и исключить опасные ее последствия.
Методы лечения
Обнаружение значений 130/90 становится показанием для уравновешивания физического и эмоционального состояния.
Дальнейшее повышение показателей (150/95) указывает на необходимость немедленно обратиться за врачебной помощью.
Лекарственная терапия
Исходя из состояния пациента, назначается курс лечения, включающий:
- мочегонные препараты, способствующие выведению из организма лишней жидкости;
- лекарства, нормализующие частоту сердечного ритма;
- седативные средства.
С целью устранения болевого синдрома в области сердца предпочтение отдается Корвалолу, Валидолу и Корвалменту.
Состояние, сопровождающееся стойким повышением показателей, предполагает использование следующих медикаментозных препаратов:
- Диуретиков – Верошпирона, Триамтерена, Хлорталидона;
- Ингибиторов фермента АПФ (это Квинаприл, Каптоприл, Лизорил);
- Антагонисты кальция – Нифедипин, Верапамил, Кардил;
- Бета-адреноблокаторов, таких как Атенолол, Бетаксолол, Талинолол;
- Блокаторов рецепторов ангиотензина II (это Ирбесартан, Телмисартан, Валсартан).
Терапевтический курс начинается с использования одного из препаратов перечисленных групп. Дозировку вначале назначают минимальную. Постепенно ее увеличивают.
По мере необходимости врач может рекомендовать одновременное использование 2-3 видов препаратов из разных лекарственных групп.
В зависимости от состояния пациента используются средства, помогающие быстро сбить давление. У них кратковременный эффект, это первая помощь. Если давление повышается часто, врач назначает препараты длительного воздействия, которые рекомендуется принимать постоянно.
Высокое сердечное давление – это патология, требующая приема не только таблеток, улучшающих состояние сердца и сосудов. Комплексный подход к лечению предусматривает использование успокоительных капель. Хорошо зарекомендовали себя такие аптечные средства, как настойка валерианы и пустырника.
Снизить давление, которое повысилось вследствие стресса, можно, выпив несколько капель Валокордина с водой.
Что делать, если давление подскочило у беременной женщины? В домашних условиях можно понизить его Метилдопом. Однако часто прибегать к этому методу не рекомендуется. Необходимо обратиться за консультацией к специалисту.
Такой совет следует запомнить всем, у кого появились опасные симптомы, характерные для гипертонии. Принимать любые лекарственные препараты без назначения врача опасно для жизни.
Приведенные в статье медикаменты описаны исключительно с ознакомительной целью. Только врач может выбрать необходимую дозу и продолжительность курса терапии.
Другие методы
В качестве дополнения к терапевтическому курсу можно использовать рецепты народной медицины. В них применяются веками проверенные лекарственные травы, способные совместно с лекарствами снизить высокое давлении и поддерживать его в норме.

С этой целью готовятся настои и отвары из ромашки аптечной, мяты перечной, тысячелистника, пустырника, цветков боярышника.
Использовать настои и отвары, равно как и лекарственные препараты, следует строго по назначению специалиста.
Эффективные средства
Облегчить состояние при высоком артериальном давлении удается с помощью яблочного уксуса. Для этого ватные диски смачивают в растворе уксуса и прикладывают к вискам.
На затылок можно поставить горчичники.
Эти методы хороши для получения временного эффекта, но они не могут заменить терапию, которая ставит во главу угла не только снятие симптомов, но и, что главное, устранение первопричины патологии.
Степени гипертонии
В зависимости от уровня артериального давления гипертония подразделяется на 3 степени:
-
1 степень. При такой степени уровень артериального давления не повышается более 160/100 мм рт. ст. При этом не возникают осложнения и отсутствуют признаки поражения органов-мишеней;
-
2 степень. Уровень диастолического артериального давления варьируется от 180 до 200 мм рт. ст., а систолическое артериальное давление составляет 115–125 мм рт. ст. На этой стадии увеличивается частота и тяжесть гипертонических кризов, а также возникают поражения органов-мишеней без клинических проявлений и нарушения их функций:
-
сердце: признаки гипертрофии левого желудочка;
-
сосуды: атеросклеротические бляшки в крупных сосудах;
-
сетчатка глаза: поражение кровеносных сосудов, сужение артериол;
-
почки.
3 степень. Артериальное давление стабильно поднимается выше 200/125 мм рт. ст. Кризы переносятся тяжело, имеются повреждения многих органов и систем органов с клиническими признаками и нарушением их функций:
-
сердце: стенокардия, острый инфаркт миокарда, прогрессирующая сердечная недостаточность;
-
почки: признаки хронической почечной недостаточности;
-
сосуды: расслаивающая аневризма аорты, признаки закупорки артерий;
-
сетчатка: кровоизлияния на глазном дне, отек зрительного нерва, атрофия зрительного нерва.
-
головной мозг: инсульт, энцефалопатия.
Характерные симптомы
Изолированно дает знать о себе только эссцениальная форма ГБ. Вторичная никогда таковой не бывает. Помимо описанных ниже проявлений нужно искать очаговые признаки.
Среди общих для патологии 1 степени:
Головная боль. В затылочной и теменной области. Усиливается после длительного напряжения, перемены положения тела в пространстве. Тюкает в такт сердцебиению, давит, словно обручем (реже). При смешанной этиологии процесса наблюдается диффузный дискомфорт (переходит с одной части головы на другую).
Вертиго. Вплоть до полной утраты ощущения земли под ногами. Дезориентация обусловлена поражением улитки и мозжечка.
Усталость, повышенная утомляемость после минимальных физических и психических нагрузок.
Проблемы со сном в форме резкого пробуждения.
Аритмия. По типу тахикардии, брадикардии или ощущения трепетания сердца в груди. Симптоматика указывает на осложненное течение процесса
Требуется повышенное внимание.
Одышка. После незначительно нагрузки или даже в состоянии покоя
Невозможно ходить, двигаться по лестнице, заниматься спортом тем более. Если работа связана с повышенной физической активностью, эффективность и производительность снижается в разы.
Симптомы гипертонии 1 стадии требуют комплексной оценки в системе с очаговыми признаками.
Как лечить гипертонию 1, 2 и 3 степени
Цель лечения гипертонии – снижение риска поражения органов-мишеней (сердца, головного мозга, почек), т.к. эти органы страдают от повышенного артериального давления в первую очередь, даже если субъективно никаких неприятных ощущений нет.
У лиц молодого и среднего возраста, а также у больных сахарным диабетом необходимо поддерживать давление на уровне до 130/80 мм рт.ст. У лиц пожилого возраста целевой уровень давления – до 140/90 мм рт.ст.
Общие принципы лечения артериальной гипертонии следующие:
При легкой степени заболевания используются немедикаментозные методы:
- ограничение потребления поваренной соли до 5г/сутки (подробнее о правильном питании при повышенном давлении можно прочесть в нашей отдельной статье),
- нормализация веса при его избытке,
- умеренные физические нагрузки 3-5 раз в неделю (ходьба, бег, плавание, лечебная физкультура),
- отказ от курения,
- использование растительных успокоительных средств при повышенной эмоциональной возбудимости (например, отвар валерианы).
При отсутствии эффекта от вышеперечисленных методов, переходят к приему медикаментов.
Следует отметить, что в настоящее время в аптеках представлен широкий спектр различных лекарственных средств для лечения артериальной гипертонии, как новых, так и известных много лет. Под разными торговыми наименованиями могут выпускаться препараты с одним и тем же действующим веществом. Разобраться в них неспециалисту достаточно сложно, но, несмотря на обилие лекарств, можно выделить основные их группы, в зависимости от механизма действия:
Диуретики являются препаратами выбора для лечения гипертонии, особенно, у пожилых. Самые распространенные – это тиазиды (индапамид 1,5 или 2, 5 мг в сутки, гипотиазид от 12,5 до 100 мг в сутки в один прием утром)
Ингибиторы АПФ используются уже много лет, хорошо изучены и эффективны. Это такие популярные препараты как
- эналаприл (торговые названия Энап, Рениприл, Ренитек),
- фозиноприл (Фозинап, Фозикард),
- периндоприл (Престариум, Перинева) и др.
Сартаны (или блокаторы рецепторов к ангиотензину II) по механизму действия сходны с ингибиторами АПФ:
- лозартан (Лазап, Лориста),
- валсартан (Валз),
- ирбесартан (Апровель),
- эпросартан (Теветен).
Новый препарат из этой группы – азилсартан – выпускается под торговым названием Эдарби, используется в клинической практике в России с 2011 года, отличается высокой эффективностью и хорошо переносится.
Бета-блокаторы. В настоящее время используются высокоселективные препараты с минимальными побочными эффектами:
- бисопролол (Конкор, Нипертен),
- метопролол (Эгилок, Беталок),
- небиволол (Небилет, считается наиболее селективным из современных бета-блокаторов) и др.
Антагонисты кальция по механизму действия подразделяются на 2 основные группы, что имеет важное практическое значение:
- дигидропиридиновые (амлодипин, фелодипин, нифедипин, нитрендипин и др.)
- недигидропиридиновые (верапамил, дилтиазем).
Другие препараты для лечения артериальной гипертонии:
- моксонидин (торговое название Физиотенз, Тензотран).
- антиагреганты (например, Кардиомагнил) используются при отсутствии противопоказаний,
- статины при наличии атеросклероза – также при отсутствии противопоказаний.
При недостаточном эффекте, может потребоваться добавление второго или третьего лекарственного препарата. Рациональные комбинации:
- диуретик+бета-блокатор
- диуретик+иАПВ (или сартан)
- диуретик+антагонист кальция
- Дигидропиридиновый антагонист кальция+бета-блокатор
- Антагонист кальция + иАПВ (или сартан)
Недопустимые комбинации:
- недигидропиридиновый антагонист кальция+ бета-блокатор (возможно развитие блокад сердца вплоть до летального исхода)
- иАПФ+сартан
В настоящее время в продаже имеется большое количество т.н. фиксированных комбинаций (2 или 3 действующих вещества в одной таблетке, хорошо сочетающиеся друг с другом). Использование комбинированных препаратов увеличивает приверженность к лечению и облегчает контроль над артериальным давлением. К ним относятся следующие:
- Лориста Н, Лозап плюс (лазартан+гидрохлортиазид)
- Валз Н (валсартан+гидрохлортиазид)
- Престанс, Дальнева (периндоприл+амлодипин в различных дозировках)
- Эксфорж (валсартан+амлодипин) и Ко-эксфорж (валсартан+амлодипин+гидрохлортиазид) и др.
Для лечения и обследования при гипертонии нужно обратиться к врачу. Только специалист после полного осмотра и анализа результатов обследований сможет правильно поставить диагноз и назначить грамотное лечение.
Неотложная помощь
Влияние некоторых продуктов на уровень давления
Кроме коррекции питания, предполагающей соблюдение диеты и уменьшение количества соли в рационе, нормализации давления способствует большое количество простых, но исключительно полезных продуктов. Это:

- лимон;
- чеснок;
- семечки подсолнуха;
- фасоль;
- черноплодная рябина;
- имбирь;
- миндаль;
- жгучий перец;
- калина;
- шпинат;
- бананы;
- черный шоколад.
Введение в рацион разумного количества упомянутых продуктов дает возможность:
- Восполнить в организме недостающее количество магния, калия, натрия, витаминов, макро- и микроэлементов, необходимых для оздоровления сосудов, устранения их хрупкости, восстановления эластичности.
- Восстановить правильное функционирование сердечнососудистой системы.
- Нормализовать кровоток за счет активного расширения сосудов.
- Предупредить вероятность возникновения тромбов и не допустить развития атеросклероза.
- Стимулировать питание сердечной мышцы, укрепить сосудистые стенки, исключая их истончение, ломкость.
- Противостоять стрессовым ситуациям за счет повышения иммунитета.
Употреблять перечисленные продукты следует постоянно. Однако не следует считать, что они являются полноценной альтернативой терапевтическому курсу с использованием лекарственных препаратов.



























